関節リウマチでは、関節の変形を防ぐために、関節保護の考え方を知識として学び、実践することが大切になります。今回、関節リウマチと関節保護の関係や、ADL(日常生活)指導と注意点についてまとめていきたいと思います。
目次
関節リウマチのリハビリ!ADL評価から関節保護、指導まで
スポンサードサーチ
関節リウマチとADL
関節リウマチで影響を受けやすいADL

関節リウマチにおいて、障害されやすくかつリハビリテーションの影響を受けやすいADL項目として11項目が挙げられています。
①床からの立ち上がり
②タオル絞り
③前開きシャツのボタン閉開
④階段昇降
⑤物の運搬
⑥下衣着脱
⑦洗顔
⑧かぶりシャツの着脱
⑨整髪
⑩洗体(背中)
⑪グラスの水を飲む
これらは、関節リウマチの治療において共通する変動しやすい項目となります。
これらのうち8項目は上肢機能と関係しており、将来的に起こることが予想されるADLの予測や、前もって障害に対処するための知識として必要です。
また自助具処方の時期の参考にもなります。
関節リウマチのADL評価:観察による評価と自己申告による評価

ADLの評価には、観察による評価と自己申告による評価があります。
リウマチ患者では、どちらも評価すると両者の間で矛盾が生じている場合があります。
実際に動作を行うとかなりの能力障害を持っているが、自己申告で答えると普通にできると答えたり、その逆もあります。
これにはリウマチ患者の心理的なものが関与していると考えられ、観察、自己申告の2つの側面から評価することで、患者心理も把握することに役立つことがあると考えます。
厚生省特定疾患神経・筋疾患リハビリテーション調査班研究のADL評価票

8動作32項目からんり、0〜3までの4段階で評価を行います。満点は96点です。
ADL評価は日内変動があるためだいたい決まった時間に行い、検査者も統一することが望ましいです。
小さなADLの変化をとらえるのに適しています。
各項目で0〜2ではADL訓練や指導の対象になり、3においても関節保護の対象になることがあります。

| 項目 | ||
| 起居動作 | 1 2 3 4 5 6 | 寝返る(左右いずれか一方でもよい) 仰臥位より長座位になる 座位を保持できる 床から立ち上がる 立位を保持できる ベッドから椅子へ移る |
| 移動動作 | 7 8 9 10 11 12 | いざるなどの方法で移動する 平地を移動する 階段の昇降(約20㎝の階段・昇降1回) 敷居をまたぐ 扉のある部屋への出入り ものを運ぶ(4kgの砂嚢10m) |
| 食事動作 | 13 14 15 16 17 | 箸かフォークまたはスプーンで食事する グラスの水を飲む 水道の蛇口を開閉する 大びんのねじ蓋を開閉する(広口びん) やかんの水をグラスに入れる |
| 更衣動作 | 18 19 20 21 22 | 丸首シャツの着脱 ズボンまたはパンツの着脱 ベルトをしめる カッターシャツのボタンをはめる 運動靴をはく(紐のついていないもの) |
| 整容動作 | 23 24 25 | 歯をみがく(ブラシで) 顔を洗い、そして拭く 髪をとく(すく) |
| トイレ動作 | 26 27 28 | 排泄動作 後始末をする 失禁の有無(排泄の始末) |
| 入浴動作 | 29 30 | タオルをしぼる 背中を洗う |
| コミュニケーション | 31 32 | 電話をかける 言葉が話せる |
評価基準
3;正常
2;できるが普通より時間がかかるか、またはやり方が普通でない。しかし実用性はある(自立)
1;なんとかできるが時間がかかりすぎる。または出来上がりが不完全で実用性がない(半介助)
0;不能、できない(全介助)
リーチ障害とADL

リーチ障害は肩・肘関節の運動時痛、拘縮などによるROM制限、肩関節の筋力低下などにより生じます。
リーチ障害により上衣着脱、襟元のボタンかけ、食事動作、整髪、洗体(背中)などのADLが低下するおそれがあります。
また、リーチ範囲が正常でも、手関節や前腕のROM制限は動作の実用性を妨げる原因となります。
水越ら(2004)が行った調査では、自立度の低いADLとして「床からの立ち上がり」「タオル絞り」「ねじ蓋閉開」「爪切り」「洗髪」が挙げられ、これらのADLとリーチ機能、把持パターン、握力、ピンチ力との関連の検討では、肩関節障害により低下するリーチ機能は「爪切り」「洗髪」と強い相関があり、リーチを必要としない「タオル絞り」「ねじ蓋閉開」においても有意差が認められたとの報告があります。
このことから、肩関節や肘関節などのリーチ機能に関する障害があると、把持能力などにも影響することが示唆されています。
これは、固定作用としての機能が果たせなくなるからとされています。
握力・ピンチ力低下とADL

握力・ピンチ力低下は手関節痛や手指変形などによって生じます。
特に拇指の疼痛や変形により著明な筋力低下がみられます。
タオル絞り、びんの蓋・蛇口の閉開、ドアノブ回旋、爪切り、下衣着脱などのADL低下がみられます。
把持障害とADL

把持障害は主に手指変形により生じ、握力・ピンチ力低下によっても生じる可能性があります。
指尖つまみや指腹つまみが行いにくくなると箸操作、書字、ボタンかけなどの巧緻性が低下します。
拇指が内転位で拘縮すると大きなものの把持が困難になります。
ADL動作に必要な関節可動域
①タオル絞り

タオル絞りは握力、前腕部筋力、前腕の回内外運動が必要になります。
関節リウマチでははじめに非自立となりやすい動作です。
初期より手関節の疼痛がある場合、握力低下をまねきやすく、タオルを絞る動作が非自立となりやすくなります。
握力の目安(非自立の境)は100mmHg(8kg)とされているため、初期から手関節の疼痛を軽減できるようにアプローチする必要があります。
前腕回内外0〜45°、手関節掌屈0〜20°、手関節背屈0〜15°、肘関節屈曲65〜80°、肩関節屈曲25〜45°必要です。
②ボタンはめ動作

ボタンへのリーチとボタンをはめる動作であり、拇指と他指のつまみ動作、肘関節屈曲を必要とします。
第1ボタンをはめるには肘関節屈曲120°以上必要で、肩関節の関与は少ないです。
ピンチ力はあまり必要にはならず、手関節の変形が関与します。手関節変形では巧緻性の低下や、手指とボタンの
持面を小さくするため、ピンチ力を低下させます。
肩関節外転5〜10°、肩関節屈曲10〜15°、肘関節屈曲80〜120°、前腕回内0〜45°、手関節背屈30〜50°必要です。
③ズボン(パンツ)着脱

立位での動作では膝・足関節が関与します。
上肢では肩・肘・手指の把持(握力)機能が必要です。
着衣では肩関節外転25°、肘関節屈曲100°以上必要で、脱衣では遠位部のリーチでは肘関節ほぼ伸展位となります。
ズボンを足に通すには、足関節底屈により動作が容易になり、ズボン引き上げでは股関節・膝関節伸展位で肘関節は屈曲し、引き下げ時には逆となります。
肩関節屈曲10〜20°、肩関節伸展20〜30°、肩関節外転25°、肘関節屈曲100°、前腕回内0〜85°、手関節掌屈0〜40°、手関節背屈0〜15°必要です。
④洗顔、顔拭き

手指ROM、手関節背屈、肘関節屈曲・伸展、前腕回外が必要です。リーチは洗面器と顔面への移動が必要で、肘の屈伸が必要です。
手指関節の変形では水漏れが起こりやすくなります。
肩関節屈曲15〜25°、肘関節屈曲50〜135°、前腕回外70°、手関節背屈40°必要です。
⑤かぶりシャツの着脱

肩関節屈曲・外転・外旋、肘関節屈曲・伸展が必要です。
完全自立には肩関節屈曲70°以上、内外旋とも45°以上、肘関節屈曲120°以上の自動屈曲範囲があれば100%可能になります。
非自立の境目は肩関節屈曲90°とされています。
他にも、肩関節外転0〜45°、肘関節屈曲120°、手関節背屈40°必要です。
⑥洗体(背中)

肩関節屈曲・外転・肘関節屈曲、手指把持能力が必要です。標準のタオルを使用するには、肩関節外転70°以上、肘関節屈曲120°以上が必要です。
また肩関節内外旋と前腕の回内の複合的な運動により上肢の回旋が起こります(代償動作としては体幹屈曲)。
肩関節内外旋40〜60°、肩関節伸展20〜30°、前腕回内90°、手関節背屈50〜70°、手関節掌屈10〜25°必要です。
⑦整髪

櫛で髪をとくには、肩関節屈曲・外転・外旋・肘関節屈曲、手指の把持能力が必要です。
頭上までのリーチが必要になります。
動作の自立には、肩関節屈曲70°以上、外転110°以上、外旋30°以上、肘関節屈曲110°以上が必要です。
他にも、前腕回内30〜50°、手関節背屈0〜20°、手関節掌屈0〜40°必要です。
⑧グラスの水を飲む

握力、肘関節屈曲・伸展、前腕回内が必要になります。グラスの把持には拇指と他指の隙間が必要です。
動作の自立には肘関節屈曲130°以上、前腕中間位の保持が必要です。また肩関節屈曲30〜45°、手関節背屈15〜20°必要です。
スポンサードサーチ
関節リウマチと手指変形
上肢の機能的肢位

機能的肢位とは、手・指の各関節が正常な関節可動域の制限を受けてる場合に、最も機能しやすい肢位の事を言います。
母指対立位、MP、PIP、DIP関節屈曲20度、手関節伸展30度、前腕90度回内位、肘関節屈曲90度、肩関節外転50度、屈曲20度、内旋15度です。
手・手指の変形に対する装具療法では、機能的肢位を維持できるようにする事が基本です。
しかし、患者の状態に合わせ、肢位を設定することも大切です。例えば、手指の変形が強く、ピンチ力が十分でない場合、手関節軽度背屈位よりも屈曲回内位の方が、手が使いやすくなる可能性もあります。
手関節の変形

手関節はその解剖学的な形態から、遠位橈骨端(関節面)から尺側かつ掌側への手根骨の動きが起こりやすいといえます。
つまり、手根骨には掌側かつ尺側への生理的な偏位力が常に加わっています。
手関節における生理的偏位力は、手関節の靭帯や関節方包に病的弛みが加われば、手根骨の尺側かつ掌側への動き(むしろ転移)が助長され、結果的に手部は橈側に回旋し、中手骨骨頭は反対に橈側に引かれる。
これは、手関節全体でみれば、やや伸展位に位置しながら橈屈(橈側屈曲:外転)が起こることを意味する。この現象は、手指の屈筋群によるMP関節での生理的尺側偏位(示指:内転、中指:尺側外転、環指・小指:外転)を助長させる結果となる。
手の関節の動き・運動の理解 P127
手関節:背側脱臼(遠位橈尺関節亜脱臼)と橈骨手根関節亜脱臼(掌側亜脱臼)

関節リウマチなどでは尺骨遠位端の背側脱臼(遠位橈尺関節亜脱臼)が見られます。
これは、下橈尺関節を支持する三角靭帯の損傷により、関節運動のコントロールを失うために起こります。
手関節での変形が助長され、日常生活での手関節使用により指伸筋腱を炒める原因にもなることがあります。
また、指伸筋の疲労損傷により変形の出現や助長が見られます。
機能的に手関節の伸展と回外の障害を引き起こします。
橈骨手根関節亜脱臼(掌側亜脱臼)も関節リウマチではよく見られます。
手関節の滑膜炎により手関節を支持する靭帯が弱化することで起こります。
遠位橈骨では掌側への傾きが約10度あり、靭帯での支持が弱まることで橈骨上の手根骨が掌側にずれてしまいます。
これにより尺側手根伸筋腱が掌側に移動し、伸筋の機能が働かなくなってしまいます。
MP関節の変形

関節リウマチでは尺側偏位(第Ⅱ〜Ⅳ指のMP関節における掌側および尺側に屈曲する変形)がよく見られます。
これは第Ⅱ〜Ⅳ指のMP関節の慢性的な滑膜炎が原因となって起こります。
滑膜炎は関節包を伸張させ、MP関節を支持する靭帯に弛みを生じさせます。
次に疼痛などにより、虫様筋と骨間筋の反射性スパズムが起こり、手内筋の筋長が最も短くなる肢位をとります。
また、MP関節の背側をそうこうする総指伸筋腱は過度の緊張により尺側へ滑り落ちてしまいます。
結果、総指伸筋は手指の伸展力を失い、尺側へ屈曲させるように働いてしまいます。
日常生活上、手を使用する動作では、手掌を下、もしくは内側に向けることが多く、重力によっても尺側へ向く事で総指伸筋の尺側への逸脱が助長されている事も考えられます。
このような状態で強い握りやつまみ動作を行う事は、MP関節の掌側への亜脱臼を起こす可能性もあるため注意が必要です。
関節リウマチにおいて日常生活での動作指導が重要になると言われているのは、このような理由からです。
手指の変形①ボタン穴変形

PIP関節屈曲(屈曲拘縮あるいは伸展不可)、DIP関節過伸展の変形です。
主病変はPIP関節にあり、MP、PIP関節の両者に滑膜炎がおこると、手内筋の筋スパズムが生じ、さらにPIP関節の炎症で関節包が弛みます。
そこで2つの指伸筋の側帯がPIP関節の両側にずれ落とされ、PIP関節での伸展可動域の減少、消失によって起こります。
その一方DIP関節では伸展作用が残っており過伸展となります。
指伸筋の側帯がずれ落ち、PIP関節の運動軸よりも掌側に位置すると、指伸筋の作用がPIP関節において屈曲力へと変化することもあります。
また、中央索が付く中節骨の部分における損傷でも、伸展力の補助を失い、この変形が現れる場合もあります。
ボタン穴変形の改善のために可動域訓練(伸展運動)を行っても、かえってPIP関節の屈曲、DIP関節の伸展力となって、レティナキュラー靭帯短縮を引き起こし、変形を助長する事が多いとの事です。
慢性化した変形には、レティナキュラー靭帯の伸張が必要で、PIP関節伸展位でのDIP関節屈曲方向へのストレッチを行います。
そのため装具療法として、3点固定によるPIP関節伸展、DIP関節屈曲位での固定が有効です(DIP関節は自由に屈曲できる方が良い)。
手指の変形②スワンネック変形

PIP関節過伸展、DIP関節屈曲の変形です。
一般的には、内在筋の緊張、浅指屈筋の筋力低下、腱損傷による屈曲力消失、PIP関節の掌側板の過度の伸張などにより、PIP関節過伸展が異常に起こり、DIP関節の屈曲傾向が強調されることで起こります。
マレットフィンガー(槌指)は、腱損傷、剥離骨折、骨折などにより、指伸筋の2つの側帯の損傷でDIP関節の伸展が不可となりますが、このとき指を伸ばそうとするほど、PIP関節での過伸展が助長されてしまいます。
パーキンソニズムなどでの内在筋の過緊張でもスワンネック様の変形が起こりますが、この場合はMP関節の屈曲も伴います。
関節リウマチでは、主病変はMP関節にありMP関節の髄膜炎である場合や、PIP関節の掌側板が破壊され、関節痛などにより内在金筋の緊張が高まり、浅指屈筋の筋力低下、筋張力低下、腱損傷によるPIP関節の屈曲力を失うとさらに変形が強まります。
母指の変形

関節リウマチでは、IP関節過伸展、CM関節外転を伴うMP関節屈曲位の変形がよく見られ、主病変はMP関節の滑膜炎となります。
MP関節包の拡大により短母指伸筋の基節骨部の繊維が破壊され、母指内転筋、母指外転筋の腱は拡張し、長母指伸筋腱は尺側に向かい移行します。
これにより長母指伸筋の母指伸展作用は失われ、IP関節の伸展作用のみが強まります。
そのためMP関節は屈曲位となり、つまみ動作などの際母指は外転を必要とするため、CM関節は外転位となります。
スポンサードサーチ
関節リウマチの評価:水銀柱血圧計を用いての握力測定
関節リウマチと握力

握力は母指と他4指の屈筋による把握共同最大筋力のことを指します。
関節リウマチにおける握力の低下は、手関節の疼痛や手指変形などによって引き起こされます。
握力の低下があると、タオル絞り、びんの蓋の閉開、蛇口の閉開、ドアノブ回し、洗体などのADL低下の原因となります。
なお、タオル絞りの自立と非自立の境目となる握力は8kgとされています。
対象者の握力を維持するためには、手関節の除痛が重要となります。
水銀血圧計による握力測定

水銀血圧計による握力測定では、カフを正確に2回折り重ね、はじめに水銀柱が20mmHgまで上がるようにカフをふくらませ、対象者にカフを握らせて水銀柱の目盛りを測定します。
2回計測し、数値の高い方を計測の値とします。
計測中は目盛りを見えないようにしておく必要があります。
日内変動があるため、なるべく一定の時間に計測する必要があります。
握力系を用いた方法と、水銀血圧計を用いた方法はきわめて高い正の相関があり、水銀血圧計の100mmHgが握力計の8kgに相当します。
関節の痛みのために値が低くなったり、PIP関節の過伸展変形(スワンネック変形)では値が低くなりやすく、MP関節の尺側変位では低値にはならないなどの特徴があります。
関節リウマチの活動性のわずかな変化を反映するため、変化の確認や、身体障害者手帳の作成やADL状態の把握に役立ちます。
スポンサードサーチ
関節リウマチの疾患活動性の評価
リウマチの疾患活動性を評価するツールとして、DAS28があります。
DAS28の概要

DAS(disease activity score)28は、リウマチの疾患活動性(炎症と自他覚症状)について評価する方法のひとつです。
リウマチにおける、臨床的寛解についての指標になります(他に、構造的寛解、機能的寛解があります)。
DAS28では、①関節の疼痛(圧痛)②関節の腫脹③VAS④CRP/ESRを用いて計算されます。CRPを用いたもの
DAS28-CRP、ESRを用いたものがDAS28-ESRと呼ばれます。
DAS28の評価方法

①関節疼痛では、左右28箇所の関節(肩関節2、肘関節2、手関節2、手指20、膝関節2)における圧痛を評価します。
②関節の腫脹では、上記28箇所の関節における腫脹の数を評価します。
③VAS(ビジュアル・アナログ・スケール)では、100mmのスケールにおいて、0mmを「大変調子が良い」、100mmを「大変調子が悪い」とし、どのあたりになるかを患者に自己記入してもらいます。
④CRP/ESRでは、各数値を調べます。
なお、赤血球沈降速度(ESR)の基準値(mm/1時間)は成人男性で0-7、女性で2-16とされています。
CRPの基準値(mm/dl)は以下のようになります。
| 一般的な基準値の範囲 | 0.3以下 |
| 軽い炎症などが検討される範囲 | 0.4~0.9 |
| 中程度の炎症などが検討される範囲 | 1.0~2.0 |
| 中程度以上の炎症などが検討される範囲 | 2.0~15.0 |
| 重体な疾患の発症の可能性が検討される範囲 | 15.0~20.0 |

①〜④の各数値が把握できたら、計算式を用いてスコアを算出します。
**DAS28-ESR = 0.555×√(TJC)+0.284×√(SJC)+0.7×LN(ESR)+0.0142×(VAS)
**DAS28-CRP=0.555×√(TJC)+0.284 ×√(SJC)+0.36 ×LN((CRP)×10+1)+0.0142×(VAS)+0.96
**TJC: tender joints count, SJC: swollen joints count, E: ESR(mm/hr), C: CRP(mg/dl), VAS: Visual analogue scale(患者によるGeneral Health:0-100m
自動計算計算を行ってくれるサイトもあります。
DAS28の結果の解釈
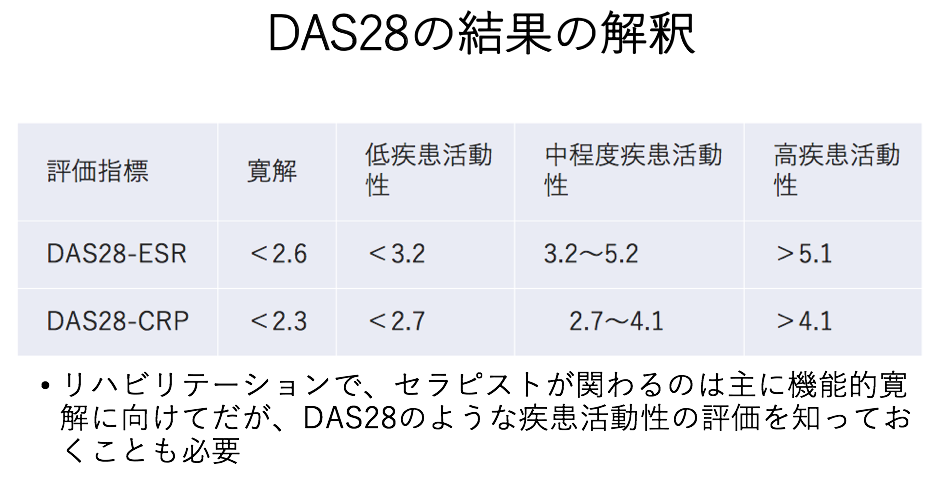
疾患活動性の判定基準は以下のようになります。
| 評価指標 | 寛解 | 低疾患活動性 | 中程度疾患活動性 | 高疾患活動性 |
| DAS28-ESR | <2.6 | <3.2 | 3.2~5.2 | >5.1 |
| DAS28-CRP | <2.3 | <2.7 | 2.7〜4.1 | >4.1 |
リハビリテーションで、セラピストが関わるのは主に機能的寛解に向けてですが、DAS28のような疾患活動性の評価を知っておくことも必要と考えます。
スポンサードサーチ
関節リウマチのリハビリテーションの考え方!

疼痛に対しては薬物治療が中心となりますが、局所的に関節炎が残る場合、消炎鎮痛剤やステロイドの関節・腱鞘内注入も行われます。
関節拘縮に対しては関節保護の指導や薬物療法、運動療法、装具療法などが行われます。
病期の初期では、疼痛が強い場合肩関節内転、内旋、屈曲位をとることが多く、肩の軽度外転位を保つように指導します。
運動時間は疼痛が少ない午後や夕方に行い、ROM訓練やストレッチは患者が痛みに耐えうる範囲で行うようにします。
肩甲上腕関節に拘縮があっても肩甲骨により代償動作が起こるため、肩甲骨を保持して行うことが大切です。
ADLは片手でも可能ですが、疼痛側の上肢を使用しないと拘縮が進行してしまうため、自主的に関節運動を行う必要があります。
この場合、自動運動のみでは可動範囲に左右差ができてしまうため、自動介助運動や、棒体操などを行います。
状態に応じて長柄付き髪ブラシ、長柄付き洗体ブラシ、ソックスエイド、リーチャーなどが適用されます。現在は100円均一店においても便利で使用しやすい道具があるため、利用していきます。
スポンサードサーチ
関節リウマチと関節保護

関節リウマチでは、対象者の関節はもろく破壊されやすい状況にあります。
そのため、変形を防ぐための関節保護という考え方を身につける必要があります。
一般的に健康な方が行っている方法を行っていると、関節を支える組織にストレスをかけてしまい、変形を助長してしまう恐れがあります。
日常生活の中の動作において、関節を保護することを考えていくことがポイントになります。
スポンサードサーチ
関節リウマチと関節保護の基本的な考え方

主な注意点は、以下のようなことになります。
・固い(力強い)握りは避ける
・蛇口などの回す(手首をひねる)動作は親指→小指方向の運動は避ける
・手の甲へ力がかかるのを避ける(顎を手の甲で支える、手の甲を支持にして立ち上がる)
・同じ姿勢を長い時間とらないようにする
・大きな関節を使うようにする
・物を運ぶ時には台車やワゴンに乗せる
これらのことからわかることは、
・無理な力をかけない
・小さな関節よりも大きな関節を使う
・悪い方向へ動かさない
・道具を工夫する
・仕事の量を減らす
・環境を変える(収納場所を変えるなど)
ということです。

悪い方向というのは、関節リウマチでは、例えば手指や手首は小指方向に変形しやすくなっています。
そのため、力を入れる際には親指側に力をいれるようにしなければなりません。
道具の工夫では、固い握りを避けるために、柄の太さの調節などを行い、関節に無理な力がかかりすぎない太さにすることが求められます。
スポンサードサーチ
写真で見る関節リウマチの関節保護の良い例と悪い例
では、実際に写真を交えながら関節リウマチの関節保護について考えていきます。
食事動作と関節保護

食事動作では、茶碗やコップのもち方が悪いと、関節に負担をかけることにつながります。
悪い例では、茶碗を持つのが指先の力が中心になっています。指先を使用すると、手首も中間位とならずに変形を助長してしまう可能性があります。
良い例では、茶碗を持つのが手のひら全体になっています。

コップを握る時には、悪い例では指先の力だけで支えています。これでは重みに負けて手首が小指側に偏位してしまう恐れがあります。
良い例では、コップを両手により支えています。これにより力を分散することが可能です。
蛇口の操作と関節保護
蛇口の操作は、きつく閉まっていると、指先にかなりの力がいるばかりでなく、手首の変形も助長してしまいます。
そのため、図のようなものを使用することで、指や手首への負担軽減を図ります。
整容動作と関節保護

水に濡れたタオルを絞る際には、両手を用いると指先や手首にかなりの負担がかかります。
そのため、蛇口のところにタオルをかけて、タオルをねじっていくことにより絞っていきます。
この時、親指の方向にねじっていくようにしてください。
筋力的なことや痛みにより絞れない場合には、上からタオルを押すことでしぼる方法もあります。
更衣動作と関節保護

更衣動作では、上衣では腕を机の上において、重みを支えながら行う方法が推奨されます。
また、チャックにリングをつけたり、ベルクロを使用して前開きシャツの止め外しを行いやすくします。
靴下は足を台の上に置くか、ソックスエイドを使用します。
基本的には、股関節や膝関節に負担をかけないために椅子やベッドに腰掛けて行うようにします。
基本動作と関節保護

椅子座位では、足底が床につくようにしなければなりません。
椅子の高さを調節したり、足台を置くなどして調節します。
家事動作では、椅子座位姿勢で行うことで負担が軽減できます。
立ち上がり動作では、悪い例では力に任せて立ち上がったり、体をねじりながら行ってはいけません。
机の上に腕を預けて、腕の力を利用しながら立ち上がるようにしていきます。
畳の上の動作では、机の上に腕を乗せて立ち上がるようにします。
また、肘掛けつきの椅子を使用することで、立ち上がりが行いやすくなります。
入浴動作と関節保護

浴室での洗体動作は、床座って行わずに椅子に座って行う方が関節への負担は軽減されます。
浴槽内椅子やシャワー椅子を用いるとよいでしょう。
洗体に使うタオルは、握り込みすぎると指の関節への負担が大きくなります。
自助具を用いるなどして指の負担を減らすようにします。
浴用手袋などや、関節可動域制限により手の届く範囲が限られている場合には、長柄のブラシを使用するようにします。
家事動作やその他の動作と関節保護

食器などの運搬は、ワゴンなどに乗せて転がして運ぶのが理想になります。
食事動作の項でも述べましたが、食器は指先ではなく、手のひら全体を使って、手首も中間位をとれるようにしながら運びます。
食器を洗う際には食器洗い機やシンクに食器を置いた状態で行うことで関節への負担を減らすことができます。
鍋を持つときには、指先力を入れすぎてはいけません。
ミトンを利用することで、取っ手全体を支えながら安全に鍋を持つことができます。

フライパンは片手で操作すると、手首は小指方向に偏位してしまいます。重みに負けないように両手で持つことが大切です。
また、できるだけ軽いフライパンを用意してください。
ボウルのなかのものを泡立て器で混ぜるような場合には、手全体を用いて混ぜるようにします。

びんの蓋を開けるときには、蓋の上に手のひらを乗せて行うようにします。また、このとき小指側に手首を回さないように左右の手を使い分けるようにしましょう。

容器から水などを注ぐ場合、持った取っ手を手首を中心に動かしてはいけません。両手で支えながら手首の運動が大きくなりすぎないようにします。

雑巾掛けでは、親指側に動かすようにします。
窓拭きも同様に、親指側へ動かすようにします。

缶切りや缶の蓋を開ける動作はかなりの負担がかかります。できれば電動式のオープナーを使用してください。
買い物袋を持つときには、指で持つのではなく、前腕に袋をかけるようにすることで、関節への負担を軽減します。
重い荷物を持つときには、買い物カートやシルバーカーを利用することもあります。
カバンはショルダーバックやリュックサックを用いることで指先への負担を軽減することができます。
はさみは、一般的な指先を用いるものではなく、手のひら全体で押すタイプのものを使用できることが望ましいです。
本や新聞は机の上において読むようにしましょう。
鉛筆は細すぎて握り込んでしまうため、太柄にするなどして最適な力加減になるように調節します。
携帯電話ですが、ガラケーと呼ばれる従来型のタイプではボタン操作において指先に力を使います。スマートフォンでは、指先の力は必要なく操作を行うことができます。
引き出しを引くときには、指先ではなく手のひらを差し込んで操作を行うようにしてください。
スポンサードサーチ
関節リウマチに関するオススメ記事
これだけはやってほしい!写真でわかるリウマチ体操!関節リウマチと心理:MASを用いた不安の評価関節リウマチのQOL評価:AIMS日本語版、HAQの概要と評価方法、結果の解釈手のアーチの解剖・運動学的特徴と浮腫のリハビリテーション指のつまみ、握り・把握、巧緻動作と解剖運動学的分析!評価とリハビリテーション!
呼吸療法認定士の資格を取りたい方は必見
呼吸療法認定士の資格勉強は隙間時間にするのがコツです。呼吸療法認定士 eラーニング講座
スキマ時間勉強ならリハノメ
PTOTSTのためのセミナー動画が見られます。各分野のスペシャリストが登壇しているので、最新の知見を学びながら臨床に即活かす事が可能です。
セミナーあるあるですが、、、メモ取りに夢中になり聞き逃してしまった。
なんてことはなくなります。何度でも見返す事が可能だからです。
高額なセミナー料+交通費、昼食代を支払うよりも、スキマ時間を見つけて勉強できる「リハノメ」を試してみるのも良いのではないかと思います。
臨床で差をつける人は皆隠れて努力していますよ。
長い期間で契約したほうが、月額が安くなります。
PT.OT.STのための総合オンラインセミナー『リハノメ』
PTOTSTが今より給料を上げる具体的方法
転職サイト利用のメリット
何らかの理由で転職をお考えの方に、管理人の経験を元に転職サイトの利用のメリットを説明します。転職活動をする上で、大変なこととして、、、
仕事をしながら転職活動(求人情報)を探すのは手間がかかる
この一点に集約されるのではないでしょうか?(他にもあるかもしれませんが)
管理人は転職サイトを利用して現在の職場に転職しました。
コーディネーターの方とは主に電話やLINEを通してのコミュニケーションを中心として自分の求める条件に合う求人情報を探してもらいました。
日々臨床業務をこなしながら、パソコンやスマホで求人情報を探すというのは手間ですし、疲れます。
そういう意味では、転職サイト利用のメリットは大きいと考えています。
転職サイト利用のデメリット
デメリットとしては、転職サイトを通して転職すると、転職先の病院や施設は紹介料(転職者の年収の20-30%)を支払うことです。これがなぜデメリットかというと、転職時の給与交渉において、給与を上げにくいということに繋がります。
それでも、病院や施設側が欲しいと思える人材である場合、給与交渉は行いやすくなるはずです。
そういった意味でも、紹介してもらった病院や施設のリハビリ科がどのような現状で、どのような人材が欲しいのかといった情報が、自分の持つ強みを活かせるかといった視点で転職活動を進めていくことが大切になります。
転職サイトは複数登録することも必要
転職サイトは複数登録しておくことが重要になるかもしれません。それは、転職サイトによって求人情報の数に違いが生じることがあるからです。
せっかく転職サイトを利用するのであれば、できるだけ数多くの求人情報の中から自分の条件にあった求人情報を探せる方が良いはずです。
その分複数のコーディネーターの方と話をする必要がありますが、自分のこれからのキャリアや人生を形作っていく上では必要なことになります。
また、コーディネーターの方も人間ですから、それぞれ特性があります。
自分に合う合わないと言うこともありますから、そういった意味でも複数サイトの登録は大切かもしれません。
とにかく行動(登録)!管理人も登録経験あり!転職サイトのご紹介!
ネット検索にある転職サイトの求人情報は表面上の情報です。最新のものもあれば古い情報もあり、非公開情報もあります。
各病院や施設は、全ての求人情報サイトに登録する訳ではないので、複数登録する事で より多くの求人情報に触れる事ができます。
管理人の経験上ですが、まずは興味本位で登録するのもありかなと思います。
行動力が足りない方も、話を聞いているうちに動く勇気と行動力が湧いてくることもあります。
転職理由は人それぞれですが、満足できる転職になるように願っています。
管理人の転職経験については以下の記事を参照してください。
「作業療法士になるには」「なった後のキャリア形成」、「働きがい、給与、転職、仕事の本音」まるわかり辞典
転職サイト一覧(求人情報(非公開情報を含む)を見るには各転職サイトに移動し、無料登録する必要があります)
①PT/OT/STの転職紹介なら【マイナビコメディカル】









Pingback: 関節リウマチの評価項目とこれだけは知っておきたい評価法! | PTOTST学生のための学習塾