脊髄損傷の評価で用いられるものとして、ASIA、ザンコリ、WISCI Ⅱなどがあります。今回、これら臨床で使う脊損の評価尺度についてまとめていきたいと思います。
目次
臨床で使う脊損の評価尺度(ASIA、ザンコリ、WISCI Ⅱ)の概要と使用方法
スポンサードサーチ
脊髄損傷についてもっと学びたい場合
スポンサードサーチ
脊損の評価!ASIA(脊髄損傷の標準神経学的分類法)の概要と検査筋、分類方法
ASIA(脊髄損傷の標準神経学的分類法)の概要

1982年にSamuel Stoverらが作成した評価法をAmerican Spinal Injury Association(ASIA)が採用し、2000年までに5回の改訂が行われ、現在はInternational Standards for Neurological Classification of Spinal Cord Injury(ISCSCI)となっています。
日本ではASIA評価と称し、ISCSCIによる評価が実施されています。
感覚検査

触覚と痛覚が必須評価となります。
脊髄の異なる経路を通り情報伝達されることと、身体の皮膚髄節に従い簡便に評価できるためです。
肌門周囲の痛覚と触覚が消失している場合、完全損傷と分類するには紅門の深部圧覚の消失を示す必要があります。
標準感覚点:
感覚標準点では、皮膚28領域に区分し、痛覚・触覚検査します。
障害があると思われる髄節の痛覚検査から開始し、正常な痛みの感覚を患者に認識してもらい、障害された皮膚髄節に対応する標準感覚点での障害の程度をみて、次に触覚検査を行います。

C2:頭蓋底の後頭隆起外側1cm
C3:鎖骨上窩の頂点
C4 :肩鎖関節の上方
C5:肘関節近位の前肘窩外側
C6:母指基節骨の背側
C7:中指基節骨の背側
C8:小指基節骨の背側
T1:上腕骨内顆近位の前肘窩内側
T2:腋窩頂点
T3:鎖骨中点上の第3肋間
T4:鎖骨中点上の第4肋間(乳頭)
T5:鎖骨中点上の第5肋間
T6:鎖骨中点上の胸骨剣状突起
T7:鎖骨中点上で剣状突起と臍との間の剣状突起寄り4分の1
T8:鎖骨中点上で剣状突起と臍の中点
T9:鎖骨中点上で剣状突起と臍との間の臍寄り4分の1
T10:鎖骨中点上で臍の位置
T11:鎖骨中点上で臍と鼠径靭帯の中点
T12:鎖骨中点上で鼠径靭帯の中点
L1:T12の標準点とL2の標準点の中点
L2:鼠径靭帯の中点と大腿骨内側上顆の中点で大腿部の前内側面
L3:大腿骨内側上顆
L4:内果上部
L5:第3中足基節関節背側
S1:かかとの外側
S2:膝関節中央の膝窩
S3:坐骨結節部
S4/S5:1cm以内の肛門周囲領域から皮膚粘膜移行部の外側
デルマトームについては以下の記事を参照してください。
デルマトームと感覚障害!デルマトームを使用するのはどんな時か!

痛覚検査:
判定:10 回のうち8 回以上を正確に答えることができると正常とします。
場所を正確に識別できたときに、鋭覚を頬部と同様に感じているかを聞きます。
グレード 0(消失):鋭覚・鈍覚ともに感じない、または尖った先と丸い端を正確に識別ない
グレード1(障害):鋭覚と鈍覚を正確に識別できるが、顔面での感覚と比較し、鋭覚の強さを識別できない
グレード2(正常):鋭覚と鈍覚を正確に識別でき、顔面と同様の強さとして認識でききる。
NT(テスト不能):顔面をテストしたときに鋭覚・鈍覚を識別できない、または何らかの理由で標準感覚点をテストを行えない。
痛覚検査については以下の記事も参照してください。
温痛覚検査の目的や方法、伝導路や神経解剖学的なこと!

触覚検査:
判定:
グレード0(消失):触覚への反応が不正確で信頼性がない。
グレード1(障害):触覚を正しく答えることがでるが、正常な顔面感覚と違った感じを認識する。
グレード3(正常):触覚を正しく答えることができ顔面と同様な感じを認識している。 NT(テスト不能):顔面をテストしたときに正確に認識できない、または何らかの理由で標準感覚点をテストできない。
触覚検査については以下の記事も参照してください。
触覚検査の目的や方法、伝導路や神経解剖学的なこと!

深部肌門感覚 :
直腸周囲の痛覚・触覚が消失している場合、深部肛門感覚のテストが重要になります。
①直腸壁を指で強く圧迫したときの感覚を尋ね、感覚あり/なしについて記載します。
必須ではないですが、運動・位置覚検査も必要に応じて行うことがあります。
詳しくは以下の記事を参照してください。
運動・位置覚検査の目的や方法、伝導路や神経解剖学的なこと!
運動検査

標準筋群(key muscles)は,①筋の機能が脊髄髄節を代表するものである,②筋の活動が機能的に重要である,③代表的筋の運動が仰臥位(急性期からリハビリテーショ ン時期およびフオローアップにおいて比較できる唯一の肢位)で検査が可能である, という観点から選択されています.
動画で学ぶ脊髄損傷のリハビリテーション P6
2髄節が1つの筋を支配していると考え、その近位髄節をkey muscleに割りあてています。
ある髄節のkey muscleの筋力が3以上かつ、1髄節近位のkey muscleの筋力が5の場合、その髄節を正常とします。

運動グレード
| 0 | 収縮が見えたり触れたりできない |
| 1 | 収縮が見えたり触れたりできる |
| 2 | 重力の影響がない肢位にて、少なくとも1回可動域の全範囲を動かすことができる |
| 3 | 重力に抗した肢位にて、少なくとも1回可動域の全範囲を動かすことができる |
| 4 | 抵抗をかけた状態で、少なくとも1回可動域の全範囲を動かすことができる |
| 5 | 抵抗に対して、少なくとも1回可動域の全範囲を正常な力で動かすことができる |
| 5* | 識別できる阻害因子がなければ、十分な抵抗に対し力を発揮し、検者が正常と判断できる |
| NT | 筋収縮が不確実であるか、痛みや切断のために動かすことができない |
1)第5頚髄節(上腕ニ頭筋)
2)第6頚髄節(長・短桃側手根伸筋)
3)第7頚髄節(上腕三頭筋)
4)第8頚髄節(深指屈筋)
5)第1胸髄節(小指外転筋)
6)第2腰髄節(腸腰筋)
7)第3腰髄節(大腿四頭筋)
8)第4腰髄節(前脛骨筋)
9)第5腰髄節(長母趾伸筋)
10)第1仙髄節(腓腹筋・ヒラメ筋)
分類方法

①左右感覚レベルの決定
②左右運動レベルの決定
*テストを行う標準筋群がない領域では、運動レベルは感覚レベルと同じとみなされます。
③両側の運動と感覚レベルが正常な最下位の髄節で単一の神経学的レベルを決めます。
④仙髄領域機能残の残存により、障害が完全か不完全かを決定します。
例えば、肛門の随意収縮がなく、同時に第4-5仙髄節領域の感覚得点が0点で肛門感覚が全くない場合、その障害は完全となります。それ以外の場合不全損傷となります。
⑤ASIA機能障害尺度(AIS)の階級の決定
・障害が完全(最下位仙髄節感覚運動機能の消失)の場合、AISはA階級となります。
また部分的神経残存領域(ZPP) を記録します(ZPPとして何らかの残存機能がある左右 の感覚髄節あるいは運動髄節最尾側を記録します)。

・障害が完全ではなく、運動機能障害が完全な場合、AISはB階級となります。
・運動機能障害が不全(随意的肛門収縮あるいは運動障害レベル以下に3髄節以上の運動機能が残存している場合)のとき,神経学的レベルの少なくとも半分以上の標準筋群の筋力が3未満の場合、AIS はC 階級となります。
・運動機能障害が不全のとき、神経学的レベルの少なくとも半分以上の標準筋群の筋力が3以上の場合、AISはD階級となります。
・感覚、運動機能がともにすべての髄節で正常な場合、AISはE階級となります。
*AISのEは脊髄損傷と診断された者が正常機能に回復した際のフオロー アップのテストとして使用します。
初回テストで神経学的異常がみられない場合、ASIA機能障害尺度は適応となりません。
スポンサードサーチ
ザンコリの四肢麻痺上肢機能分類(完全損傷)の臨床での使い方
脊髄損傷と筋力検査

脊髄損傷において、筋力検査は予後予測と訓練指標として重要です。
髄節ごとに代表的な筋肉を検査していきます。
頸髄は一髄節でも髄節の上位と下位では回復してくる筋に違いがあります。
そのようなときに、ザンコリの四肢麻痺上肢機能分類が参考になります。
筋力検査では、左右差がある場合や不全麻痺がある場合には、回復の順序に従わない筋収縮がみられることに注意が必要です。
急性期ではわずかな筋収縮も見逃さないようにし、筋力段階が1もしくは2の場合は、回復可能性がある筋として訓練計画を立てるようにします。
なお、筋力段階が1もしくは2の場合の測定では、拮抗筋の弛緩が大切になります。
拮抗筋が筋力低下していない場合や、拮抗筋に腱反射亢進がある場合、自分で弛緩することが難しいためです。
このようなときには、他動的に拮抗筋を伸張させ、筋緊張を緩めて測定を行います。
ザンコリの四肢麻痺上肢機能分類
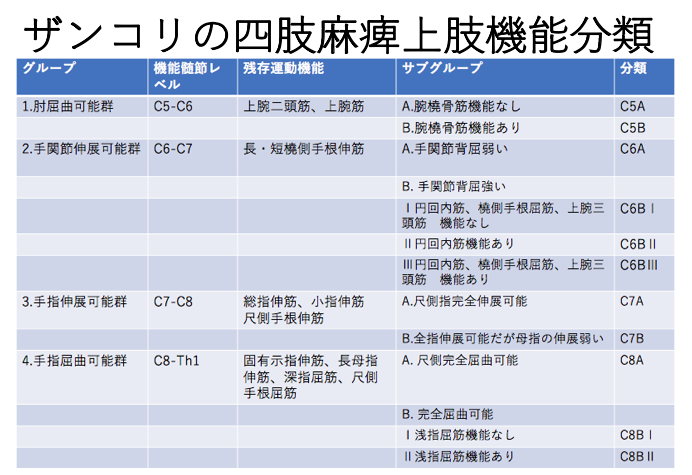
| グループ | 機能髄節レベル | 残存運動機能 | サブグループ | 分類 |
| 1.肘屈曲可能群 | C5-C6 | 上腕二頭筋 上腕筋 | A. 腕橈骨筋機能なし | C5A |
| B. 腕橈骨筋機能あり | C5B | |||
| 2.手関節屈曲可能群 | C6-C7 | 長・短橈側手根伸筋 | A. 手関節背屈弱い | C6A |
| B. 手関節背屈強い Ⅰ円回内筋 橈側手根屈筋 上腕三頭筋 機能なしⅡ円回内筋機能ありⅢ円回内筋 橈側手根屈筋 上腕三頭筋 機能あり |
C6BⅠ
C6BⅡ
C6BⅢ
| |||
| 3.手指伸展可能群 | C7-C8 | 総指伸筋 小指伸筋 尺側手根伸筋 | A.尺側指完全伸展可能 | C7A |
| B.全指伸展可能だが母指の伸展弱い | C7B | |||
| 4.手指屈曲可能群 | C8-Th1 | 固有示指伸筋 長母指伸筋 深指屈筋 尺側手根屈筋 | A. 尺側完全屈曲可能 | C8A |
| B. 完全屈曲可能 Ⅰ浅指屈筋機能なしⅡ浅指屈筋機能あり | C8BⅠ C8BⅡ |
髄節ごとに到達しやすいADL動作と評価


下記の表は、髄節ごとに到達しやすい動作を順次並べています。
一髄節のなかでの違い(例:ザンコリ分類におけるC5AとC5Bの違い)を表せるようになっています。
| 機能レベル | 順序 | ADL項目 |
| C5レベル | 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 | ナースコールを押す ギャッチアップにて座位保持 ベッド上での食事 ページをめくる 電動車椅子の操作 リモコン操作 歯磨き 整髪、顔拭き 室内での手動車椅子操作 食堂での食事 書字 電話をかける ひもを使っての寝返り 車椅子駆動用の手袋の着脱 車椅子上での除圧動作 |
| C6レベル | 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 | 上衣の着脱 服薬 手の爪切り 車椅子上での除圧動作 起き上がり 座位でのベッド上移動 皮膚の観察 ズボン、パンツ、靴下の着脱 直角移乗 洗面所での洗顔、歯磨き 自己導尿(男性) 埋め込み便器での排便 長座位での座薬挿入 浴室での洗体、洗髪(移乗は介助) 自動車への移乗 |
| C7レベル | 31 32 33 34 35 36 | 車椅子上でのプッシュアップ 横移り 洋式便器への移乗 尿器の洗浄と交換 排便後の始末 自動車への車椅子積み込み |
| C8レベル | 37 38 | 箸の使用 床から車椅子への移乗 |
スポンサードサーチ
脊髄損傷者(不全麻痺)の歩行能力の評価尺度:WISCI Ⅱの概要と評価方法
WISCI Ⅱの概要

WISCI II(Walking index for spinal cord injury II) は、平地10mの歩行において、どの程度身体的な介助が必要か、またどのような装具や補助具を使用するかどうかを基準にして、歩行を21件法 (0-20) に分類する評価尺度です。
脊髄損傷者の歩行レベルが現段階でどのレベルにあるのかを知ることができます。
また、次の段階ではどのような歩行様式になるのかを知ることができます。
評価の注意点
10mの歩行では、時間の計測はなく、対象者本人のペースで歩いてもらいます。
身体的介助は対象者に接触がある場合で、見守りは含まれません。
評価項目

以下は評価項目ですが、私が日本語訳にしたものなので、正確ではないかもしれません。
0.立つ/歩くことができない
1.平行棒にて下肢装具をつけ、2人の身体的介助で10m未満の歩行
2.平行棒にて下肢装具をつけ、2人の身体的介助で10m歩行可能
3.平行棒にて下肢装具をつけ、1人の身体的介助で10m歩行可能
4.平行棒にて下肢装具をつけずに、1人の身体的介助で10m歩行可能
5.平行棒にて下肢装具をつけ、介助なしに10m歩行可能
6.歩行器を使用し、下肢装具をつけ、1人の身体的介助で10m歩行可能
7.2本の松葉杖/ロフストランド杖を使用し、下肢装具をつけ、1人の身体的介助で10m歩行可能
8.歩行器を使用し、下肢装具をつけず、1人の身体的介助で10m歩行可能
9.歩行器を使用し、下肢装具をつけ、介助なしに10m歩行可能
10.1本の杖または松葉杖/ロフストランド杖を使用し、下肢装具をつけ、1人の身体的介助で10m歩行可能
11.2本の松葉杖/ロフストランド杖を使用し、下肢装具をつけずに、一人の身体的介助で10m歩行可能
12.2本の松葉杖/ロフストランド杖を使用し、下肢装具をつけ、介助なしに10m歩行可能
13.歩行器を使用し、下肢装具をつけず、介助なしで10m歩行可能
14.1本の杖、または松葉杖/ロフストランド杖を使用し、下肢装具をつけず、1人の身体介助で10m歩行可能
15.1本の杖、または松葉杖/ロフストランド杖を使用し、下肢装具をつけ、介助なしに10m歩行可能
16.2本の松葉杖/ロフストランド杖を使用し、下肢装具をつけずに、介助なしで10m歩行可能
17.杖や歩行器などを使用せず、下肢装具をつけずに、1人の身体的介助で10m歩行可能
18.杖や歩行器などを使用せず、下肢装具をつけ、介助なしに10m歩行可能
19.1本の杖または松葉杖/ロフストランド杖を使用し、下肢装具をつけず、介助なしで10m歩行可能
20.杖や歩行器などを使用せず、下肢装具をつけず、介助なしで10m歩行可能
スポンサードサーチ
脊髄損傷に関するオススメ記事一覧
脊髄損傷のレベルと運動麻痺、自律神経・排尿排便障害、褥瘡、痛みへの対応などについて脊髄損傷者と日常生活!在宅復帰のポイントや知識を紹介!労災保険の基礎の基礎!これだけは知っておきたいこと!腹臥位on elbow(パピーポジション)の意義とリハビリでのトレーニング!四つ這いトレーニングのメリット!バランス向上や筋力強化に利用!脊損のリハビリ!基本動作(寝返り、起き上がり、座位、プッシュアップ、車椅子移乗)訓練のポイント!疼痛(痛み)評価とリハビリ:ペインリハビリの基礎の基礎!車椅子テクニック!階段昇降、エスカレーター、COGY使用体験など
呼吸療法認定士の資格を取りたい方は必見
呼吸療法認定士の資格勉強は隙間時間にするのがコツです。呼吸療法認定士 eラーニング講座
スキマ時間勉強ならリハノメ
PTOTSTのためのセミナー動画が見られます。各分野のスペシャリストが登壇しているので、最新の知見を学びながら臨床に即活かす事が可能です。
セミナーあるあるですが、、、メモ取りに夢中になり聞き逃してしまった。
なんてことはなくなります。何度でも見返す事が可能だからです。
高額なセミナー料+交通費、昼食代を支払うよりも、スキマ時間を見つけて勉強できる「リハノメ」を試してみるのも良いのではないかと思います。
臨床で差をつける人は皆隠れて努力していますよ。
長い期間で契約したほうが、月額が安くなります。
PT.OT.STのための総合オンラインセミナー『リハノメ』
PTOTSTが今より給料を上げる具体的方法
転職サイト利用のメリット
何らかの理由で転職をお考えの方に、管理人の経験を元に転職サイトの利用のメリットを説明します。転職活動をする上で、大変なこととして、、、
仕事をしながら転職活動(求人情報)を探すのは手間がかかる
この一点に集約されるのではないでしょうか?(他にもあるかもしれませんが)
管理人は転職サイトを利用して現在の職場に転職しました。
コーディネーターの方とは主に電話やLINEを通してのコミュニケーションを中心として自分の求める条件に合う求人情報を探してもらいました。
日々臨床業務をこなしながら、パソコンやスマホで求人情報を探すというのは手間ですし、疲れます。
そういう意味では、転職サイト利用のメリットは大きいと考えています。
転職サイト利用のデメリット
デメリットとしては、転職サイトを通して転職すると、転職先の病院や施設は紹介料(転職者の年収の20-30%)を支払うことです。これがなぜデメリットかというと、転職時の給与交渉において、給与を上げにくいということに繋がります。
それでも、病院や施設側が欲しいと思える人材である場合、給与交渉は行いやすくなるはずです。
そういった意味でも、紹介してもらった病院や施設のリハビリ科がどのような現状で、どのような人材が欲しいのかといった情報が、自分の持つ強みを活かせるかといった視点で転職活動を進めていくことが大切になります。
転職サイトは複数登録することも必要
転職サイトは複数登録しておくことが重要になるかもしれません。それは、転職サイトによって求人情報の数に違いが生じることがあるからです。
せっかく転職サイトを利用するのであれば、できるだけ数多くの求人情報の中から自分の条件にあった求人情報を探せる方が良いはずです。
その分複数のコーディネーターの方と話をする必要がありますが、自分のこれからのキャリアや人生を形作っていく上では必要なことになります。
また、コーディネーターの方も人間ですから、それぞれ特性があります。
自分に合う合わないと言うこともありますから、そういった意味でも複数サイトの登録は大切かもしれません。
とにかく行動(登録)!管理人も登録経験あり!転職サイトのご紹介!
ネット検索にある転職サイトの求人情報は表面上の情報です。最新のものもあれば古い情報もあり、非公開情報もあります。
各病院や施設は、全ての求人情報サイトに登録する訳ではないので、複数登録する事で より多くの求人情報に触れる事ができます。
管理人の経験上ですが、まずは興味本位で登録するのもありかなと思います。
行動力が足りない方も、話を聞いているうちに動く勇気と行動力が湧いてくることもあります。
転職理由は人それぞれですが、満足できる転職になるように願っています。
管理人の転職経験については以下の記事を参照してください。
「作業療法士になるには」「なった後のキャリア形成」、「働きがい、給与、転職、仕事の本音」まるわかり辞典
転職サイト一覧(求人情報(非公開情報を含む)を見るには各転職サイトに移動し、無料登録する必要があります)
①PT/OT/STの転職紹介なら【マイナビコメディカル】






