認知症の評価からアプローチにおいては、問題点の捉え方、目標設定、問題行動の原因、不安の解消、残存能力、治療における注意点などを考慮する必要があります。今回、認知症における作業療法の評価やアプローチについてまとめていきたいと思います。
目次
認知症の評価とリハビリテーションアプローチ!効果測定できるリハを目指して!

スポンサードサーチ
認知症と作業療法について学びたい方にオススメの書籍
松下 太「最重度認知症におけるQOLとは一感覚刺激療法を通してー」四條畷学園大学 リハビリテーション学部紀要 第3号 2007
鈴木 みずえら「日本語版Dementia Quality of Life Instrumentの作成と信頼性・妥当性の検討」日本老年医学会雑誌 42巻4号 (2005:7)中島紀恵子「痴呆性老人のデイケアにおける「生活健康スケール」作成の試み」生きいきジャーナル 第4巻 第3号 別刷 1994,8
森本 美奈子ら「アルツハイマー型痴呆患者のQuality of Life 評価尺度「Dementia HappyCheck―HomeCare Version―」の開発」老年精神医学雑誌 13/9/1051-1060/2002
松下 太「最重度認知症におけるQOLとは一感覚刺激療法を通してー」四條畷学園大学 リハビリテーション学部紀要 第3号2007辻村 弘美ら「認知症高齢者のおだやかスケールの開発」
辻村 弘美ら「施設で過ごす認知症高齢者への 「改訂版おだやかスケール( 18 項目版 DEOS )」の適用」日本看護研究学会雑誌 Vol. 39 No. 4 2016
土屋景子ら「痴呆高齢者に対する主観的満足度の評価方法の検討 ー感情を指標としてー」川崎医療福祉学会誌 Vol.12,No.2,2002
https://10412ad1-a-62cb3a1a-s-sites.googlegroups.com/site/okayamaneuropsy5/file/QOL-D.pdf?attachauth=ANoY7couuogi-FV0bNA3eECo05VwSmaxvH2PjG0UgLEPmcw5Bl2E8szpeuSbfZ8vlAVty2nwU2m8Adt7hTWitC5UWouaxs0JjUXCK0BjBEeitvKL6gHD_OSKB8NQe2iSN7VorkXSYMvdfTPkfkAtpsrmo2QGZgtSWdnAxLzF1sjftaJ99ngBofSKnLzFiN6nI-bF9C2NH2NPjkmpuTKsF7lnjAmmrHhTsw%3D%3D&attredirects=0
http://www.ncgg.go.jp/topics/documents/Arai_Press_20140822.pdf
http://www.ot.ipu.ac.jp/tsuboi/FCS.pdf
東野 定律ら「要介護高齢者の家族員における介護負担感の測定」厚生の指標(2004)
六訂 介護支援専門員実務研修テキスト 下巻
古谷野亘,橋本廸生,府川哲夫,柴田 博ほか:地域老人の生活機能:老研式活動能力指標による測定値の分布.日本公衆衛生雑誌,40:468-474,1993
自動車運転される皆さまへ 安全運転BOOK(平成29年3月改訂)
スポンサードサーチ
認知症の種類による機能障害の違いを把握しておく
アルツハイマー型認知症と機能障害
アルツハイマー型認知症の初期に見られる機能障害

・もの忘れ
・判断力の低下
・時間と場所の見当識障害
・失名詞
・感情面の変化(アパシー、悲壮感、抑うつ気分)
アルツハイマー型認知症の初期では、物忘れや判断力、見当識障害により不安も出て来やすい時期になります。
これが、不安や幻覚、妄想、徘徊などに後につながってしまうことがあるため、できるだけ不安を取り除けるようなアプローチをしていくことが大切になります。
人の名前は覚えにくいですが、顔の認知はよいことが特徴です。
そのため、いいケアをしている人は覚えられやすく、また呼ばれやすかったりします。
ケアの際はなんとなくでもよいのでいいイメージを残せるようにしておくと、なじみの人となり安心感を与えることにつながります。
コミュニケーション面では話の中で単語が出て来にくいことがあります。
感情面では、日常のことに対する無関心や意欲の低下、抑うつ気分などが出現することがあります。
アルツハイマー型認知症の中期に見られる機能障害

・短期記憶、長期記憶障害
・観念失行
・観念運動失行
・失語症(錯誤、失名詞、理解力低下)
・失認
・不穏
・空間関係の障害
短期記憶や長期記憶が障害されると、さっきまでしていたことや、少し前にしていたことも忘れてしまうため、より不安が高まりやすくなってしまいます。
また、ケアの面では例えばご飯を食べたばかりなのに食べていないという方に、「さっき食べたでしょ」などとコミュニケーションをとると、食べた体験を忘れてしまっているので怒ってしまい、感情的に不安定になってしまいます。
そのような場合、あらかじめご飯を2回分に分けておくなど対処法を考えておくのがよいでしょう。
アルツハイマー型認知症の中期では、行動的な障害も出現する時期です。
動作の手順を忘れてしまったり、道具の操作が不器用になることがあります。
最初の動作の誘導をスムーズに行うことで、そのまま動作遂行できることもあります。
コミュニケーション面では言いたいことが伝えられなくなったり、理解力も低下していくため、ストレスがたまったり易怒的になったりすることもあるでしょう。
あらかじめ本人の伝えたいことを把握しておき、対応したり、本人が安心できるキーワードを把握しておくことで、安心感を与えられるようにすることが大切です。
アルツハイマー型認知症の後期に見られる機能障害

・知的機能の低下
・運動障害(固縮、痙縮)
・言語障害(反響言語(おうむ返し)、保続、発生・発語器官の運動障害、無言症)
・推論や抽象化、判断力の重度の障害
・人格変化
・失禁
アルツハイマー型認知症の後期では精神・身体的な機能障害がより重度となります。
コミュニケーション面では意思疎通を図れないことも多くなります。
そのため、これまでの経過から本人の行動や情動を把握しておき、適切なケアができるようにしていきます。
失禁はアルツハイマー型中期から見られ始めますが、後期ではそれが常にみられるようになります。
最終的には寝たきりの生活に移行していきます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
脳血管性認知症の特徴と観察される機能障害!
脳血管性認知症でみられる機能障害

脳血管性認知症の診断基準からすると、
・記憶障害やその他の認知機能(見当識、注意力、言語能力、視空間機能、計算、行動能力、運動統御、抽象思考、判断力)障害
・脳血管障害による局在徴候(半身不全麻痺、中枢性顔面神経麻痺、バビンスキー徴候、感覚障害、半盲、構音障害)
がみられます。
また、脳血管性認知症が確定ではないが、見込みがある症状として、
・歩行障害が初期から出現
・ふらつきや頻発する原因不明の転倒
・泌尿器科疾患ではない尿失禁などの泌尿器科的な症状
・仮性球麻痺
・性格と情緒の変化、自発性低下、抑うつ、感情失禁、精神運動の不活性化、行動能力の障害など
が挙げられます。
脳血管性認知症とコミュニケーション

前途しましたが、脳血管性認知症では、損傷を受けた部位によっては仮性球麻痺が起こります。
仮性球麻痺では構音障害を呈するので、コミュニケーションのとりにくさがある場合があります。
このあたりは、失語症によるコミュニケーション障害なのか、構音障害によるコミュニケーション障害なのかを判別する必要があります。
脳血管性認知症の特徴として、日内変動や時間帯による変動がみられるため、コミュニケーション能力に違いがみられることもあります。
脳血管性認知症の行動における特徴

脳血管性認知症では、自分の能力に関する認知はしっかりとしていることが多く、そのためにできない事を多く感じることもしばしばあります。
それにより、チャレンジするようなことをためらったり、自ら行動を起こすことを苦手に感じる方もいます。
コミュニケーション能力の低下から、周囲とのコミュニケーションをとることをためらう方もいるかもしれません。
そのため、対象者の性格や病前の様子などの情報収集を行い、対象者の行動がどのような要因からそうなっているのかを評価していく必要があります。
できないと感じることに対しては、少しのことでもよいのでできるというように感じてもらうような、自己効力感を高めるようなアプローチをしていく必要もあるでしょう。
日内変動や時間帯による変動により、反応性の悪さや気分状態の変化なども起こることをあらかじめ把握しておくと、病状の理解につなげることができます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
前頭側頭型認知症(ピック病)における機能障害の理解!
前頭側頭型認知症(ピック病)の特徴

前頭側頭型認知症(ピック病)は、アルツハイマー型認知症と比較して、発症年齢は若いとされています。
CTやMRI検査では前頭葉や側頭葉の萎縮が認められ、脳血流の検査では前頭葉や側頭葉で血流低下が認められます。
前頭側頭型認知症(ピック病)は、ある程度進行するまでは記憶や視空間認知、日常生活そのものに問題は生じないとされています。
病識の欠如、無関心、自発性の低下、被影響性の亢進、注意の転導性亢進・維持困難、脱抑制、常同行動、食行動異常が見られやすいともされています。
前頭側頭型認知症(ピック病)の初期に見られる機能障害
前頭側頭型認知症(ピック病)の初期に見られやすい機能障害は以下のようなことが挙げられます。
・人格変化
・感情面の変化(恐怖感の喪失、自発性の低下(アパシー))
・判断力の障害
・社会的に不適切な行動
・言語障害(失名詞、回りくどい表現)
前頭側頭型認知症(ピック病)では、初期では記憶障害はみられにくいため、不適切なケアが、スタッフとの関係性のとりにくさにつながることがあります。
自発性の低下では、意欲低下や趣味への興味がなくなるなどがみられます。
社会的に不適切な行動としては、脱抑制(幼稚な言動や浪費など)、固執・常同性(同じ事を言う(保続)、同じ道を歩かないと気が済まない、特定のものしか食べない、異物を口に入れるなど)がみられます。
前頭側頭型認知症(ピック病)の中・後期に見られる機能障害
 中期
中期
・失語症(理解力の低下)
後期
・知的能力の低下
・記憶力の低下
・視空間における能力障害
・言語障害(無言症)
・錐体外路症状
・失禁
前頭側頭型認知症(ピック病)では、記憶障害や視空間認知の障害は後期にみられます。
錐体外路症状では、安静時振戦、筋肉のこわばり、緩慢な動作、バランス維持の困難、歩行困難などといったことがみられます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
知っておきたい認知症、認知症のBPSDに対する薬物療法
認知症の薬物療法における注意点

認知症に対する薬物療法による効果においては、アルツハイマー型認知症でしか確立されていないとされています。
睡眠薬や抗不安薬、抗精神病薬、抗コリン薬などにより、認知症の症状が悪化する場合もあり、高齢者では他の合併症治療での複数薬剤の使用もあり、副作用には十分注意しておく必要があります。
アルツハイマー型認知症に対する薬物療法

アルツハイマー型認知症に使用される薬物としては、商品名言うと、アリセプト®、レミニール®、イクセロン®、リバスタッチ®、メマリー®があります。
アリセプト®は軽度〜重度の方に使用され、作用はコリンエステラーぜ阻害薬となります。
メマリー®との併用は可能ですが、他との併用はできません。副作用として吐き気、嘔吐・食欲不振、下痢などがあります。
レミニール®は軽度〜中等度の方に使用され、作用はNMDA受容体拮抗薬です。
副作用として吐き気・嘔吐・食欲不振などがあります。アリセプト®に比べて長期的な効果が期待できるとされています。

イクセロン®、リバスタッチはパッチ薬(500円玉程度の大きさ)で、日付を書くこともでき、服薬管理を行いやすいという特徴があります。
副作用には皮膚のかぶれ、吐き気・嘔吐などがあります。
メマリー®は中等度〜重度の方に使用され、アリセプトと併用することで進行を5年程度引き延ばせることが可能だとされています。
副作用には頭痛、めまい、便秘、体重減少などがあります。
認知症治療薬の開始時期が早くなることは、介護負担の軽減や施設入所までの期間が延長される等の利点があります。
認知機能低下を示す可能性のある薬剤

| ベンゾジアゼピン系の睡眠導入剤 | ハルシオン:認知機能悪化やせん妄 |
| 抗うつ薬(三環系、四環系抗うつ薬) | 抗コリン作用による認知機能悪化 |
| 抗パーキンソン薬 | L-dopa、シンメトレル:幻覚・せん妄 エフピー:中枢神経系刺激作用 アーテン:認知機能悪化 |
| 抗不整脈剤・ジギタリス製剤 | リスモダン、ノルペース:認知機能悪化 ジギタリス薬:せん妄、見当識障害 |
| 抗コリン作用の強い抗ヒスタミン剤 | アレルゲン、レスタミン、アタラックス、ペリアクチン、ヒベルナ、ポララミンなど |
| 抗けいれん薬 | フェノバルビタール、アレビアチン、テグレトール |
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症と認知機能検査
MMSEとHDS-Rの対比と実施上の注意点
MMSEとHDS-Rの共通点と相違点
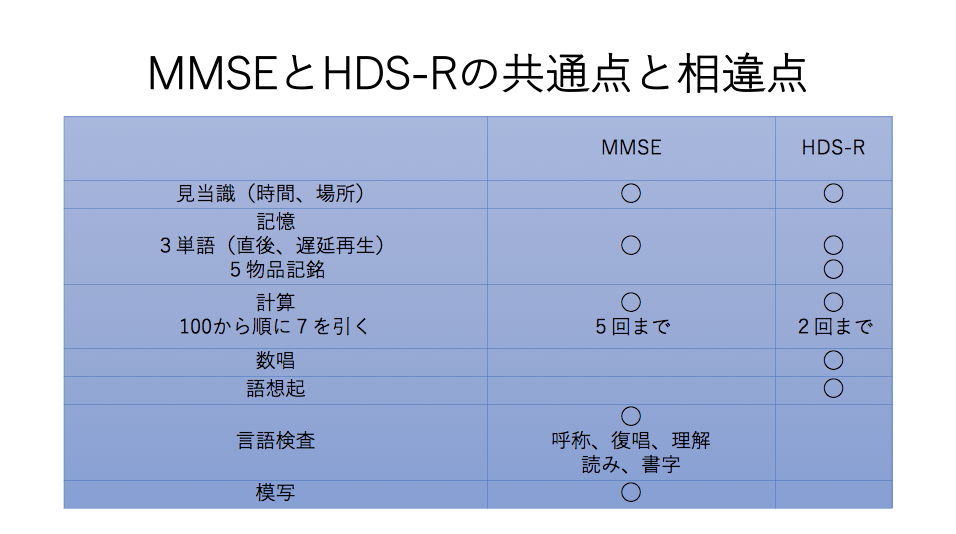
| MMSE | HDS-R | |
| 見当識(時間、場所) | ◯ | ◯ |
| 記憶 3単語(直後、遅延再生) 5物品記銘 | ◯
| ◯ ◯ |
| 計算 100から順に7を引く | ◯ 5回まで | ◯ 2回まで |
| 数唱 | ◯ | |
| 語想起 | ◯ | |
| 言語検査 | ◯ 呼称、復唱、理解 読み、書字 | |
| 模写 | ◯ |

両者は見当識、記憶、注意集中、計算をみる検査項目が含まれています。
HDS-Rでは動作を要する項目がないことと、野菜の語想起課題がある点が特徴的です。また3単語の遅延再生に6点の配点があり、近時記憶への負荷が大きいことが伺えます。
両者とも30点満点で採点し、HDS-Rは20点以下を明らかな認知症としており、MMSEでは24点以上を健常人としています。
MMSEの成績は教育歴に左右されると言われていますが、日本では6年間の義務教育が行われている事から、より高得点を境界とすべきだと言われています。
健常人32名(平均年齢68.8歳(SD 6.4)、範囲56〜79;教育歴11.8年(SD 3.0)、範囲8〜21)に実施した結果では、MMSEの平均29.1(SD1.1)、範囲27〜30とかなり高い値が得られた。したがってMMSEは明らかな異常と判断できる
高次脳機能障害学 第2版 P240

検査の結果(得点)だけに注目するのではなく、障害が明らかな項目に注目して詳細に検査、評価することが必要です。
例えば、3単語の遅延再生において1つでも出てこない場合、前向性健忘を念頭に置き三宅式記銘力検査などを行うことが推奨されます。
MMSEについて以下のようなことも言われています。
認知機能障害のある患者の83.8%,アルツハイマー型認知症患者の95.8%が23点以下,健常者の93.3%が24点以上の成績を示したことから,23/24点をカットオフ値とすることが望ましい と報告している(森ほか,1985). そのカットオフ値の感度は83%,特異度は93% であり,高い精度を有する検査であるといえる.
運動による脳の制御 P104

このカットオフ値は学歴や職業歴に影響を受けるとされており、高学歴者においては初期認知症を見逃すこともあります。
教育歴の少ない者においては計算や読み書きなどの成績不良により認知症と診断される傾向が強くなります。
認知症の軽度もしくは初期の方では感度が低く、 20点以上の認知症群に対しては感度が50%程度まで低下してしまうとの報告があります。
実施にあたっては年齢、教育年数、生活状況に関する情報の評価も含めた総合的な判断が求められます。
MMSEとHDS-R実施上の注意点
実施の際、特に注意のいる項目について説明していきます。
場所の見当識:通常は、現在いる「病院、県、市町村、階、地方」ですが、住む地域、施設によって置き換えが可能で、5つ実施すればよいです。
3単語即時再生:
採点するのは1回目のみです。遅延再生のための記憶の登録として3つとも復唱できない場合、5回まで単語の提示と復唱を繰り返すことができます。

計算:
まず、「100から7を繰り返し引いてください。私が「終わり」と言うまで、続けて、引き算した結果から、さらに7を引くことを繰り返してください。」という教示を与える。もう少し噛み砕いた言い方でも良いが、計算を始めたら、「それから7を引いてください」と言ってはならず、必要があれば「続けてください/繰り返してください」程度の促しのみを行う。
HDS-Rでは100ー7の答えに対して「それからまた7を引くといくつですか?」と言って良いが、MMSEでは言ってはならない。そのため、MMSEとHDS-Rを合わせた形で同時に実施することはできない。高次脳機能障害学 第2版 P241
全く正答できない場合を除いて、途中で間違えても5回実施します。
採点について、答えを間違えても、次の引き算が正しければ、その答えには1点を与えます。例えば、100ー7=93(1点)→90(0点)→83点(1点)…というようになります。
3段階命令:
全ての命令を言い終えてから行ってもらいます。
模写:
採点は「五角形が2つ、重なった部分が4つの辺からなる(潰れた)四角形になるようになっていたら1点を与える」という基準で行います。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
HDS-Rの概要、実施上の注意点と結果の解釈
HDS-Rの概要

HDS-Rは年齢、見当識、3つの言葉の記銘と遅延再生、計算、数字の逆唱、野菜の名前の列挙(語の流暢性)、5つの物品記銘などの9項目からなり、最高得点は30点で、認知症のスクリーニング検査として使用されています。
HDS-Rには動作性検査(図形模写のような項目)が含まれておらず、本人の生年月日を把握していれば、他に情報がなくても検査を実施できるメリットがあります。
実施上の注意点

導入:いきなり検査を開始せず、世間話などをしてリラックスした状態で始めます。また「最近物忘れはきになったりしませんか?」などと問い掛けながら導入していきます。
年齢:満年齢を正確に言えると1点で、2年までの誤差は正当とみなします。これは、数え年で答える方もいて、誕生日を迎えているかで年齢に差が出ることがあるためです。生年月日を言えただけでは0点になります。
日時の見当識:何年何月何日何曜日を続けて聞いてもよいし、別々に聞いても構いません。逆から聞いた方が正当する場合もあります。それぞれに対し正当すれば1点となり、年は西暦でも年号でも構いません。

場所の見当識:病院名や施設名、住所は正確でなくてもよく、今いる場所がどのような所なのかを答えることができれば構いません。ヒントを与える場合、「家ですか」「デイサービスですか」「公民館ですか」などと言い回しを変えても構いません。
3つの言葉の記銘:正当が出ない場合、採点後に3つの言葉を覚えてもらい、3回以上繰り返しても覚えられない場合は打ち切り、遅延再生の際に覚えられなかった言葉を抜いて検査します(2つしか覚えられなかった場合、遅延再生では2つ思い出してもらう)。
計算:「100引く7はいくつですか」「それからまた7を引くといくつですか」というように順に聞いていきます。最初の答えが間違っていればそこで中止します。MMSEの計算の項目とは質問の仕方が異なるため注意が必要です。ワーキングメモリの検査であるため、質問の中に前の計算の答えを言ってはいけません。

数字の逆唱:開始前に、練習問題を入れるとよいです。「数字を反対から言ってみてください。1、2、3を反対から言うと?」のように聞きます。3桁で失敗したら打ち切ります。
3つの言葉の想起:ヒントは1つずつ提示します。すぐにヒントを与えず、「他にもありましたね」と待つ姿勢も必要です。
5つの物品記銘:品物はなんでもよいですが、本人に馴染みのあるもので、かつ相互関係のないものとします。どの物品から思い出しても構いません。
野菜の名前の列挙(後の流暢性):重複した答えが出てきても、そのまま記録し、採点の際に減点していきます。10秒待っても次が出てこない場合、打ち切ります。
終了後:答えられなかった事が多い場合、嫌な思いをすることがあるため、終了後には「疲れていませんか?」といった声かけや、野菜の話など(料理など)をし、嫌な気分のまま終了することがないようにします。
結果の解釈

30点満点中21点以上を認知症の疑いなし、20点以下を疑いありとした場合、感度は0.93、特異度は0.86と高くなります。
重症度の分類は行いませんが、重症度別の平均点が示されています。
非認知症 :24.27±3.91
軽度 :19.10±5.04
中等度 :15.43±3.68
やや高度 :10.73±5.40
非常に重度:4.0±2.62
カットオフ値を20/21とした場合に.感度は93%と特異度は86%であり, MMSE と比較しても認知症の弁別力は高いとされる(加藤ほか,1991).
運動による脳の制御 P105

認知症が中等度に進行し記銘力が低下した者では、5物品の記銘と即時再生課題がの得点低下により、MMSEよりも得点が低めになることが多くあります。
聴覚提示される単語の記銘に対して,物品 は目前に視覚提示されるため. 記銘に動員される感覚様式が異なり,聴力が低下し た高齢者では. 単語の再生よりも物品の再生で成績が回復する場合がある.
運動による脳の制御 P105
MMSEでは聴覚提示の項目が多く、聴力低下が成績低下につながることがあります。
HDS-Rでは視空間認知の評価がないため、補助検査が必要となります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
MoCA
MoCAの概要

MoCAは約10分で実施することができる軽度認知機能低下のスクリーニング検査です。
様々な認知機能(注意・集中、実行機能、記憶、言語、視空間認知、概念的思考、計算、見当識)を評価していきます。
MoCAの検査項目と実施上の注意点

①Trail Making
数字からひらがなへ順番に線を結ぶ課題です。Trail Making TestBの形式をとっています。
この項目では認知の変換、課題の切り替え、注意の切り替えを評価することが可能です。
検査では速度は見ませんが、2つの反応パターンの交互切り替えと、2つの系列の順番がどこまで進んでいるかを保持しておくことが、課題の処理速度には必要になります。
②視空間認知(立方体)
3次元の立方体を正確に書き写していきます。模写のポイントは、3次元になっているか、すべての線があるか、余計な線がないか、線の並行関係が保たれて、長さが類似しているかです。
③視空間認知
時計を描き、指定された時間を指すように針を描きます。
輪郭(丸い時計)、数字(正しい順番、正しい位置)、針(長針と短針)が採点ポイントになります。

④命名
動物の名前を答えます。
⑤記憶
単語の即時記憶を評価します。
⑥注意(数字の順唱と逆唱)
5つの数字の順唱と3つの数字の逆唱、ビジランス(覚醒度)、計算(シリアル7)を評価します。
⑦復唱
2つの文章をそれぞれ正確に復唱します。採点には関係しませんが、復唱可能な長さ、音韻性錯誤、構音の誤りを見ることも言語的な視点では大切になります。
⑧語想起
1分間で指定されたひらがなで始まる言葉を答えてもらいます。
11個以上答えられた場合を正常としています。

⑨抽象的思考
単語のペアに共通するものを表す言葉を答えてもらいます。
FAB(前頭葉機能検査)においても問われる内容です。
⑩遅延再生
⑤で覚えた単語を再生してもらいます。
覚える段階(符号化)で失敗している場合には、手がかりを与えても再生できません。この場合、記憶の前段階の注意に問題がある可能性があります。日常生活上の影響では、周囲の音が気になり覚えることを覚えられなかったり、テレビを見ながら鍵を置いたらどこに置いたかわからなくなるなどが見られるようになります。
手がかりで再生できる場合、覚えていることを頭の中で検索できないことが考えられます。
⑪見当識
日付、場所を正確に答えてもらいます。
結果の解釈

各項目の得点の合計を算出します(最高30点)。
教育年数が12年以下の場合、1点を加えます。合計得点が26点以上であれば正常範囲(25点以下で認知機能低下あり)となります。
MoCAはMMSEと比較して糖尿病患者の認知機能障害を見つけることに有用と言われています。
この検査を元に、さらなる詳細な検査を行っていくことも必要になります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
NMスケール
NMスケールの概要

NMスケール(N式老年者用精神状態尺度)は家事・身辺処理、関心や意欲・交流、会話、記名・記憶、見当識の5項目について、それぞれ7段階(0〜10点)で評定する観察式の評価方法になります。
合計点により認知症の程度を示すことができ、認知症の有無のスクリーニングテストとしても利用可能です。
NMスケールは行動観察による評価のため対象者に拒否されることはなく、日常生活での実際的な能力や状態を把握することができます。
認知症の進行による言語での意思疎通困難な方や、視聴覚障害者、運動障害がある場合でも日常生活上での精神状態の評価をすることができます。
NMスケールは専門家でなくても評価することができ、短時間で実施できることが特徴です。
N-ADLとの併用で、日常生活上での高齢者の総合能力を把握することができます。
NMスケールの使用方法

各項目の各区分の状態像が評価表にあり、日常生活の観察や家族、介護者からの情報により各項目ごとにどの区分に当てはまるかを評価していきます。
5項目の合計点がNMスケールの評価点となります。
正常の基準については、日常生活の年齢相応の活動性・自立性が維持されてる状態で、10点となります。ごく軽度の記憶力低下や積極性の低下がみられるものが境界で9点となります。
軽度知的機能低下では7点、中等度知的機能低下では5点、重度では3点、1点、0点があり、0点は活動性や反応性が欠如した最重度の状態となります。
精神状態に変動がある場合、中間的な評価点欄にチェックをし、変動の激しい場合は精神症状・異常行動の欄に記入します。
結果の解釈

5項目の合計点で判定し、
正常 50〜48点
境界 47〜43点
軽度認知症 42〜31点
中等度認知症 30〜17点
重度認知症 16〜0点
となります。
寝たきり(N-ADLで歩行・起座が1点以下)の場合、会話、記名・記憶、見当識の3項目の合計点で暫定評価を行います。
その場合、
正常 30〜28点
境界 27〜25点
軽度認知症 24〜19点
中等度認知症 18〜10点
重度認知症 9点以下
となります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
N式精神機能検査

N式精神機能検査の概要
N式精神機能検査は記憶、見当識、計算、概念構成、図形模写などの12項目(13の課題)からなります。
動作性の設問が多いこと、認知症の重症度判定基準が示されていることが特徴です。
所要時間は10〜15分程度です。
N式精神機能検査の各項目とどの機能を評価しているか

設問A:年齢(満もしくはかぞえ)を聞き、時の見当識および自己に関する基本認識が評価されます。
設問B:日付を聞き、時の見当識が評価されます。
設問C:指(薬指)の名前(患者の指を触りながら)を聞き、自己の身体認知や言葉の理解が評価されます。
設問D:片手をグー、もう一方をパーとして左右同じにならないように繰り返し、運動メロディといい、言語理解と運動系の障害が評価されます。

設問E:時計に示された時間を聞き、空間認知、数の概念、時間の概念が評価されます。
設問F:果物の名前を数多く言わせ、思考の柔軟性と語の流暢性が評価されます。
設問G:設問Jで文章の遅延再生をさせるための刺激提示で、設問G・Jは文章理解と聴覚性言語性近時記憶が評価されます。
設問H:計算力と注意・集中力が評価されます。
設問I:立方体透視図の模写で、視空間構成能力が評価されます。

設問K:数字の逆唱で、聴覚性言語性即時記憶と注意・集中力が評価されます。
設問L:文章の書き取りで、聴覚性言語性即時記憶、意味記憶、視覚的空間構成機能、運動機能などが評価されます。
設問M:視覚提示された文章の読み上げで、読字能力や発話能力などの言語機能が評価されます。
採点方法と結果の解釈

採点には集計表を用い、100点満点で算出します。例えば、設問J(物語再生)での粗点が1であれば5点、素点が2であれば10点とします。
得点により認知症の重症度分類を5段階で評価します。
正常:95点以上
境界:94〜85点
軽度認知症:84〜61点
中等度認知症:60〜33点
重度認知症:32点以下
となります。
85点以上を認知症の疑いなし、84点以下で認知症の疑いありとした場合に、感度0.95、特異度0.79とされています。
基準値は文献により異なっており、集計表の点数も違いがあります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
認知症の精神機能評価:MENFISの概要と評価方法、結果の解釈
MENFIS(Mental Function Impairment Scale)の概要

MENFISは、対象者の状況について、主たる介護者から情報を得て、認知症者の精神機能の障害度について評価するものです。
MENFISでは、
・認知機能障害
・動機付け機能障害
・感情機能障害
を認知症の中核症状と捉え、この3つの領域で13項目からなっています。
MENFISの評価方法

MEFISでは、最近2週間の対象者の状態について評価していきます。
手続きは、まず介護者から患者の家族歴、既往歴、現病歴、生活史や日常生活の情報を入手する。
これらの情報に基づいて、患者との面接結果を評価するため、介護者からの情報の信頼性が重要になる。
状態の日内変動が目立つ例で、繰り返し評価を行う場合には可能な限り同時刻に面接を実施するようにする。
介護者と患者に対する面接結果より得られた情報を総合的に判断し、「まったく障害なし」から「完全な障害」まで7段階で重症度を評定する。
https://ci.nii.ac.jp/els/contentscinii_110006992408.pdf?id=ART0008904318
 7段階の各評価としては、
7段階の各評価としては、
0:まったく障害なし
1
2:少し障害あり
3
4:かなり障害あり
5
6:完全な障害
となっています。
評価用紙には、各質問項目における評価基準が記載されています。
13の質問項目は、
認知機能障害:
1.場所の見当識障害
2.時間の見当識障害
3.最近の記憶の障害
4.昔の記憶の障害
5.会話理解の障害
6.意思表示の障害
7.判断の障害
動機づけ機能障害:
8.自発性の障害
9.興味・関心の障害
10.気力の障害
感情機能障害:
11.感情表現の多様性の障害
12.感情表現の安定性の障害
13.感情表現の適切性の障害
MENFIS(Mental Function Impairment Scale)の結果の解釈

MENFISの得点範囲は、0〜78点で、得点が高いほど精神機能障害が重度であることを表しています。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
認知症者と時計描画テスト
時計描画テストとは

時計描画テストは、簡単に説明すると、指示された時間の時計を描く検査です。
具体的には、円を描き、そこに時計の文字盤の数字を全部書き、10時10分を表すように書いてもらいます。
採点方法は描かれた時計に対し、
全体像
・外周円が整っている
・円の大きさが適切である
数字
・1~12のみを書く
・算用数字を用いる
・順序が正しい
・用紙を回転せずに書く
・位置が正しい
・円のなかにある
針
・2 本の針を有する
・適切に時を指す
・適切に分を指す
・分針の方が長い
・余計な印がない
・2本の針が結合する
中心点
・中心が設定されている
の、15項目(各1点)で採点します。
時計描画テストは、BITにおいても採用されており、半側空間無視の有無を判断する課題としても用いられています。
時計描画テストでは何が評価できるのか

時計描画テストでは、以下のようなことが評価できるとされています。
・理解
・プランニング
・視覚記憶と図形イメージの再構成
・視空間機能
・運動プログラムと実行
・数字の認識
・抽象概念
・集中力(注意力)
・長期記憶と情報再生
・視知覚と視覚運動能力
・同時処理
・実行機能
これらのことから、時計描画テストは、主に前頭葉機能を反映していることがわかります。
認知機能低下の方ではどのような異常が現れるのか

認知機能低下がみられる方では、時計描画テストにおいてどのような異常が現れるのでしょうか。
健常者と認知機能低下がみられる方の境界域では、例えば
・数値配置のバランス(計画性)が悪く、時間も不正確
・10時と聞いて、10時ちょうどに描いた後に長針を修正する
・数値配置のバランス(計画性)が悪く、短針が10時ちょうどを指す
などがみられます。
認知機能低下がみられる方では、
・数字の配置に計画性が無く、
短針長針が逆になる
針が文字盤の中心から出ていない
・時計の概念に問題がある(反時計回りで数字が配置されているなど)
がみられます。
時計描画テストでみられるエラーの原因は何か

まず、時計の概念について理解ができていない場合を考えていきます。
このような時にみられるエラーは、前途しましたが、「反時計回りで数字が配置されている」「短針長針が逆になる」「針が文字盤の中心から出ていない」などがあります。
時計の概念理解の問題では、意味記憶の障害が考えられます。
「時間が不正確」な場合、時刻に関する概念(意味記憶の障害)、もしくはある刺激に惹かれる(10時の10に惹かれて長針が不正確になるなど)ことで時間が不正確になるような前頭葉障害が考えられます。
「10分」というのは、時計で表すためには「2」に変換する必要があり、これは意味概念を理解していなければならない課題といえます。
「数字の配置の不適切さ」については、視空間的な障害や計画性の障害が考えられます。
アルツハイマー型認知症者の時計描画テストの結果について、
156人のADのCDT総得点は11.5±3.4点であり,男女 間で有意差はなかった
小長谷陽子他「アルツハイマー病患者における時計描画の特徴 ―量的および質的評価による検討―」臨床神経学 54巻2号(2014:2)
とあります。

認知症の進行段階にみられる症状から考えていくと、認知症の中期にみられる機能障害としては、
・短期記憶、長期記憶障害
・観念失行
・観念運動失行
・失語症(錯誤、失名詞、理解力低下)
・失認
・不穏
・空間関係の障害
があります。
また、認知症の後期にみられる機能障害としては、
・知的機能の低下
・運動障害(固縮、痙縮)
・言語障害(反響言語(おうむ返し)、保続、発生・発語器官の運動障害、無言症)
・推論や抽象化、判断力の重度の障害
・人格変化
・失禁
があります。
これらのことから、認知症の進行によって、時計描画テストに影響を及ぼす機能障害があることがわかります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症に用いられる神経心理学的検査
認知症とリバーミード行動記憶検査

スクリーニング点合計(12点)のカットオフ値を5/6点に設定した場合,度81.8%,特異度%.2%と高い鑑別力をもつことが報告されている(松井2002).
また,松田らは,軽度のアルツハイマー型認知症患者46名と年齢,育歴をマッチングさせた健常者46名を対象としてRBMTの検査を行い ,13/14をカットオフ値とした標準プロフィール得点で,アルツハイマー型認知症患者の98.8%と健常者の95.7%を,5/6をカットオフ値としたスクリーニング得点で, アルツハイマー型認知症患者の97.8%と健常者の95.7%を正しく分類できたことを示した(松田ほか,2002).
運動による脳の制御 P106
標準プロフィール得点やスクリーニング点は観察での日常生活上の健忘症状の程度と有意に相関しており、日常での記憶の評価に有用だとされています。
詳しくはこちらをご覧ください。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
Rey聴覚性言語学習検査
192名のMCI高齢者を3 年間追跡調査した ところ,RAVLTの試行Ⅰ〜Vの合計点が33以下であった場合には,アルツハイマー型認知症への移行リスクが高かったことが報告されている.
また,認知症のない高齢者116名を2年間追跡し,RAVLTとアルツハイマー型認知症発症の関連性を分析した報告によると,試行VI のスコアが0,または試行VI (干渉後再生)における 忘却単語のパーセンテージ(試行VI-試行V/試行Vx 100)が75%以上の場合にアルツハイマー型認知症の発症リスクが高かったとされる(Estevez-GonZaleZ et al 2003)
運動による脳の制御 P108
信頼性の高い指標は試行I〜Vの合計点、試行Vおよび遅延再生課題の正答数です。
以下の指標は信頼性は劣るものの、 試行I〜VのリストA即時再生では、即時記憶容量を測定可能で、正確な再生単語数から学習曲線を描くことができます。
通常は試行を繰り返すと高齢者でも再生単語数が漸増しますが、アルツハイマー型認知症者では増加がほとんどなく、フラットに近い学習曲線になるとされています。
再生に加え再認課題を行うことにより、記銘の問題なのか、想起の問題なのかを判別します。
単語の想起に問題がある場合、試行VIよりも再認課題の得点が高くなります。
記銘自体に困難がある場合、試行VIと再認課題の正答数は同程度となります。
試行I〜Vの即時再生の成績は加齢に伴い低下しますが、再認課題ではあまり変化はみられません。
このことから、高齢者の場合では記銘力と比べて想起能力低下が問題になりやすいとされています。
詳しくはこちらをご覧ください。
Rey複雑図形検査

中国で行われた年代別平均値と標準偏差を算出した研究では51〜61歳では9点以下,61〜70歳では6点以下,71〜80歳では0点以下をMCIの半定基準としています(教育歴8〜15年)。
この判定基準によるアルツハイマー型認知症への移行率は, 1年あたりで18%であったとされる(Guo et al 2009)
運動による脳の制御 P110
この検査では視覚性記憶だけでなく、視覚認知、視空間構成、運動機能(巧級性)も関係している評価であり、成績低下があった場合、どの要素による成績低下なのか、もしくはこれらの要素の相互作用によるものなのかなど様々なことが考えられ、解釈を複雑にしています。
臨床においても、知覚や視覚運動、巧級性などの要素や、課題への反応の性質について注意する必要があります。
この検査では複雑な言語的教示が必要でなく、被検者は課題内容の理解が容易となるため、言語性記憶検査と比較して教育歴や文化的背景の影響を受けにくいとされています。
Guo らは,ROCFを用いた基準によりMCIを判定したところ,物忘れ外来を受診した対象者のうち27%が該当したが,2年後の再調査ではそのうち55%が健常値を示したことを報告している(Guo et al., 2009) .WMS-RLM (11%)に比較すると,正常へと戻る割合は顕著に高く,ハイリスク判定のための評価指標としての欠点と考えられる.
運動による脳の制御 P110
詳しくはこちらをご覧ください。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
ベントン視覚記銘検査

認知症でない1,425名のBVRTの成績とアルツハイマー型認知症の関連について前向きに調査した研究によると,誤謬数が6以上であった場合,5以下の場合に比較して1-3年以内の発症では5.7倍,3-5年以内では2.1倍,5-10年では1.8倍,10-15年でも1.8倍発症リスクが高かったと報告されており,発症の10年以上前から予測が可能な精度の高い指標であると考えられている(Kawas et al., 2003) .
運動による脳の制御 P111

検査スコアの中で、正確数は全般的成績水準の評価に用いられ、誤謬数は質的分析のために用いられます。
施行A・Bでは刺激図版の提示時間に違いがありますが、どちらも即時記憶課題といえます。
施行D に関しては干渉手続きがなく、間隔も15秒で即時記憶課題といえます。
施行Cは模写課題で、即時記憶を評価はできません。
しかしこの課題では被検者の視空間構成機能や視空間的把握能力の評価は行えます。
この検査では難聴や失語、手指巧緻障害があっても実施が可能で、テストへのモチベーションが低い者でも遂行可能で拒否が少なく、非言語性テストのため教育歴や社会的背景の異なる者に用いることが可能です。
詳しくはこちらをご覧ください。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症と重症度評価
DASC-21の概要と評価方法、結果の解釈
DASC-21の概要

DASC-21は、短時間で認知機能と生活機能の包括的な評価が行えるツーツのひとつです。
DASC-21について、
DASC-21は,原則として,粟田主一先生の研修を受けた専門職が高齢者の「認知機能障害」と「生活障害」を把握し,認知症を検出し,重症度を評価するアセスメントツールとして,適切な内的信頼性と併存的妥当性および弁別的妥当性を有することが証明されています.
とあります。
質問項目には導入のA,B(採点は行いません)と21項目があります。
各質問に対し、4段階で評価します。
IADLの項目が多く、軽度認知障害(MCI)の検出にも優れています。
DASC-21の実施方法と注意点

家族や介護者に質問することで行い、その回答は基本的に採用して構いません。観察により回答との乖離が見られる場合、評価者の判断に従います。
対象者が独居の場合、本人に質問していきます。
質問に対して実際の様子を確認していない場合、家族・介護者からみて行えそうかで判断します。
評価表はこちらから。
このような評価項目を見ていると、認知症者の認知機能、生活機能評価に必要な要素を把握することができます。
結果の解釈

合計点は21点から最高84点となり、31点以上は認知症の可能性ありとなります。
- 合計点が31点以上で,遠隔記憶(項目No.3),場所の見当識(項目No.5),社会的判断力(項目No.9),身体的ADLに関する項目(項目No.16~21)のいずれ「も」が1点または2点の場合は「軽度認知症」の可能性ありと判定する.
- 合計点が31点以上で,遠隔記憶,場所の見当識,社会的判断力,身体的ADLに関する項目のいずれ「か」が3点または4点の場合は「中等度認知症」の可能性ありと判定する.
- 合計点が31点以上で,遠隔記憶,場所の見当識,社会的判断力,身体的ADLに関する項目のいずれ「も」が3点または4点の場合は「重度度認知症」の可能性ありと判定する.
注意点
本評価は認定者が使用できるものであり、eラーニングにて受講可能となっています。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
FAST(Functional Assessment Staging)の概要と結果の解釈
FAST(Functional Assessment Staging)の概要

FASTは、アルツハイマー型認知症の日常生活機能の総合評価から、その重症度を判定することを目的としています。
検査では対象者に対する様々な情報により症状の判定が行われるため、対象者の負担はありません。
軽度認知症では、日常生活での行動の変化が重要な指標になりますが、家族や本人から必ず訴えがあるわけではないため、聴取の際に細かく聞いていく必要があります。
FASTの使用方法

FASTは対象者普段生活上での観察評価や、家族・介護者からの情報により状態を把握していきます。
FASTのstage
1.認知機能の障害なし(正常、主観的および客観的機能低下は認められない)
2.非常に軽度の認知機能低下(年齢相応、物の置き忘れを訴える、喚語困難)
3.軽度の認知機能低下(境界状態、熟練を要する仕事の場面では機能低下が同僚によって認められる。新しい場所に旅行することは困難)
4.中等度の認知機能低下(夕食に客を招く段取りをつけたり、買い物をしたりする程度の仕事でも支障をきたす)
5.やや高度の認知機能低下(介助なしでは適切な洋服を選んで着ることは困難、入浴させるときにもなんとかなだめすかして説得することも必要な時がある)
6.高度の認知機能低下(不適切な着衣、入浴に介助を要す・嫌がる、トイレの水を流せない、尿・便失禁)
7.非常に高度の認知機能低下(最大6語に限定された言語機能の低下、理解できる語彙はただ一つの単語、歩行・着座・笑う能力の喪失、昏迷・昏睡)
結果の解釈

アルツハイマー型認知症について、正常老化を含めた7段階に病期が分類されます。
境界例、軽度例、重度例についての臨床的特徴が詳細に書かれているため、それを参考にしていきます。
stage6、7にはそれぞれ5段階のsubstageがあり、病状の進行に応じた具体例が示されています。
境界例、もしくは軽度認知症の特徴は、職業生活を含めた社会生活で何かしらの困難があることですが、FASTの行動変化の記述例はその把握に参考になります。
重症度の経過と一致しない例もあるため、注意が必要です。
FASTのみでアルツハイマー病の重症度の刑事的変化の評価は難しく、他の検査との併用が必要になります。
追跡調査によると、軽度認知機能低下(境界例)ではstageの期間がおよそ7年で、中等度の認知機能低下(軽度の認知症)ではほぼ2年となります。
FASTを使用することにより、各stageの認知機能低下を示す患者の鑑別診断を行う上で一助となることがあります。巣症状のある限局性の脳病変やうつ病などの疾患との鑑別になります。
うつ病では、境界状態(軽度認知機能低下)から中等度認知症(やや高度の認知機能低下)が認められる可能性があることに注意する必要があります。
また、認知症の経過がFASTで示されている経過と著しく違う場合にも、アルツハイマー型認知症以外の疾患の可能性を考慮する必要があります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
GBSスケールを用いた認知症評価の概要と使用方法、結果の解釈
GBSスケールの概要

GBSスケールは、認知症の重症度とともに質的な違いも評価することができる尺度になります。
評価の領域は運動機能、知的機能、感情機能、精神症状の4領域で、認知症の量的評価に加え、質的評価のためにも使用できます。
このスケールは認知症の評価には用いることができますが、認知症の診断を目的としたものではありません。
GBSスケールは定量的評価(知的機能の評価を中心とするもの:認知症の診断やスクリーニングに有効)と、定性的評価(行動の評価を中心とするもの:認知症状のプロフィールや類型を知るのに有効)の両側面を含んだものになります。
簡単に評価でき、対象者は特別な努力は必要ありません。
時間制限もなく、視覚的課題は避けていることが特徴です。
GBSスケールの使用方法

対象者の状態を詳しく把握しているスタッフが評価を行います。
知的機能の項目については対象者と対話形式で得られた答えを段階的に評価します。
運動機能、感情機能、認知症に共通なその他の症状については、行動観察で評価していきます。
運動機能(6項目)、知的機能(11項目)、感情機能(3項目)、認知症に共通なその他の症状(6項目)の計24項目からなっています。
軽度の認知症の評価や薬効やリハビリテーション成果の継時的評価の場合、同じ評価者が行う、また事前に評価の練習を行い、評価者間でのばらつきを小さくしておくことが大切になります。
繰り返し評価する場合、毎日同じ時間に評価を行います。
評価用紙はこちらからダウンロード可能です。
採点方法と結果の解釈

各項目の設問に対し、0(正常)から6(最重度)までの7段階でチェックしていきます。
0、2、4、6の4段階における採点基準があり、この4段階に該当しない各段階の中間の場合には、1、3、5の3段階があります。
失語などにより評価不可能な項目(時間に関する見当識障害、冗慢さ(表現に締まりがなくて無駄が多い状態)、感情不安定)において検査不能な場合、9と採点されます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
CDR(Clinical Dementia Rating)の概要、使用方法と判定方法、結果の解釈
CDRの概要

CDRは臨床的な認知症の重症度を評価することを目的としています。
この評価方法では、対象者の協力が得られない場合でも、認知症にみられる臨床症状を把握、評価することで重症度の判定が可能になります。
CDRの使用方法

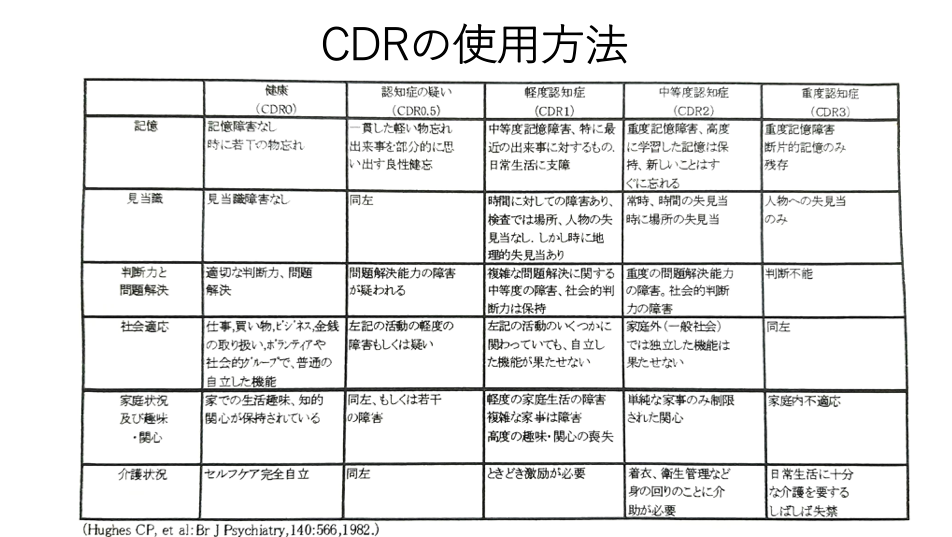
対象者本人への面接または対象者の日常生活を把握している家族もしくは介護者からのできる限り詳しい情報をもとに、6項目(記憶、見当識、判断力と問題解決、社会適応、家庭状況及び趣味、介護状況)それぞれについて5段階(健康、認知症の疑い、軽度認知症、中等度認知症、重度認知症)の重症度で評価します。
各項目はできるだけ独立して評価するようにします。
これらの総合から、健康(CDR0)、認知症の疑い(CDR0.5)、軽度認知症(CDR1)、中等度認知症(CDR2)、高度認知症(CDR3)に評定します。
判定方法と結果の解釈

6つの項目が全て同じ評定レベルの場合、そのレベルでの判定(CDR0〜3)となります。
判定には記憶障害の程度を基準にしており、記憶障害以外の少なくとも3項目が記憶障害と同程度であれば、CDRは記憶障害の程度に相当します。
記憶以外の3項目以上が記憶障害のレベルよりも重症のレベルであれば、3つ以上の項目の障害レベルで示されるCDRとなり、記憶障害以外の3項目以上が記憶障害のレベルよりも軽度であれば、3つ以上の項目の障害レベルで示されるCDRとなります。

記憶以外の3つの項目が記憶障害レベルよりも軽度で、2項目が重度の場合、記憶障害のレベルでCDRを判定します。
記憶の障害レベルが0.5のとき、ほかの少なくとも3つの項目が1かそれ以上であれば(この場合には介護状況の項目は考慮しない)CDRは1となる。
記憶障害のレベルが0.5であればCDRが0になることはない。
0.5あるいは1のどちらかとなる。
記憶障害のレベルが0であり、ほかの2つ以上の項目の障害レベルが1であればCDRは0.5となる。
高齢者のための知的機能検査の手引き P68
認知症の疑い(CDR0.5)では、軽度のうつ状態もしくはごく軽度のアルツハイマー型認知症と考えられる例が存在しますが、日常生活に支障をきたすほどではありません。
6つの項目の合計得点(0〜18点)を算出することで、数量的な評価も可能となります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
高齢者用多元観察尺度(MOSES)の概要と評価方法、結果の解釈
高齢者用多元観察尺度(MOSES)の概要

高齢者用多元観察尺度(Multidimensional Observation Scale for Elderly Subjects:MOSES)は、観察によりADL、精神、行動面を評価する評価尺度です。
評価項目は5領域で40項目から構成されています。
主なカテゴリーとして、セルフケア、失見当、抑うつ、怒り、引きこもりがあります。
各項目に対し、1週間の日中の行動について当てはまる選択肢を選んでいきます。
評価者に制限はなく、スタッフであれば誰でも評価することが可能です。

評価項目に対して、
・正常/問題なし
・軽度の障害
・中等度の障害
・重度の障害
として判定します。
高齢者用多元観察尺度(MOSES)の評価項目
 セルフケア
セルフケア
1.着替え
2.入浴
3.身繕い
4.失禁
5.トイレの使用
6.移動能力
7.ベッドの利用
8.柵やベルトの使用
失見当
9.コミュニケーション
10.発話
11.屋内での見当識
12.職員に対する見当識
13.場所に対する見当識
14.時間の見当識
15.最近の出来事の記憶
16.重要な過去の出来事の記憶

抑うつ
17.悲哀/抑うつ状態
18.悲哀/抑うつ的訴え
19.抑うつ的発言
20.心配/不安状態
21.心配/不安の訴え
22.声を上げて泣く
23.将来に対する悲観
24.自分に対する関心
怒り
25.ケアに対する協力
26.職員の指示に従う
27.イライラ感
28.かんしゃく
29.攻撃的言動(職員)
30.攻撃的言動(他患)
31.攻撃的行為
32.けんかを売る(他患)

引きこもり
33.一人でいることが好きか
34.周りと接触しようとするか
35.接触に対する反応
36.他患との交流
37.日常の出来事に対する関心
38.社会的な出来事に対する関心
39.積極的に動く
40.他患の手伝い
ここに記載されているのは評価項目のみで、評価票には詳細なものが載っていますので、下記の書籍を参考にしてください。
高齢者用多元観察尺度(MOSES)の結果の解釈

高齢者用多元観察尺度(MOSES)では、通常は下位尺度ごとに加算します。
高得点なほど、障害が重度ということを示しています。
評価表については、以下の書籍に掲載されています。
認知症をもつ人への作業療法アプローチ−視点・プロセス・理論
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症とニーズの評価
デマンドとニーズ、顕在・潜在ニーズについて
ニーズとは

ニーズとは対象者が本当に必要としている客観的なものをさします。
クライエントが表現・表出した希望が即座にニーズとなるわけではなく、対象者を取り巻く状況、本人の状態や表出された内容の背景、過去から未来に至る対象者の人生や生活について理解・推察できてから、真のニーズを取ることができる。
認知症をもつ人への作業療法アプローチ P46
デマンド(要求)とニーズ(必要性)

セラピストと対象者、または家族とのリハビリの説明と合意の過程においては、デマンド(要求)とニーズ(必要性)の違いを指摘し、その中でセラピストが対象者との関わりを通してニーズを双方が探っていくことが大切になります。
対象者のデマンドを優先してリハビリを開始した場合、対象者の状態や能力がデマンドに対して低い場合は能力の過小評価につながり、精神面に影響を及ぼすことがあります。
このことから、まずは対象者のデマンドを確認し、それが実現可能かどうかを検討していく過程が重要になります。
両者の話し合いにより、ニーズを決定し、合意を得るようにしていくことが基本ですが、場合によっては、対象者の望むことをやってみて、結果の振り返りの中でニーズを検討していくことも必要かと思われます。
顕在ニーズと潜在ニーズ

顕在ニーズとは、
クライエント自身がすでに特定の作業やその背景、つまり行いたい、行わなければならない作業、そしてその理由を本人が具体的に気づいて、他者に表出できるニーズである。
認知症をもつ人への作業療法アプローチ P47
とあります。一方、潜在ニーズとは、
クライエント自身がはっきりと認識していないニーズである。
例えば「自分は認知症で人に迷惑をかけるようになって申し訳ない。何もできなくなった」というように、何にしても拒否する人がいたとする。
このような人が、趣味であった編み物を行うきっかけをもつと、急に意欲をもって取り組み始めるということがありうる。
このような場合に、この人にとっての編み物は潜在ニーズであったと考えられる。
認知症をもつ人への作業療法アプローチ P47
とあります。

潜在ニーズは様々な要因(身体性、精神性)により表出されないことがあり、セラピストは顕在ニーズばかりに注目しやすくなってしまうことがあります。
ニーズは将来の予後予測により意味のある作業が何であるかも変わってきます。
機能面の回復程度がどの程度なのか、対象者の行く予定の施設がどのような所なのか、などです。
作業遂行ニーズと本質的ニーズ

作業遂行ニーズとは、「トイレ」「料理」など、対象者が行わなければならないと考えている重要な意味をもつ活動の希望で、名詞で表現可能なニーズです。
本質的ニーズとは、「面白い」「人の役に立っている」などの、漠然としていますが対象者にとっては意味のある活動を選択する上で動機となるニーズです。
作業遂行ニーズが把握できない場合、本質的ニーズを把握することで作業活動を選択しやすくなる場合があります。
前途した、デマンドでの活動レベルが高いことや、環境的に達成が難しい場合に、対象者が求める活動の本質的なニーズを把握しておくことで、達成可能な活動を選択できることもあります。
昔はスポーツなどで皆と集まり勝負事が好きだったが今は立位保持や歩行が難しい対象者の場合、本質的ニーズは友人と集まるという所属感の欲求や、勝負での達成感が本質的ニーズである可能性があります。この場合、昔行っていたスポーツでなくても、座位で可能な集団を通したレクリレーションでニーズが満たされる可能性があります。
面接による評価

対象者に面接を通して背景となることの聴取は、本質的ニーズを把握するのに役立ちます。方法としては、必要な項目をまとめたシートを使う場合もあれば、自由な話を通して聴取する場合もあります。
具体的な作業活動を探りながら、それがいつから、何をきっかけに、誰と、どうして続けたか、どのようにやっていたかなどの意味や動機を把握することは、本質的ニーズの把握につながります。
作業遂行のニーズでは、カナダ作業遂行測定(COPM)を用いることがあります。
認知症が軽度であれば実施可能な場合があります。家族などの対象者をよく知る人に用いる方法もあります。
興味チェックリストではクローズな質問を通して、「現在している」「してみたい」「興味がある」を答えてもらうことで、作業に対する興味やそれを通して背景を探ることができます。
ADOCというiPadのアプリを用いた作業選択意思決定支援ソフトでは、認知症をもつ方でも視覚的なイラストにより理解しやすくなり、作業遂行ニーズを評価しやすくなります。なお、ADOCはMMSE8点以上でその評価結果に妥当性があるとされています。
絵カード評価法は、70種類の作業カードを「とても重要」「あまり重要でない」「全く重要でない」に分け、意味ある作業を選択していくことに役立ちます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
COPMの概要、実施方法と意味ある作業の見つけ方のポイント
COPMの概要

COPMは、カナダ作業遂行測定(Canadian Occupational Performance Measure)の略です。
COPMは作業療法専門の評価法であり、の専門性を活かすために開発されました。
作業療法クライエント中心の実践を行うために使用するツールであり、それはクライエントの言いなりになるという意味ではなく、コミュニケーションを図りながら、への参加を促しながら、その上で表出された対象者の選択を尊重していきます。
作業療法クライエント中心から考えると、日常生活上のどの活動ができて、どの活動ができていないかを決めるのはクライエントになります。
他者から見て満足していると思われても、本人からするとそうは思えない、不満足で実行できていないと思っていることがよくあります。
そのため、本人の思いは本人から聞く必要があります。

COPMを使用する価値として、
COPMを使って、クライエント自身が捉える作業の問題を知ることができます。
作業の問題は、クライエント自身からしか知ることができないのです。
自分が行う作業を出発点として、自分自身を見つめ、自分の問題に取り組み、解決を図るということができれば、自分の人生を自分で作っていくことができます。
作業療法がわかる COPM・AMPSスターティングガイド P11
とあります。
COPMの実施手順

COPMは4段階に分かれます。
第一段階:重要な作業の探索
第二段階:優先順位の決定(10段階で重要度評定)
第三段階:これから取り組む作業の決定と遂行度と満足度の評定
第四段階:遂行度と満足度の評価

「重要な作業の探索」では、以下のように尋ねます。
「作業療法では、◯◯さんにとって必要な作業をしていただくことになります。そのために、どんな作業をしていくか決めていきたいので、色々と話を聞かせて下さい」などと尋ねます。
「優先順位の決定」では、「重要な作業の探索」において出てきた作業を10段階で重要性を評価することになります。
なお、「10」を最も重要、「1」を全く重要でないとして、評価をしていきます。
重要性を評価するなかで、対象者自身が何を優先的に取り組んでいきたいかを整理することにもつながるでしょう。

「これから取り組む作業の決定と遂行度と満足度の評定」では、いくつかの作業の候補のなかから、対象者とセラピストが協業して取り組んでいく作業を決定し、その作業の現在における遂行度と満足度を評価していきます。
遂行度では、「10」をとても上手にできると思う、「1」を全くできないと思うとして評価をしていきます。
満足度では、「10」をとても満足している、「1」を全く満足していないとして評価をしていきます。
遂行度、満足度の各作業における点数を合計し、それぞれ課題数で除する(割る)と、遂行スコアと満足スコアが示されます。
「遂行度と満足度の評価」では作業療法アプローチを終えて、または中間で遂行度と満足度を再評価します。
COPM実施のポイント

COPMを実施するには、少しコツがあります。
それぞれ対象者によってコミュニケーション能力や認知機能も異なるため、柔軟に対応していく姿勢が求められます。
「やってみたいことはありますか」「楽しみにしている、していたことはありますか」「できなくてこまっていることはありますか」などと質問を変えながら対象者にとって意味のある作業を探索していかなければなりません。
また、話を進めるなかで対象者が自分を見つめ直すことにもつながり、重要な作業を考えるきっかけにもなります。
趣味や楽しみの話から、対象者がどのようなことに価値観を置いているか、何を大切に考えているかを知ることもできるかもしれません。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
認知症高齢者の絵カード評価法(APCD)を用いたニーズの評価
認知症高齢者の絵カード評価法(APCD)とは

APCDは、OTの概念的実践モデルの1つである人間作業モデルに基づく作業適応障害の改善のために、個人の価値、役割、能力の自己認識などを取り入れ、適応的な作業を促進し、パターン化するといった概念を理論的基盤としている。
事例でわかる人間作業モデル P191
APCDは日本で開発された評価法で、作業療法士が対象者と共に70枚の絵カードを3カテゴリー(「とても重要である」「あまり重要でない」「まったく重要でない」)に分けるものです。
絵カードの種類は高齢者が実際に行っている日常生活上の作業をもとにして作成されています。
使用方法と使用の意義

APCDは絵カードを用いていることから作業に対するイメージが浮かびやすくなり、抽象的な作業を思い浮かべる事が苦手な方でも、生活における重要で意味のある作業を明らかにされやすくなることが期待されます。
使用方法は、絵カードを1枚ずつ読み上げていき、対象者は70枚の絵カードを「とても重要である」「あまり重要でない」「まったく重要でない」に分けてもらいます。
各作業に対する質問や対象者が理解できていない様子を感じた場合には、作業療法士はそれを説明して、作業に対する理解を深めてもらいます。
絵カードを通して対象者が語ったことから、対象者が体験してきた、または体験している作業をもとにした生活を把握することが可能になります。
このことから、絵カードの分類で終わるだけではなく、対象者の言葉の中から、潜在ニーズを含めて把握していくことが大切になります。
BPSDと作業適応障害

人間作業モデルでは、BPSDを作業適応障害として捉えています。
認知症の方は、記憶障害や思考・判断力低下、失語などの中核症状により、意味ある作業に基づく生活ができていなかったり、他者に作業ニーズを伝えることができないことがあります。
作業ニーズが満たされないことで、不安や焦燥が生じ、BPSDが生じてしまうことにつながります。
これは、マズローの欲求段階からも、捉えることが可能と思われます。
認知症高齢者のBPSDはクライアントの作業適応障害の状態であるととらえることができる。
そのため、OTRが認知症高齢者のBPSDを理解して作業適応を促進するためには、クライアントの作業と作業的生活を理解することが必要である。
事例でわかる人間作業モデル P206
APCDを用いて作業に対する価値観や思いを語ってもらうことで、BPSD改善の方策を見つけることが可能になることが考えられます。
作業ニーズの把握により、BPSDの原因と関係性を分析し、作業ニーズを満たす作業遂行を援助することでBPSDの改善につががることが考えられます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症のADL評価(評価バッテリー)
リハビリテーションの成果を示すには、数値化できる客観的な評価方法が必要になります。
N式老年者用日常生活活動動作能力評価(N-ADL)の概要と結果の解釈
N式老年者用日常生活活動動作能力評価(N-ADL)の概要

N-ADLは歩行・起座、生活圏、着脱衣・入浴、摂食、排泄の5項目の自立度に対して、7段階の評価尺度を用いて重症度分類を行うものです。
「しているADL」の観察を基本に行います。
NMスケールとの併用により、日常生活っでの能力の総合評価が可能になります。
評価の内容

| 0点 | 1点 | 3点 | 5点 | 7点 | 9点 | 10点 | |
| 歩行・起座 | 寝たきり(座位不能) | 寝たきり(座位可能) | 寝たり、起きたり、手押し車などの支えがいる | つたい歩き 階段昇降不能 | 杖歩行 階段昇降困難 | 短時間の独歩可能 | 正常 |
| 生活圏 | 寝床上(寝たきり) | 寝床周辺 | 室内 | 屋内 | 屋外 | 近隣 | 正常 |
| 着脱衣 入浴 | 全面介助 特殊浴槽入浴 | ほぼ全面介助(指示に多少従える) 全面介助入浴 | 着衣困難、脱衣も部分介助要する 入浴も部分介助を多く要する | 脱衣可能、着衣は部分介助を要する 自分で部分的に洗える | 遅くて、ときに不正確 頭髪・足など洗えない | ほぼ自立、やや遅い 体は洗えるが洗髪に介助を要する | 正常 |
| 摂食 | 経口摂取不能 | 経口全面介助 | 介助を多く要する(途中でやめる、全部細かく刻む必要あり) | 部分介助を要する(食べにくいものをきざむ必要あり) | 配膳を整えてもらうとほぼ自立 | ほぼ自立 | 正常 |
| 排泄 | 常時、大小便失禁(尿意・便意が認められない) | 常時、大小便失禁(尿意・便意があり、失禁後不快感を示す) | 失禁することが多い(尿意・便意を伝えること可能、常時おむつ) | ときどき失禁する(気をくばって介助すれば、ほとんど失禁しない) | ポータブルトイレ・しびん使用、後始末不十分 | トイレで可能、後始末は不十分なことがある | 正常 |
結果の解釈

それぞれの自立度について、重症度分類が行われます。
| 10点 | 正常 | 自立して日常生活が営める |
| 9点 | 境界 | 自立して日常生活を営むことが困難になりはじめた状態 |
| 7点 | 軽度 | 日常生活に軽度の介助または観察を要する |
| 5点・3点 | 中等度 | 日常生活に部分介助を要する |
| 1点・0点 | 重度 | 全面介助を要する(0点は活動性や反応性が全く失われた最重度の状態) |
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
SCR-DEの概要と評価方法、結果の解釈
SCR-DEの概要

SCR-DE(Self care rating for dementia, extended)は、認知症者のADL評価のツールです。
その特徴として、遂行機能障害を反映させているという点が挙げられます。
元々は、SCR-Dという評価尺度が先に作成されていました。
基本的 ADL ( basic ADL : BADL )に含まれる更衣,整容 などのセルフケア全般から遂行機能障害を評価するため, dementia 患者のためのセルフケア評価尺度( Self ─ care rating for dementia : SCR ─ D )を作成
佐藤 亜紗美ら「Self ─ care rating for dementia, extended ( SCR ─ DE ) :遂行機能障害を反映した認知症患者のセルフケア障害評価法の妥当性の検討」高次脳機能研究 第 31巻 第2号

SCR-DEは、更衣、入浴、整容、摂食、排泄の項目を評価します。
評価方法としては、主な介護者に対して面接(インタビュー)を行います。
それぞれのADL動作について、開始への声かけが必要か、活動を始めてからは声かけや監視がなくても準備や段取り、遂行を適切に行えるか、活動を遂行するためにはどの程度の頻度で指示や誘導が必要か、活動の工程ごとに介助が必要かなどについて聴取していきます。

聴取内容から、各動作に対して、
0点:自立
1点:開始に激励が必要
2点:適宜指示誘導が必要
3点:1段階ずつの指示誘導が必要
4点:1段階ずつの指示誘導と適宜動作介助が必要
5点:1段階ずつの介助が必要
の6件法にて評価します。
評価項目の中に、「セルフケア全体」というものがありますが、これは例えばトイレに行ってから食事をとり、歯を磨くといったような全体の流れの中でスムーズに活動を遂行していくことができるかということを評価していきます。
なお、「セルフケア全体」の採点は0点〜3点となっています。
SCR-DEの評価方法

評価項目
・更衣(着替え)
・入浴(お風呂)
・整容(洗面・歯磨きなど)
・摂食(食事)
・排泄(トイレ使用)
*トイレを用いない場合は評価項目から除外する
・セルフケア全体
SCR-DEの結果の解釈

各項目の得点が高いほど、動作遂行においての介助(誘導・声かけまたは身体的介助)の必要性が高く、遂行機能障害があると解釈されます。
認知症の方においては、「組織かと順序立ての障害」が見られることがあり、活動の手順や動作の性急さ(タイミングの悪さ)、ペース配分、動作の質(例:早すぎて質が悪い)などに関連します。
このような症状を呈するということを知っておき、各活動においてどの工程のどの部分にどのような手助けが必要なのかを観察し、考えることがリハビリテーションにおいては大切な要素となります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
DADの概要と評価方法、結果の解釈
DADの概要

DAD(Disability Assessment for Dementia)は介護者にインタビューをすることでADL評価をおこなう評価方法です。
DADは在宅で生活する認知症者(アルツハイマー型認知症)を対象としています。
DADは衛生、着衣、排泄、摂食、食事の用意、電話の使用、外出、金銭管理、服薬、余暇と家事の10領域、40項目から構成されています。
各項目に対して、過去2週間における「した(行った)、しなかった(行わなかった)」を評価します。
各領域において、行動開始、計画、遂行の3つの要素を評価できるようになっています。
DADの評価方法
評価項目
 衛生
衛生
・自分からシャワーを浴びたりお風呂に入ろうとしたか
・自分からシャワーを浴びたりお風呂に入るためにお湯を入れ、量や温度を調節したか
・自分で体を洗って体を拭いたか
・自分で歯を磨いたり、入れ歯の手入れをしたか
・自分で歯磨き/入れ歯の手入れを適切にしたか
・自分で洗髪や整髪をしようとしたか
・自分で洗髪や整髪を適切にしたか
更衣
・自分で起床時や外出時に服を着替えようとしたか
・自分で天候や色の組み合わせに気を使って適切に服を選んだか
・自分で適切な順番(下着→衣服)で着替えたか
・自分で完全に服を着たか
・自分で完全に服を脱いだか

排泄
・自分から尿意や便意を感じた時にトイレに行こうとしたか
・自分で失敗なしにトイレを使ったか
摂食
・自分から食事を食べようとしたか
・自分で適切な食器や調味料を選んだか
・自分で普通のペース、適切なマナーで食べたか
食事の用意
・自分から簡単な軽い食事を用意しようとしたか
・自分から簡単な軽い食事の献立を考えようとしたか
・自分から簡単な軽い食事を用意をしたか、あるいは料理をしたか
電話をかける
・自分から用事があるときに電話をかけようとしたか
・自分から正しく番号を見つけて電話したか
・電話で適切な会話をしたか
・かかってきた電話の伝言を適切に伝えることができたか
外出
・自分から適切な時間に外に出ようとしましたか
・自分から交通手段、鍵、目的地、天候、必要なお金、買い物などを考えて外出したか
・自分で慣れた場所(徒歩の範囲)であれば迷子にならずに行けたか
・自分でバスや電車などの交通機関を適切に利用できたか
・買い物に出かけたとき、目的の品を買ってきたか

金銭の取り扱い、通信
・自分から金銭の取り扱い(勘定の支払い、貯金、家計)や手紙のやり取り(懸賞の応募、年賀状含む)などに関心を示したか
・自分で勘定の支払いの準備をしたか(財布、お金、クレジットカード)
・自分で、手紙を書くとき、封筒、切手、文房具、住所録などを準備したか
・自分で勘定の支払いやお金をくずすことができたか
服用
・自分から正しい時間に薬を服用しようとしたか
・自分で、正しい用法・用量で薬を服用したか
余暇と家事
・自分から余暇活動に関心を示したり、行おうとしたか
・自分から以前行っていた家事に関心を示したり行おうとしたか
・自分から、以前行っていた家事の段取りをきちんとつけたか
・自分で、以前行っていた家事をきちんとこなしたか
・留守番のとき、訪問客の対応も含めて任せられたか
DADの結果の解釈

DADでは、人生の中で一度も行ったことのない項目については評価項目からは除外します。
その上で、残った項目の得点を分母にして、その率を算出します。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
PSMSの概要と実施方法、結果の解釈
PSMSの概要

PSMSは、高齢者の日常生活の活動性を、施設内での処遇、ケースワーク、スタッフ教育のために評価することを目的として作成された尺度(Langly-Porter Scale)に基づき作成されました。
PSMSは在宅者でも施設入所者に対しても施行可能であり、「排泄」「食事」「着替」「身繕い」「移動能力」「入浴」の6つの基本的生活機能を各5段階で評価し、得点を算出します。
評価項目と評価表


| 項目 |
| A. 排泄 1.排泄では全く介助を要しない 1 2.誘導あるいは後始末に介助が必要、時に(多くても週に1度)失敗がる 0 3.週に1度以上、寝ている間に失禁がある 0 4.週に1度以上、日中に失禁がある 0 5.常に失禁がある 0
B. 食事 1.介助なしで摂取できる 1 2.食事のときに多少の介助が必要、特別な調理法が必要あるいは食事のときに汚したたものを片付けてもらう 0 3.食事に介助が必要であり、食べる時にも散らかってしまう 0 4.常に介助が必要 0 5.自力ではまったく摂取できない 0
C. 着替 1.タンスから適切な服を選んで自分で着替えられる 1 2.多少の服介助で脱ぎ着できる 0 3.服を選んだり、脱ぎ着に手助けが必要 0 4.着替に介助を要するが、本人も協力する 0 5.常に介助が必要であり、着替に拒否的 0
D. 身繕い(身だしなみ、髪や爪の手入れ、洗面など) 2.1人で身繕いできるが髭などは剃ってもらう 0
E. 移動能力 F. 入浴 |
各項目の設問の横数字が得点です。
結果の解釈

それぞれの項目について5段階評価し、合計得点は0〜6点となります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
IADLを用いた認知症の日常生活行動評価の概要と使用方法
IADLの概要

IADL(Instrumental Activities of Daily Living Scale)は、高齢者の日常生活における活動性を評価する目的に使用されます。
IADLは8項目(電話の使い方、買い物、食事の支援、家事、洗濯、移動・外出、服薬間管理、金銭管理)で構成されています。
男性の場合、食事の支援と洗濯、家事の項目については評価をしません。そのため、女性の得点範囲は0〜8点、男性では0〜5点となります。
情報収集には、対象者の日常生活をよく知る家族や主たる介護者から聞き取りを行うことや、職員による観察評価でも可能です。
各項目3〜5段階の評定があり、できる場合には1点、できない場合には0点とします。
各項目の合計得点を算出します。
IADLの使用方法
情報収集には、対象者の日常生活をよく知る家族や主たる介護者から聞き取りを行うことや、職員による観察評価でも可能です。
各項目3〜5段階の評定があり、できる場合には1点、できない場合には0点とします。
各項目の合計得点を算出します。
IADLの評価項目


| 項目 *()内は得点 |
| A電話の使い方 1自由に電話をかけることができる(1) 2いくつかのよく知っている番号であればかけることができる(1) 3電話で対応できるが電話をかけることができない(1) 4まったく電話を使うことができない(0)B買い物 1一人で買い物ができる(1) 2少額の買い物であれば一人でできる(0) 3だれかが付き添っていれば買い物ができる(0) 4まったく買い物ができない(0)C食事の支援 1人数にあった支度をして必要十分な用意ができる(1) 2材料が用意してあれば食事の支度ができる(0) 3食事をつくることはできるが、人数にあった用意ができない(0) 4他人に支度をしてもらう(0)D家事1力仕事など以外は一人で家事をすることができる(1) 2食事のあとの食器を洗ったり布団を敷くなどの簡単なことはできる(1) 3簡単な家事はできるが、きちんとあるいは清潔に維持できない(1) 4他人の助けがなければ家事をすることができない(1) 5まったく家事をすることができない(0)E洗濯 1一人で洗濯できる(1) 2靴下などの小さなものは洗濯できる(1) 3他人に洗濯してもらう(0)F移動・外出 1自動車を運転したり、電車・バスを利用して出かけることができる(1) 2タクシーを自分で頼んで出かけられるが、電車やバスは利用できない(1) 3付き添いがあれば電車やバスを利用することができる(1) 4付き添われてタクシーや自動車で出かけることができる(1) 5まったく出かけることができない(0)G服薬管理 1きちんとできる(1) 2前もって飲む薬が用意されていれば自分で服薬できる(0) 3自分ではまったく服薬できない(0)H金銭の管理 1自分でできる(家計費、家賃、請求書の支払い、銀行での用事など)(1) 2日常の買い物は管理できるが、大きな買い物や銀行へは付き添いが必要(1) 3金銭を扱うことができない(0) |
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
老研式活動能力指標の概要と使用方法、結果の解釈
老研式活動能力指標の概要

老研式活動能力指標は、手段的自立5項目、知的能動性4項目、社会的役割4項目の、家庭内で日常生活を自立して行うために必要な能力を評価する尺度です。
各項目で実際に行っている場合には「はい」を選択し1点となり、13点満点となります。
これらの能力の低下は、認知症による要介護状態発生のリスク因子としての可能性が示唆されています。
また地域での高齢者の生活機能の測定に活用でき、要介護や生活支援の必要性、介入効果の判定などに利用することができます。

| 1 | バスや電車を使って一人で外出できますか |
| 2 | 日用品の買い物ができますか |
| 3 | 自分で食事の用意ができますか |
| 4 | 請求書の支払いができますか |
| 5 | 銀行預金・郵便貯金の出し入れが自分でできますか |
| 6 | 年金などの書類が書けますか |
| 7 | 新聞を読んでいますか |
| 8 | 本や雑誌を読んでいますか |
| 9 | 健康についての記事や番組に関心がありますか |
| 10 | 友だちの家を訪ねることがありますか |
| 11 | 家族や友だちの相談にのることがありますか |
| 12 | 病人を見舞うことができますか |
| 13 | 若い人に自分から話しかけることがありますか |
老研式活動能力指標の使用方法

老研式活動能力指標は自己記入式の評価ツールであり、知的機能の著しく低下した高齢者や認知症などで自己の状態がが把握できていない者でなければ、調査票への記入を行ってもらいます。
家族などで対象者の日常生活ををよく知る者も回答可能です。
面接にて聴取する場合には、本人や他者による回答であっても,検査者が自己判断で説明の追加や誘導するなどがないように注意する必要があります。
質問表には「いますか」「ありますか」や「できますか」という問いかけが記載されています。
「できますか」という問いかけの場合、できるのであれば本人が現在しているかどうかに関係なく、「はい」となります。
老研式活動能力指標の結果の解釈

以下は性別、年齢別の得点(平均点±標準偏差)となります。
| 男性 | 女性 | 計 | |||||
| 65〜69歳 | 11.8±1.9 | 11.8±2.0 | 11.8±2.0 | ||||
| 70〜74歳 | 11.1±2.8 | 11.0±2.4 | 11.0±2.6 | ||||
| 75〜79歳 | 10.4±3.2 | 10.5±2.9 | 10.5±3.0 | ||||
| 80歳〜 | 8.7±4.2 | 7.6±4.2 | 8.0±4.2 | ||||
| 計 | 11.0±3.0 | 10.6±3.1 | 10.8±3.0 |
特にカットオフ値は定められていません。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症のADL評価(観察による評価)
認知症をもつ方のできる力、わかる力を見極める!動作を分割して分析する!
行動を助ける介入方法は本当に合っていますか?

認知症をもつ方への介入方法が、本当に行動を助ける最適な方法になっているでしょうか。
例えば、薬を一人で飲むことができない方がいるとします。このとき、よく思い浮かぶのは服薬カレンダーを使用して飲み忘れを防ぐという方法があると思います。
服薬カレンダーは、確かにその日に飲む分が分けて入れてあり、視覚的に把握できるので便利です。
服薬カレンダーが有効な場合は、薬を飲む必要性、時間などがわかっているが、飲むべき薬を選ぶのが苦手、薬を取り出すのが苦手などといった場合であると考えます。
薬を飲む必要性がわかっていない、薬を置いている場所がわからない、薬を薬だと認識できないといった場合には服薬カレンダーは不適応になります。
できる力の分析

動作を分析する際に必要なことは、その動作を細かく分けることにあります。
薬を飲む動作であれば、
①薬を選ぶ
②薬を取り出す
③薬を口に運ぶ
④薬を飲むといった工程に分かれます。
この中で、どの工程が、どのくらいできて、どのくらいできないかを分析すると、介入方法のヒントが把握しやすくなります。
薬を選ぶことができない場合、先ほどの服薬カレンダーもそうですし、一度に飲む薬を一緒に包装してもらっておくことも考えられます。また薬の写真などを見ながらであれば選べるかもしれません。
このように、どこまでできて、できない原因はどこにあるのかを分析できれば、どうすれば動作ができるようになるかのヒントが把握しやすくなります。
わかる力の分析

わかる力は、認識力と言い換えることができます。
服薬で考えれば、薬を飲む必要性がわかっているか、薬を置いている場所がわかっているか、薬を飲む時間帯(食後、食前など)がわかっているか、薬を薬だと認識しているかといったことが挙げられます。
薬を置いている場所がわからない場合、その方の記憶力の問題、もしくは視覚的な問題(視力、視空間認知)があるかもしれません。このように考えていけば、分析・考察する要素が増えてくるので、薬を飲めない理由が探りやすくなります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
認知症の方の観察による作業遂行分析
作業遂行分析の前に!工程と技能の分析


作業遂行分析を行う前には、その動作の工程と技能の分析を行います。
動作の方法、手順は十人十色なのですが、ある程度大まかな工程と技能の分析ができていると、対象者の方に作業遂行の滞りが見られた場合に、遂行を先に進めるための援助が可能になります。歯磨きをする場合の工程と技能の分析について考えていきます。
工程①歯ブラシと歯磨き粉と棚から取る
技能①道具を見つける、手を伸ばす、物をつかむ
工程②歯ブラシに歯磨き粉をつける
技能②適量を判断する、両手でもつ、つかむ
工程③歯全体を順序良く磨く
技能③小刻みに腕を動かす、順序を考える
工程④コップを戸棚から取る
技能④道具を見つける、手を伸ばす、物をつかむ
工程⑤コップに水を入れる
技能⑤蛇口をひねる、水量を判断する
工程⑥うがいをする
技能⑥コップを口まで運ぶ、適量を判断する
工程⑦歯ブラシやコップを洗う
技能⑦両手を使う、水量を判断する
工程⑧道具をしまう
技能⑧道具の場所を見つける、手を伸ばす、つかむ
工程⑨汚れたシンクを拭く
技能⑨汚れに気づく、スムーズに腕を動かす
作業遂行観察のポイント①:工程を順序良く進めているか

作業遂行を完了させるために工程を飛ばしたり、余計な工程が入ったりせずに、順序良く進めているかを観察していきます。
観察のポイントとしては、
・なかなか始まらない ・すぐに手がとまる ・次の工程に移れない
・いつまでも止めない ・別のことをし始める ・隣の人の物に手を出す
・本来の箇所とは違う箇所に作業を施す ・次第にやり方が変わる
・目的に適わない方法で行う ・不適切な順序で行う
認知症をもつ人への作業療法アプローチー視点・プロセス・理論ー P57
が挙げられます。
この要素が見られた場合、作業遂行に時間がかかったり、仕上がりの結果が不十分なものになります。
作業遂行観察のポイント②安全に動作が行えるか

安全に作業遂行するためには、注意力や判断力、また身体機能的な能力が求められます。
事故につながる例として、
・足のつま先が椅子の脚に引っかかる ・歩く際にバランスを崩す
・座る際に臀部が椅子から滑り落ちる ・熱い物を触る ・熱い物をこぼす
・火を消し忘れる ・火の調節をしない ・刃物を使うときに力の調節ができない
・刃物を使うときに、物を固定するほうの手を置く位置が悪い
・嚥下機能が悪いのに一気に食べる ・食べ物でない物を食べる
認知症をもつ人への作業療法アプローチー視点・プロセス・理論ー P57
が挙げられます。
作業遂行観察のポイント③動きの滑らかさ

作業遂行の際の、手足、体の滑らかさを観察していきます。滑らかでない場合、遂行完了に時間がかかったり、努力的になってしまいます。また仕上がりの質も不十分となりやすいです。
観察のポイントとしては
・指の動きが拙劣 ・力加減が不適切 ・力を加える方向が誤っている
・動きが緩慢 ・動きが速すぎる ・物の固定が不十分
・物を持つと手が震える ・立ち座りが困難 ・歩行が不安定
認知症をもつ人への作業療法アプローチー視点・プロセス・理論ー P58
が挙げられます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症の周辺症状(BPSD)の評価
行動・心理症状(BPSD)の特徴
行動・心理症状(BPSD)とは

行動・心理症状(BPSD)は認知症に伴い出現する行動や心理的な症状をさします。
心理的なものとして、不安、多幸、妄想、幻覚、抑うつなどがあります。また行動面では興奮、夜間行動、易怒性、異常行動、脱抑制などがあります。
行動・心理症状(BPSD)があると、対象者本人のQOLの低下や、介護者の負担を大きくしてしまうことにつながります。
中核症状と行動・心理症状(BPSD)のつながり

認知症の中核障害があると、時間や場所(見当識)がわからくなったり、簡単な計算ができなくなるなど認知機能の低下がみられます。そのような機能低下が影響して、日常生活上が不自由になったり、不安感が大きくなってくると、行動・心理症状(BPSD)が出現することがあります。
また本人の置かれている環境や介護者の対応など、様々な要因が絡み合い行動・心理症状(BPSD)を生じさせる可能性があります。
認知症初期では、「自分は何か病気があるかもしれない」という意識から、不安感の増大や抑うつ症状が現れることがあります。また誤りや失敗を訂正されると怒り出すこともあります。
認知症の重症度と行動・心理症状(BPSD)

軽度認知症での行動・心理症状(BPSD)でよく観察されることとしては、
活動性・意欲低下
興味関心の低下
抑うつ(気分の落ち込み)
不安感
異常に怒る
抵抗や攻めるような態度
などがあります。
中等度認知症での行動・心理症状(BPSD)でよく観察されることとしては、
質問を繰り返えす、後追い、突然の叫び声など
徘徊、睡眠障害、幻覚(幻聴、幻視)
脱抑制や攻撃などの不適切行動
などがあります。
重度認知症での行動・心理症状(BPSD)でよく観察されることとしては、
蹴る、たたくなど介護者への攻撃行動
叫ぶ、うめくなどの非言語的な行動
自宅内を一人で歩けない
などがあります。
BPSDと薬物療法の知識
BPSDに対する薬物療法

BPSDに対しては、抗精神病薬、抗不安薬、抗うつ薬、睡眠導入剤などが使用されます。
抗精神病薬(非定型含める)を使用する際には、自傷や他害の恐れがある場合など、薬剤投与によるメリットがデメリットを明らかに上回る場合に限って、適切なインフォームドコンセント(使用目的、他の代替療法がなく、適応する薬物もないこと、副作用の可能性)を行った上で開始する必要があります。

BPSDに対応する抗精神病薬使用ガイドラインにおいても、対応の第一選択は非薬物療法であり、抗精神病薬の使用は適応外使用で、基本的には使用しない姿勢が必要だとされています。
そのため、対象を焦燥、興奮、攻撃性や精神病症状等に限定し、非薬物療法との組み合わせにより多剤投与は行わないことが重要です。
錐体路症状やジスキネジアの出現が少ない薬剤の使用し、副作用(転倒、起立性低血圧、過鎮静)に加え、他の重篤なリスクを家族と共有しておくことが大切になります。

| 薬剤分類 | 薬剤名 |
| 抗精神病薬(非定型) | リスペリドン、オランザピン、クエチアピン、ペロスピロン、アリピプラゾール |
| 抗精神病薬(定型) | ハロペリドール、スルピリド |
| ジスキネジア治療薬 | チアプリド |
| 抗不安薬(睡眠薬) | タンドスピロン、ベンゾジアゼピン系抗不安薬、ブロチゾラム |
| 抗うつ薬 | セルトラリン、トラゾドン、フルボキサミン、パロキセチン |
| 気分安定薬 | カルバマゼピン |
| コリンエステラーゼ阻害薬 | ドネペジル、リスパダール |
| 漢方薬 | 抑肝散、抑肝散加陳皮半夏 |
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
阿部式BPSDスコアの概要と評価方法、結果の解釈
阿部式BPSDスコアの概要

阿部式BPSDスコアは、認知症の周辺症状を簡易に測定し、その状況把握や治療効果の判定に用いるために開発された自己記入式の評価尺度です。
阿部式BPSDスコアでは、認知症患者において見られるBPSD10項目について、頻度と重症度により0〜9点を配点し、その合計点でBPSDの度合いを判定します。
記入には約1分程度を必要とし、非常に簡便な評価尺度です。
この評価尺度では、Neuropsychiatric Inventory(NPI)との関連があり、MMSEの得点低下に伴いBPSDの増加を認めることから、BPSDスコアとして信頼性が高いものとなっています。
また介護者による評価の信頼性も保たれています。
阿部式BPSDスコアの評価方法

各評価項目に対して、「ほとんどない」「たまにある」「時々ある」「しょっちゅうある」から選択します。
ただし、それぞれの回答に対する点数の配分は異なります。
評価項目
家中や戸外を徘徊して困る
食事やトイレの異常行動がある
幻覚や妄想がある
怒りっぽく、暴言を吐く
昼夜逆転して困る
興奮して大声でわめく
やる気がなく何もしようとしない
落ち込んで雰囲気が暗い
暴力をふるう
いつもイライラしている
評価用紙はこちらから
阿部式BPSDスコアの結果の解釈

各項目の合計点によりBPSDの度合いを判定します。
得点が高いほど、BPSDの度合いが高いことを示しています。
なお、認知症のBPSDの一般的な分類は以下のようになっています。
| 重症度 | 頻度対応 | 行動症状 | 心理症状 |
| グレード1 | 高頻度 対応可能 | 繰り返し訊ねる 付きまとい 罵る、泣き叫ぶ アパシー | |
| グレード2 | 中頻度 対応苦慮 | 焦燥、イライラ すぐ怒鳴る 大声で叫ぶ 軽度徘徊、暴言 不潔行為 性的脱抑制 | 妄想 幻覚 誤認 抑うつ 不眠 不安 |
| グレード3 | 低頻度 対応困難 | 暴力、不穏 攻撃、高度徘徊 |
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
CMAIの概要と評価方法、結果の解釈
CMAIの概要

Cohen-Mansfield Agitation Inventry(CMAI)は、Cohen- Mansfieldらによって開発された、介護者による評価方法です。
CMAIでは、攻撃的行動が11項目、非攻撃的行動が11項目の計22項目から構成されています(国立長寿医療研究センターの認知症・せん妄サポートチームマニュアルの資料では22項目から構成されていました)。
一定期間内の具体的な行動障害の出現頻度を7件法により介護者が評価を行います。
具体的な症状を評価できるため、実施しやすいことが特徴です。
Behave-ADの2つの下位尺度の代替として使用可能だとされています。
CMAIの評価方法

1点:なし
2点:1週間に1回未満
3点:1週間に1ないし2回
4点:1週間に数回以上
5点:1日に1ないし2回
6点:1日に数回以上
7点:1時間に数回以上
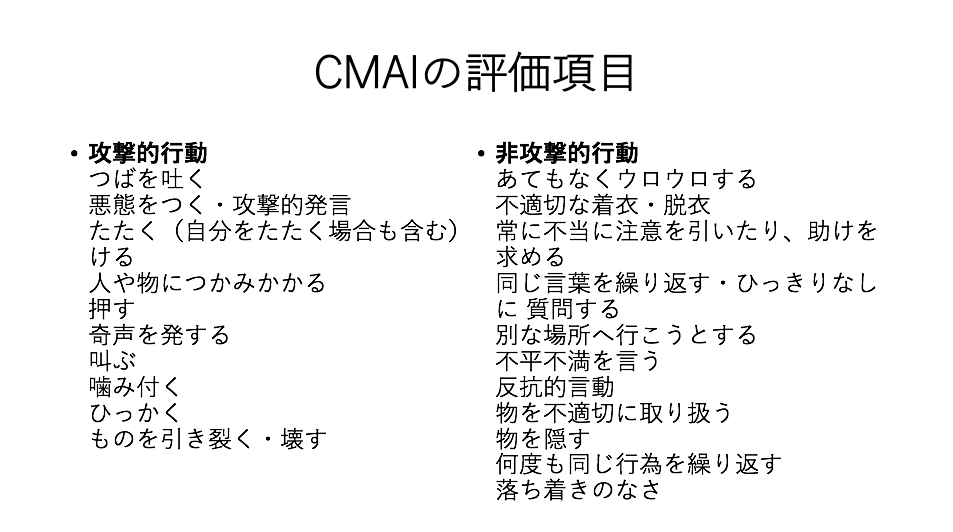
攻撃的行動
つばを吐く
悪態をつく・攻撃的発言
たたく(自分をたたく場合も含む)
ける
人や物につかみかかる
押す
奇声を発する
叫ぶ
噛み付く
ひっかく
ものを引き裂く・壊す
非攻撃的行動
あてもなくウロウロする
不適切な着衣・脱衣
常に不当に注意を引いたり、助けを求める
同じ言葉を繰り返す・ひっきりなしに 質問する
別な場所へ行こうとする
不平不満を言う
反抗的言動
物を不適切に取り扱う
物を隠す
何度も同じ行為を繰り返す
落ち着きのなさ
CMAIの評価方法の結果の解釈

攻撃的行動の得点合計は11〜77点、非攻撃的行動の合計は11〜77点で、総合では22〜154点の範囲となります。
得点が高い方がBPSDが高頻度で現れていることを意味しています。
CMAIの評価結果は、リハビリテーション介入の効果検証や、対象者のBPSDの経時的な変化を見ていくことに役立ちます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
ABIDの概要と評価方法、結果の解釈
ABIDの概要

ABID(Agitation Behaviorin in Dementia Scale)は、BPSDの「興奮」に特化した評価尺度です。
ABIDは「興奮」に対して作業療法などのリハビリテーションアプローチを行った際の、効果判定に用いるために使用することができ、日本語版の妥当性も確認されています。
家族、または介護者に聴取して採点をしていきます。
評価項目は16項目あり、それぞれについて問題行動の頻度の評価(5段階)と、介護者の反応の評価(6段階)を行います。
評価手順と評価項目

施行手順:以下のリストは人々/患者様が時々抱える問題のリストです。
これらの問題のいずれかが過去2 週間以内に起きたならば、教えてください。
もしそうならば,問題が起きたとき、それがどの程度あなたを悩ませたり、動揺させまし たか?問題の頻度とそれへのあなたの反応に関して以下の5 段階または6 段階の評価を用いてください。数字の意味を注意深く読んでください。

| 問題行動の頻度の評価 | 介護者の反応の評価 |
| 0=その週に問題行動は生じなかった 1=その週で1~2 回 問題行動は生じた 2=その週で3~6 回 問題行動は生じた 3=毎日またはそれ以上の頻度で問題行動を生じた 9=わからない/当てはまらない | 0=まったく動揺しなかった 1=少しは動揺した 2=中程度に動揺した 3=大変動揺した 4=大変ひどく動揺した 9=わからない/当てはまらない |

評価項目
1他の人に対して,言葉により威嚇あるいは攻撃的であった
2他の人に対して,肉体的に威嚇あるいは攻撃的であった
3患者自身を傷つけた(例:噛み付いたり,つねったりする)
4不適切に大声をあげたり,叫んだりする
5ものを壊す
6適切な援助を受けることを拒む(例:身の回りの世話)
7不適切に自宅から出ようとしたり,出かけてしまう
8言い争う,怒りっぽい,文句をいう
9社会的に不適切な振る舞い(例:大声で攻撃的な話し方をする)
10不適切な性的な振る舞い(例:過剰なほど性的にせまる,公の場での性的な振る舞い)
11落ち着きがない,そわそわする,じっと座っていられない
12心配する,不安がる,恐れる
13容易に興奮したり,いらいらする
14夜中に目覚めて,起きる(トイレに行く以外で)
15患者を苦しませる,誤った信念や妄想(例:誰かに脅かされている,あるいは傷つけられている)
16実際には存在しない人々や物事を見たり,聞いたり,感じたりしてそれに苦しんだりする(例:家の中に見知らぬ男がいる,壁を虫が這っていたりする;幻覚)
結果の解釈

各項目の問題行動の頻度の評価、介護者の反応の評価を点数化し、作業療法などのリハビリテーションアプローチにより、各項目の得点がどのように変化したかを成果として表す際に有効です。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
NPI-Qの概要と評価方法、結果の解釈
NPI-Qの概要

NPI-Q(NPIのアンケート版NPI-Brief Questionnaire Form)は、認知症者のBPSDの頻度、重症度、介護者の負担度を数量化できる評価方法です。
「妄想」「幻覚」「興奮」「うつ」「不安」「多幸」「無関心」「脱抑制」「易怒性」「異常行動」「夜間行動」「食行動」の 計12項目からなっています。
妥当性と信頼性が確認されており、認知症者の精神症状、介護者負担度の評価に有用だとされています。
評価方法

質問に対し、介護者に当てはまるものを選択してもらい、質問紙法にて評価を実施します。
過去1ヶ月以内に各症状が認められた場合に基準に従って評価します。
病前から認められるものが増悪せず、1ヶ月以上前にあったが、過去1ヶ月以内には認められなかた場合は、「0」となります。

「症状の重症度(本人にどれほど影響しているか)」
0:全くなし
1:軽度 症状の存在は感じられるが、はっきりとした変化ではない
2:中等度 症状ははっきりと存在するが、劇的な変化ではない
3:重度 症状は非常に著明であり、劇的な変化を認める
「この症状について介護者等が感じている負担度(介護者等にどれほど影響しているか) 」
0:全くなし
1:ごく軽度 ごく軽く負担には感じるが、処理するのに問題はない
2:軽度 それほど大きな負担ではなく、通常は大きな問題なく処理できる
3:中等度 かなり負担で、時に処理するのが難しい
4:重度 非常に負担で、処理するのが難しい
5:非常に重度あるいは極度 極度に負担で処理できない
評価項目
http://さくらパス.com/images/guide/bpsd.pdf
*日本語版 NPI マニュアル・検査用紙 セットが販売されています。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
結果の解釈

各項目に対し、それぞれの負担度、重症度で評価します。高得点なほど重症度、負担度が大きいことを示ます。
BEHAVE-ADの概要と評価方法、結果の解釈
BEHAVE-ADの概要

BEHAVE-ADは認知症者のBPSDの評価尺度のひとつです。
評価項目は25項目あり、妄想と幻覚に関する項目が充実しています。
BPSDには様々な症状が存在し、BEHAVE-ADの様な項目数が多い評価法を用いることで、BPSDを見逃さずに評価することが可能です。
またBEHAVE-ADで評価を実施することによって、家族に対して現在認められない症状だとしても、今後出現する可能性があることを家族は知り、心理教育的アプローチの一助となる可能性もあります。
家族は、質問されることにより始めて精神症状と知ることがあり、それまでのことを性格と捉え、症状と捉えていないこともあるようです。
また,作業療法アプローチの効果判定においても、点数化して重症度を評価できるため利用できます(作業療法の成果を示すために重要です)。
BEHAVE-ADの評価方法

家族、または介護者に質問をしていくことで評価します。
質問では最近2週間におけるBPSDについて尋ねていきます。
評価項目




| A:妄想観念 1.誰かが物を盗んでいるという妄想 0=なし 1=だれかが物を隠しているという妄想 2=誰かが家に侵入して、物を隠したり盗んでいるという妄想
2..ここは自分の家ではないという妄想。
3.配偶者は(介護者)はにせものという妄想
4.見捨てられ妄想 0=なし 1=介護者が電話などしていると、自分を見捨てたり、施設ん入れようとしていると疑う。2=介護者が自分を見捨てたり施設に入れようとしていると言ってなじる。3 =介護者がいますぐにでも自分を見捨てたり、施設に入れようとしていると言って攻撃する。
5.不義妄想 0=なし。1 =配偶者や子どもなど介護者が不実を働いていると確信している。2=配偶者や子どもなど介護者が不実を働いていると怒る。3=配偶者や子どもなど介護者が不実を働いていると暴力をふるう。
6. 猜疑心・妄想 0=なし1=猜疑的(自分で物を隠しておいて、どこに置いたかわから ないときなど)2 =妄想的(訂正困難な猜疑心や、猜疑心に基づいて怒りがみられる状態)3=猜疑心に基づいて暴力をふるう。
7.妄想(上記以外) 0=なし。1 =ありそう2=発言や感情状態から、妄想の存在が明らか 3 =妄想に基づく行動や暴力が認められる |
| B幻覚 8. 幻視
0=なし。 1 =対象は不明瞭(あいまい)だが、ありそう。 2 =見える対象は明らかである。 3 =見える対象に向かって、言動や感情の表出がみられる。 9.幻聴 0=なし。1=対象は不明瞭(あいまい)だが、ありそう。2 =聞こえてくる音や声が明らかである。3 =聞こえる音や声に向かって、言動や感情の表質がみられる
10幻嗅 0=なし。1=対象は不明瞭(あいまい)だが、ありそう。2=何のにおいかはっきりしている。3=におってくるものに向かって、言動や感情の表出がみられる。
11幻触 0=なし。 1=対象は不明瞭(あいまい)だが、ありそう。2 =何が触っているかはっきりしている。 3 =聞こえる音や声に向かって、言動や感情の表質がみられる。
12その他の幻覚 0=なし。 1=対象は不明瞭(あいまい)だが、ありそう。2 =対象がはっきりしている。3 =対象に向かって、言動や感情の表出がみられる。 |
| C行動障害 13徘徊 0=なし。1=その傾向はあるが、やめさせるほどではない。2 =やめさせる必要がある。3 =やめさせようとすると、それに逆らう言動や感情の表出がみられる。
14無目的な行動 「本人には意味があるかあるかもしれないが、はためには無意味でしかない動作や行為がみられますか?」 0=なし。1=無目的な行動を繰り返す。2=行ったり来たりするような無目的な行動があり、やめさせる必要がある。
15不適切な行動 |
| D攻撃性 16暴言 0=なし。1=あり(いつもは使わないような口汚い言葉づかい、ののしり)。2 =あり(怒りを伴う)。3 =あり(怒りが明らかに他人に向けられる)。 |
| 17威嚇や暴力 「人を脅したり、暴力をふるわれることはありますか?」0=なし。1=威嚇する身振りがある。2=暴力がある。3=激しく暴力をふるう。18不穏 「怒ったような表情や態度、あるいは抵抗などがみられますか?」0=なし。1=あり。2=あり(感情的になっている)。3=あり(感情と動作の両面に現れている)。 |
| E日内リズム障害 19睡眠・覚醒の障害 0=なし。1=夜間何度も覚醒する。2 =夜間睡眠が本来の50-75%に短縮。 3=夜間睡眠が本来の50%未満に短縮(日内リズムの完全な障害)。 |
| F感情障害 20悲哀 0=なし。1=あり。2=あり(明らかな感情的表出がみられる。3=あり(感情、身振りの両面に現れている。手を握りしめる動作など)。
21抑うつ 0=なし。 1=あり(病的な深みはないが、ときに「死にたい」などという)。2=対象がはっきりしている。 |
| G不安および恐怖 22間近な約束や予定に関する不安 0=なし。1=あり。2 =あり(介護者を困らせる)。3 =あり(介護者は耐えがたい)。
23その他の不安 0=なし。 1=あり。2 =あり(介護者を困らせる)。3 =あり(介護者は耐え難い)。
24独りぼっちにされる恐怖 0=なし。 1=あり(その恐怖を訴える)。2=あり(介護の対応が必要)。3=あり(介護者は常に付き添う必要がある)。
25その他の恐怖 0=なし。1=あり(その恐怖を訴える)。2=あり(介護の対応が必要)。3=あり(恐怖のあまり生じる行為をやめさせる必要がある)。 |
| 全体評価=以上の症状は下記のどれに該当しますか? 0=介護者に全く負担はなく、患者自身にも危険性はない。1=介護者への負担と患者自身への危険性は、軽度である。 |
参考:
Behabioral Pathology in Alzheimer’s Disease Rating Scale (Behave-AD)
結果の解釈

各項目を4段階で評価します、その項目の症状に対する重症度を算出します。
作業療法などのリハビリテーションアプローチにより、各項目の得点がどのように変化したかを成果として表す際にも有効です。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
TBSの概要と評価方法、結果の解釈
TBSの概要

TBS(Troublesome Behavior Scale:問題行動評価尺度)は在宅、病院・施設で生活している認知症者の問題行動を評価するものです。
認知症者に比較的よく観察される問題行動を、介護者が過去1か月間に観察した頻度に基づき5段階評価を行います。質問項目は14のから成り、在宅の対象者と病院・施設の対象者とでは内容が一部異なっています。
TBSは認知症者の行動異常を評価する尺度として、信頼性と妥当性があるとされています。

| 在宅 | 病院・施設 | |
| 1. 住居の内外をしきりと歩き回る。住居を出て行ことする | ||
| 2.食べ物ではないものを口に入れる | ||
| 3.運転やガス・電気器具の危険な操作 | (−) | |
| 4.金品を盗られたと責める | ||
| 5. 言い掛かりや、説明に対する否定・ゆがんだ解決 | ||
| 6. むやみに物を隠す | ||
| 7. 無意味な作業(例;衣類・たんす、トイレなどのいたずら) | ||
| 8. (在宅)家族の団欒・会話の妨害 | (−) | |
| (病院・施設)職員の仕事・休憩の妨害 | (−) | |
| 9. 他人とのトラブル | ||
| 10. つまらないものを集める | (−) | |
| 11. 夜半に騒いだり、人を起こす | ||
| 12. トイレ以外での排泄、便こね(弄便行為) | ||
| 13. 暴力・破損行為や暴言(介助の際の抵抗は含めない) | ||
| 14. まわりついたり、同じ質問を繰り返す | ||
| 15. 大声で叫ぶ・金切り声をあげる | ||
*(−)は回答不要
TBSの評価方法
問題行動評価票の補足説明
1:目的もなく、あるいはしきりと住居の内外を歩き回ったり行き来している状態、いわゆり徘徊、あるいは「帰る」などと住居を出てゆこうとするような状態。
2:石けんや洗剤、その他の食用でないものを口に入れること、それを噛んだり飲み込もうとすること。
3:車やバイクなどを運転したり、しようとすること、ガス・電気器具を誤った方法で使用したり、それらを付けっ放しにすること。
4.現金、通帳、権利書、などが見つからない、誰かが盗んだに違いないなどと主張、責め、追及するような行為。
5.事実に反し、妄想・幻覚や作り話あるいは思い違いなどと思われる迷惑な発言や主張。また、これに対して説明しても、否定したり、ゆがんだ解決をすること。
6.自分や家族の所持品。家庭用品その他を必要もないのに隠したり、しまいこんでしまうこと。
7.本人なりに仕事・作業をしているかもしれないが、迷惑であったり、悪戯やお節介と映る行為。例えばタンスや衣装ケースをいじって衣類を散らかしたり、トイレ用品・台所用品などを台無しにすること。
9.(在宅)家族の団欒や会話、くつろぎなどを妨害するような行為。
(病院・施設)職員の仕事の遂行や休息を妨げる行為。
10.役に立たない物品や腐った食物などを集めること。結果的に盗みとなる行為も含める。
11.夜間、消灯後に物音や大声をたてて他者を安眠させない状態。あるいは他社を起こそうとする行為。
12.大小便をトイレ以外の場所で排泄したり、自分の便に触って衣類や住宅などを汚す行為。
13.日常生活動作の介助場面以外、例えば注意・制止の際あるいは理由がないと思われるような状況でみられる暴力・破損行為、または暴言。
14.介護者に終始つきまとったり、依存しすぎたりする状態。また何度説明しても繰り返し同じことを尋ねること。
15.理由や意味がないと思われる叫び声、金切り声をたてること。
結果の解釈

各項目の採点から、合計点を算出します。
それを作業療法などのリハビリテーションアプローチを行い経時的変化を捉えます。
また、各項目ごとの比較を行うことも可能です。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
DBDスケールの概要と使用方法、結果の解釈
DBDスケールの概要と使用方法

DBDスケール (Dementia Behavior Disturbance Scale)はBaumgartenらによって開発された、行動異常を定量的に評価し、介護者の負担を客観的に評価する方法のひとつです。
認知症者によく認められる行動異常、例えば、 徘徊、興 奮、摂食障害、攻撃性、性的異常等についての28の質問項目から構成されています。
質問前1週間における各行動異の出現頻度を「全くない」「ほとんどない」「ときどきある」「よくある」「常にある」の5段階に分け、0から4点の点数をつけ評価します。
評価点の合計は、 0から最高112点 までであり、 得点が高ければ高いほど、 異常行動の出現頻度が高いことを示しています。
形式は介護者に対する質問表となっており、介護者に対する面接聴取や、施設では介護者に直接記入することも可能です。
DBDスケールの評価項目


| 評価項目 | 認知症群 | 非認知症群 |
| 1同じ事を何度も何度も聞く | 2.8±1.5 | 1.3±1.3 |
| 2よく物をなくしたり、置き場所を間違えたり、隠したりする | 2.7±1.5 | 0.8±1.0 |
| 3日常的な物事に関心を示さない | 2.9±1.1 | 0.5±1.0 |
| 4特別な理由がないのに夜中に起きだす | 1.0±1.5 | 0.2±0.7 |
| 5根拠なしに人に言いがかりをつける | 1.0±1.4 | 0.4±0.9 |
| 6昼間、寝てばかりいる | 1.5±1.5 | 0.9±1.2 |
| 7やたらに歩き回る | 0.8±1.2 | 0.1±0.2 |
| 8同じ動作をいつまでも繰り返す | 1.0±1.4 | 0.2±0.4 |
| 9口汚くののしる | 0.7±1.2 | 0.4±0.9 |
| 10場違いあるいは季節に合わない不適切な服装をする | 1.4±1.5 | 0.3±0.7 |
| 11不適切に泣いたり笑ったりする | 0.6±1.2 | 0.2±0.5 |
| 12世話をされるのを拒否する | 1.2±1.2 | 0.5±0.9 |
| 13明らかな理由なしに物を貯めこむ | 0.9±1.3 | 0.1±0.3 |
| 14落ち着きなくあるいは興奮してやたらに手足を動かす | 0.7±1.1 | 0.1±0.2 |
| 15引き出しや箪笥(タンス)の中身を全部出してしまう | 1.1±1.4 | 0.1±0.2 |
| 16夜中に家の中を歩き回る | 0.6±1.2 | 0.1±0.2 |
| 17家の外に出て行ってしまう | 1.1±1.4 | 0.1±0.2 |
| 18食事を拒否する | 0.4±0.7 | 0.1±0.3 |
| 19食べ過ぎる | 1.3±1.5 | 0.5±0.7 |
| 20尿失禁する | 1.2±1.5 | 0.7±1.3 |
| 21日中、目的なく屋外や屋内をうろつきまわる | 0.7±1.2 | 0.1±0.2 |
| 22暴力を振るう(殴る、かみつく、ひっかく、蹴る、唾をはきかける) | 0.4±0.7 | 0.2±0.7 |
| 23理由もなく金切り声をあげる | 0.3±0.9 | 0.1±0.2 |
| 24不適切な性的関係を持とうとする | 0.1±0.3 | 0.1±0.2 |
| 25陰部を露出する | 0.0±0.2 | 0.1±0.2 |
| 26衣服や器物を壊したりする | 0.2±0.6 | 0.2±0.5 |
| 27大便を失禁する | 1.1±1.4 | 0.5±1.1 |
| 28食べ物を投げる | 0.1±0.5 | 0.1±0.2 |
認知症群と非認知症群の得点(平均得点±S.D.)、認知症群の重症度構成は,DSM-III-R分 類で軽度17例、中等度4例、高度6例
評価用紙はこちらから。
結果の解釈

前途したように、最高点は112点であり、得点が高いほど異常行動の出現頻度が高い事を意味しています。
知的機能、身体機能、精神機能の障害をもとに現れる行動異常、特にそれが介護者のストレスの原因になるような状態像の評価、介護者の負担感を知ることが可能です。
DBDスケールは、介護負担を軽減するためのリハビリテーション目標の設定や効果の判定にも用いることが可能です。
DBDスケールでは、行動異常の頻度を評価対象としているため、評価者が対象者に接する時間の長短が結果に影響することが考えられます。また、対象者の行動が評価者によって変化することがないかということも考慮しなければなりません。
そのため、評価者は常に一定にしておく必要があります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
DBD-13(Dementia Behavior Disturbance Scal短縮版)の概要と評価方法、結果の解釈
DBD-13の概要

DBD-13は、認知症の行動障害尺度のDBDの短縮版です。
評価項目は13項目あり、これは出現頻度が多く、また作業療法などの治療介入に反応して変化が大きい下位項目となっています。
DBD-13は簡便に臨床場面で評価できるものであり、52点満点となっています。(DBDは28項目112点満点)。
短縮版と原版は高い相関関係を有し、介護負担感とも良好な正の相関を認めたとされています。
評価方法

形式は介護者に対する質問表となっており、介護者に対する面接聴取や、施設では介護者に直接記入することも可能です。
各項目に対して、0から4までの評価に従って記入します。
0:全くない 1:ほとんどない 2:ときどきある 3:よくある 4:常にある
1.同じことを何度も何度も聞く
2.よく物をなくしたり、置場所を間違えたり、隠したりしている
3.日常的な物事に関心を示さない
4.特別な理由がないのに夜中起き出す
5.特別な根拠もないのに人に言いがかりをつける
6.昼間、寝てばかりいる
7.やたらに歩き回る
8.同じ動作をいつまでも繰り返す
9.口汚くののしる
10.場違いあるいは季節に合わない不適切な服装をする
11.世話をされるのを拒否する
12.明らかな理由なしに物を貯め込む
13.引き出しやタンスの中身を全部だしてしまう
結果の解釈

最高点は52点であり、得点が高いほど異常行動の出現頻度が高い事を意味しています。
知的機能、身体機能、精神機能の障害をもとに現れる行動異常、特にそれが介護者のストレスの原因になるような状態像の評価、介護者の負担感を知ることが可能です。
DBDスケールは、介護負担を軽減するためのリハビリテーション目標の設定や効果の判定にも用いることが可能です。
DBDスケールでは、行動異常の頻度を評価対象としているため、評価者が対象者に接する時間の長短が結果に影響することが考えられます。
また、対象者の行動が評価者によって変化することがないかということも考慮しなければなりません。
そのため、評価者は常に一定にしておく必要があります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
ひもときシートの活用
ひもときシートの概要

認知症者のケアを行うために、ひもときシートを活用することがあります。
ひもときシートは、
①援助者としての立場から感じる課題や対応方法
②課題の背景や原因の分析
③認知症者本人の立場から感じる課題や改善策
の3ステップから考えていくことで、ケアのヒントを生み出していこうとするものです。
このシートを活用することで、どのような背景や原因があって対象者がBPSDを生じているのかを、様々な視点から考えていくことに役立てることが可能になります。

特にステップ②の分析では、多くの視点があり、とても参考になるものです。
・病気や薬の副作用の影響、うつやせん妄などの精神症状の影響など
・身体的不調(痛み、便秘、不眠、空腹など)の影響
・精神的苦痛や性格の影響
・感覚過敏の影響
・ケアの関わり方や方法の影響
・環境整備の影響
・援助者が提供する作業が対象者の負担になっていないか、日常の過ごし方の影響
これらが、対象者にとってどのような影響を与えているかを考えていくことが重要になります。
ひもときシートは、こちらからダウンロードしてください。
似たようなことですが、以下のような事も分析の視点になります。
身体的要因の分析の視点

・身体的要因
身体的要因は認知症をもつ人の快、不快に直接的な影響を与えてしまうことになります。
この要因の項目をたくさん知っていると、観察の視点が増えることになります。
・麻痺/拘縮 ・頭痛 ・発熱 ・脱水 ・便秘/下痢 ・空腹/満腹
・眠気 ・痛み ・かゆみ ・しびれ ・むくみ ・のどの渇き ・虫歯
・義歯の不具合 ・白内障 ・難聴 ・薬の作用/副作用 など
”理由を探る”認知症ケア P116
他にも声が聞こえにくい原因として、耳垢がたまっていた。歩くのを嫌がるのが巻き爪があったからなどということもあります。
心理的要因の分析の視点
・心理的要因

感情、情動は一見しただけではわかりませんが、これも認知症の快、不快に影響を与える要因となります。
・不安 ・心配 ・いら立ち ・怒り ・悲しみ ・寂しさ ・心細さ
・困惑 ・後悔 ・焦り ・未練 ・孤独感 ・絶望感 ・虚無感
・喜び ・嬉しさ ・思いやり ・感謝 など
”理由を探る”認知症ケア P120
例えば、寂しさを感じていることから帰宅要求が強まっていることも考えられます。その方の周りの人間関係や、職員の対応なども含め、寂しさがどのような理由でおこっているかを探ることも大切になります。
環境的要因の分析の視点
・環境的要因

環境の良し悪しによって、その方の能力を最大限に発揮できたり、逆に能力を奪ってしまうことにもつながります。
・なじみのある場所 ・使い慣れた道具があるか
・見慣れたものが見えるか
・五感に働きかけるもの(音、明るさ、温度、におい、風通し、など)は適切か
・親しい人がそばにいるか ・人や物が多すぎる など
”理由を探る”認知症ケア P124
個人的要因の分析の視点
・個人的要因

個人的要因も、その方の行動に影響を与えます。価値観は千差万別であり、それぞれの譲れないところ、こだわりなどがあります。
・生活歴(どこで、誰と、どのような暮らしをしてきたか)
・職歴(職種・役職) ・生活習慣(なじんでいる方法、好み、こだわり、など)
・性格 ・問題に直面した時の解決スタイル など
”理由を探る”認知症ケア P128
介護者の要因の分析の視点
・介護者の要因

ケアにかかわるスタッフ、家族の方の言動や行動も、認知症をもつ人の行動に影響を与えます。
・介護者のペースである(本人のペースを考慮しない)
・声かけが早口である ・カタカナ語や専門用語をよく使う
・本人が訴えていることを軽く扱う
・声もかけずにいきなり介助する ・こわばった表情で介助する
”理由を探る”認知症ケア P131
他にも、声かけの仕方も重要な要素になります。
急に立ち上がる方がいた時に「どうされましたか」と声かけするのと、「トイレですか」と思い込みが先走って声かけするのとでは違ってきます。
後者では、本当に困っていたことがあったとしても、ケアする側との信頼関係がとれていなければ本心を聞き出すことができないかもしれません。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
事実と解釈を分けて考える
事実と解釈を同時に行うとどなるか

例として、入浴介助を必要としている認知症をもつ人がいるとします。
その人が「お風呂から出た後に寒くなるからお風呂に入りたくない」という訴えが聞かれたとします。
このとき、事実と解釈を同時に行うと「お風呂に入るのを嫌がって断った」ということになってしまう可能性があります。
事実と解釈を分けて行うとどうなるか

事実だけを抽出すると、「お風呂から出た後に寒くなるからお風呂に入りたくないと言って断ったこと」、「お風呂に入らなかったこと」の2点になります。
「お風呂に入るのを嫌がった」というのは、解釈になります。
事実と解釈を同時に行い、他者に報告するとどうなるか

先ほどの事実と解釈を同時に行った、「お風呂に入るのを嫌がって断った」という事を他者に伝えるとどうなるでしょうか。
「嫌がった」という解釈が入った報告を他者が聞くと、あたかもそれが事実のように感じられます。
つまり次回以降、その人の事を「お風呂に入るのを嫌がる人」というレッテルを貼られるようになってしまいます。
レッテルを貼られると、理由を探る援助の邪魔をしてしまう

一度レッテルを貼られてしまうと、その後の援助に悪影響が出てしまいます。
もし、他の日にその人が「お腹が痛いからお風呂に入りたくない」と言うことがあったとします。
すると、「お風呂に入るのを嫌がる人」というレッテルが貼られているために、お腹が痛いのはお風呂に入らないための嘘の理由(口実)だと解釈されてしまう可能性が高くなります。
改めて、事実と解釈を分けて、他者に報告するとどうなるか

事実と解釈を分けて他者に報告するとどうなるでしょうか。
・「お風呂から出た後に寒くなるからお風呂に入りたくない」と言われた。(事実)
・「それはお風呂に入るのが嫌だというように感じた」(解釈)
・「今日はお腹が痛いと言っていた」(事実)
・「朝食、昼食はしっかり食べれていたので、お風呂に入らないための口実だったのかもしれない」(解釈)というようになります。
事実と解釈を分けるだけで、間違ったレッテルを貼ることはかなり少なくなるのではないかと思われます。
このような考え方が基本姿勢にあると、行動の理由を探りやすくなったり、援助のヒントが得られやすくなります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症のQOL評価
認知症とQOL評価
認知症は進行性疾患であり、中核症状の治療よりも周辺症状の改善に焦点を当てることになります。
その際、対象者がいかに自分らしく、満足感をもちながら生活を送れているかというようなQOLの視点は非常に大切になります。
重度認知症者では、日常会話が行えなくなっても最後まで残る能力は「微笑み」であり、「微笑み」はQOLの指標となります。
QOL-Dの概要と評価方法、結果の解釈
QOL-Dの概要

QOL-D(Quality of life questionnaire for dementia)は、陽性感情、陰性感情&陰性行動、 コミュニケーション能力、落ち着きのなさ、他者への愛着、自発性&活動性の6 領域 31 項目から構成されています。
各項目を4 段階(見られない、まれに見られる、ときどき見られる、よく見られる、該当せず)で採点し,下位領域ごとに加算して算出します。6 領域のうち陰性感情&陰性行動、落ち着きのなさの2 項目は点数の低下が改善を示すことになります。
領域もしくは項目ごとにポジティブ・ネガティブな側面からQOLの評価が行われていることが特徴です。
認知症者専用で、客観的にQOL評価ができるツールとなります。
QOL-Dの評価方法

最近4週間を振りかえって評価します。
各項目に対して、見られない ≒ 4週に1回未満:1点、まれに見られる ≒ 週に1回~4週に1回:2点、ときどき見られる ≒ 週に数回:3点、よく見られる ≒ ほぼ毎日:4点、該当せず(NA)で採点します。
*質問項目には毎日起こらないこともありますが、大体の頻度で採点します。

・陽性感情
①楽しそうである (楽しそうな 表情をみせる)
②満足している (自分の現在の立場、状態、生活に満足している)
③ペットや子供に対して嬉しそうにする( 可愛いという対象〔ペットや子供〕に対して嬉うしそうにする)
④食事を楽しんでいる
⑤訪問者に対して嬉しそうにする( 訪問者とは、たとえば、身内や知り合いなど日常的 に出会う人をさす)
⑥周の人が活動するのをみて楽しんでいる( 活動とは、レクリエーション、 運動などをさす)
⑦ 安心して生活している (特に不安であるとの訴えはない)
・陰性感情&陰性行動
①怒りっぽい
②ものを乱暴に扱う
③他人が寄てくると苛立つ
④大声で叫さけんだりわめいたりする
⑤周囲の人とトラブルになる
⑥介護に抵抗する

・コミュニケーション能力
①名前を呼ばれると返事をする
②身体の不調を訴えることができる
③好みを選択することができる(好みとは食べ物、衣服等をさす)
④人の話を落ち着いて聞くことができる(あいづちを打つことができる)
⑤昔のことに興味を示す(若い頃の話などに興味を示す)
・落ち着きのなさ
①慣なれた場所でも落ち着かない
②慣なれない場所ではイライラする
③緊張している(ちょっとしたことでも緊張しや すい)
④外へ出て行きたがる
⑤気分が沈んでいる

・他者への愛着
① 周りの人との接触を求もとめる(周りの人とは、身内や知り合いには限定しない 。接触とは主に会話をしたり、他人のそばにくっついて座ることなどを意味する)
②周りに人がいると安心する (同室者などがいると安心する)
③自分から人に話しかける(人に積極的に話しかける)
④スキンシップができる(接触を伴うような、たとえば、 肩を抱いたり、手を握るなどの非言語的コミュニケーションができる)
・自発性&活動性
①自分に決められた仕事や作業をしようとする
②自発的に何かをしようとする(日常的なこと、たとえば,、布団の上げ下げや食器の 片づけ、あるいはテレビのスイッチを消したり等する)
③仕事やレク活動について話をする(仕事とは昔の仕事も含める。レク活動とは自分の 熱中していること、もしくは周りの人が活動していることなどでもよい)
④ テレビや音楽を楽しむ
結果の解釈

各項目を採点し、作業療法などのリハビリテーションアプローチを行った結果、各項目の採点がどのように変化したかを捉えていきます。
陰性感情&陰性行動、落ち着きのなさの2 項目は点数の低下が改善を示すことになります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
日本語版DQoL (DQoL-Japanese version)の概要と評価方法、結果の解釈
日本語版DQoLの概要

DQoLは1999年、 Brodらによりより開発されたものです。
認知症高齢者本人に直接面接により、本人のQOL評価を定量的に評価することが可能です。
日本語版DQoLは9項目からなり、「自尊感情」「肯定的情動」「否定的情動 (逆転項目) 「所属感」「美的感覚 」の5つの下位尺度から構成されます。
5段階の視覚スケールにより回答してもらいます。
日本語版DQoLの評価方法

番号は質問の順番です。
「自尊感情」「肯定的情動」「否定的情動 (逆転項目) 「所属感」に関しては、「あなたは次のことをどれくらい感じましたか」と最初に尋ね、次に「あなたは(下位尺度の項目)をどのくらい感じましたか」と尋ねます。
「美的感覚 」については、「あなたは次のことをどのくらい楽しみましたか」と尋ね、次に「あなたは(下位尺度の項目)をどのくらい楽しみましたか」と尋ねます。
視覚スケールの例です。

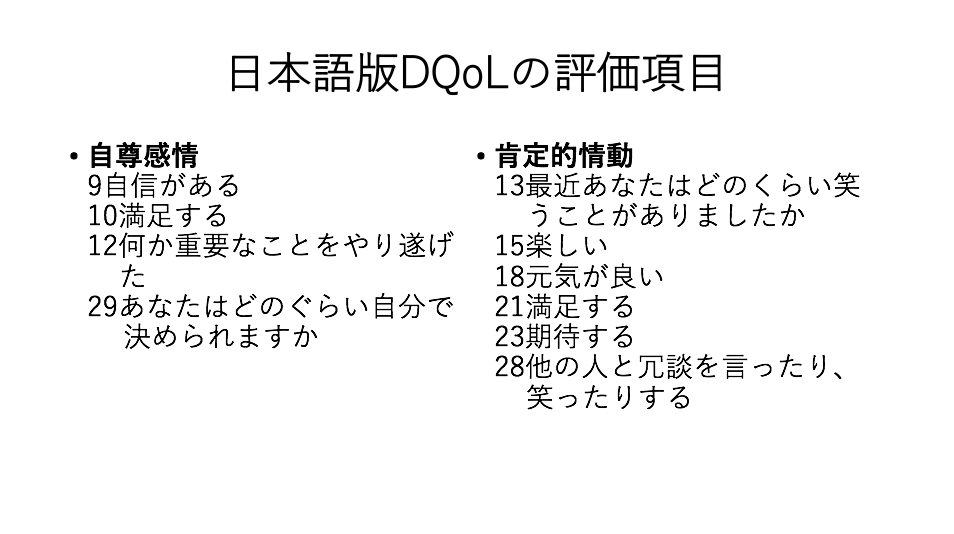

自尊感情
9自信がある
10満足する
12何か重要なことをやり遂げた
29あなたはどのぐらい自分で決められますか
肯定的情動
13最近あなたはどのくらい笑うことがありましたか
15楽しい
18元気が良い
21満足する
23期待する
28他の人と冗談を言ったり、笑ったりする
否定的情動
7恥ずかしい思いをする
14怖い
16さみしい
17がっかりする
19腹立たしい
20心配する
22気が重い
24びくびくする
25悲しい
26いらいらする
27はらはらする
所属感
6人の役に立つ
8人から愛される
11人から好かれる
美的感覚
1音楽を聴く
2自然の音(鳥の声、風の音、雨の音)を聴く
3動物や鳥を見る
4綺麗な色を見る
5雲、空、雨を見る
日本語版DQoLの結果の解釈

この評価尺度では、質問の意味を理解し、答えることが必要です。
MMSEで13点以上の方が対象となります。
「否定的情動」の11項目 (7, 14, 16, 17, 19, 20, 22, 24, 25, 26, 27) は逆転項目となり、他の回答の得点を逆転し「まったく感じなかった: 5点 」から「非常にたびたび感じた: 1点」として換算します。
得点は、下位概念別の回答の得点を合計し、項目数で割った点数を得点とします。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
生活健康スケールの概要と評価方法、結果の解釈
生活健康スケールの概要

生活健康スケールはデイケアなどに通所する認知症高齢者の生活者としての健全さ、健康さを、職員が積極的に見守りデイケアを効果的に進められることを助けれるように、開発されたものです。
生活健康スケールは20項目から構成され、4件法で評価されます。
生活健康スケールでは、「常識や好みに応じて人環境を選択的に使い分けられる力」「身振り表現、振る舞いなどの身体技法における表現力」「おかれている場を許容して操作的に扱える力」の3つの面からなります。
生活健康スケールの評価方法

評価ではあくまで個人を見るものであって、他者との比較で行うものではありません。
3:かなりみられる
2:ややみられる
1:あまりみられない
0:全くみられない

仲間への気配りがある
3:仲間の感情や集団全体の動きに気を配り、適切にそれを表現できる。
2:気を配る様子はあるが、状況にマッチした気配りにはならないことのほうが多い。 1:どちらかといえば0に近い。
0:仲間のほうへ目が向かない。
聞こうとする態度がある
3:話しかけられているとき、聞いているというように身構えをし、うなずいたり聞き返したりして嫌なことは嫌、好きなことは好きと言える。表現力がある。
2聞こうという身構えはあるが、表現力のスムーズさには劣る。どちらかといえば3に近い。
1:どちらかといえば0に近い。
0:聞こうとする身構えさえ難しい。
身だしなみに気をつかう
3:立ち居振る舞いのなかで、服装の乱れを整えようとする。おしゃれ心がある。仲間の服装の乱れ にも気づいて注意することがある。人の服装や髪型などをほめることがある。
2:どちらかといえば1に近い。
1:服装などおしゃれ心はあまりみられないが、汚したりすると、気にし、困惑して落ち着きさを失ってしまう。
0:汚れや湿りに関して全く無頓着。

自分の居場所をみつけることがうまい
3:施設のルーム空間を、自分の家のように安心しきって振る舞っている。
2:安心していられる定まった場所がいくつかある。言われなくとも自分で選択している場所に行くことができる。
1:くつろいでいる様子ではないが、身のおきどころがないという感じではない。
0:身の置きどころがない感じで落ち着かない。
人にものが頼める
3:頼みごとの表現力が豊かで自然。何をしてもらいたいたかがよく伝わり、してもらったことに感謝する言動も的確。
2:頼みごとをすることはできるが、何をしてもらいたいかがわかりにくい。世話されたことにはありがたさを素直に表現する。
1:頼みごとがあっても感謝の表現が出ない。どちらかといえば0に近い。
0:頼むことはできない。世話を受けてもぼんやりしている。気づかない。
自分の意志を示せる
3:したくないこと、したいこと、してほしいこと、してほしくないことをはっきり示せる。
2:どちらかといえば3に近い。
1:どちらかといえばに近い。
0:意志を全く示せない。

人をなごませる雰囲気がある
3:その人の言ったりすることが契機になって周りをなごます。ムードメーカー。
2:いつもそれとなくいる人だが、同調したり、あいづちをうったりすることがうまい。いないときはいてほしいと思える人。
1:むら気が強く、時々周りをしらけさせるが、たまに気分のよいときには楽しそう。 0:いつも興奮気味で気難しい。人をなごませてくれない。周りの人が逃げ出したくなるような雰囲気。
集団遊びができる
3:ゲーム(レクリエーション)に夢中になって楽しみ、競争に興ずることができる。遊びの中心的役割を果たしている。参加しないときには観客の役目を果たしている。
2:時々参加を拒否するが、参加したときは楽しそう。
1:どちらかといえば0に近い。
0:できない。無関心・無感動。
外出を楽しめる
3:自然、人物、風物に関心を示し、感動したり、批判したりする。活気が出る。
2:受け身ながら、やわらかな顔で風物と接触している感じ。自在な感じ。
1:連れ出すのが大変。連れ出すことができたときは、どちらかといえば2に近い。
0:連れ出すのが大変。外に出ても自分に閉じこもって自由になれない。

人の使いわけがうまい
3:時と状況によって必要な人を使いわけられる。人をかぎわけられる。
2:人の使いわけをしようとするが、あまり上手ではない。
1:人の使いわけはしようとせず、受け身に従うことが多い。
0:人の使いわけ、人間関係などに全く無関係。
思い出話がうまい
3:自慢話が嫌みでない。昔の得意な(いい時代の)ことになると聴き手に合わせて作り話(前後不明)を巧みに織り込んで辻褄を合わせて話を続けることができる。表現力がある。
2:どちらかというと作り話は下手だが、聴き手によってパターンを変えられる。
1:短編の繰り返し。聴き手が違ってもワンパターン。どちらかといえば 0 に近い。
0:聴き手にお構いなし。人と話すことがない。うんざりさせられてしまう。
人をほめるのがうまい
3:上手におせじを使うなど、ほめる言葉をたくさん持っていて、ほぼ的確に表現できる。巧みに言葉を用いる。
2:おせじやほめる言葉の語数は少ない。自分から人をほめることはまれだが、人のほめ言葉にわが意を得たりと同意、同調できる。
1:ほめ言葉を自分から発することはできない。積極的な同意や同調はできないが、その場の雰囲気には心地良さそうな顔をしている。
0:ほめ言葉が全く出ない。

礼節・道徳への関心がある
3:礼節がある。仲間や職員の、物を大切にしない態度、礼儀のなさ、ぞんざいな言葉などに対して、 批判的な態度を示すことがよくある。また非常識なことや犯罪などに関心をもって聞く。
2:時々そのようなことがある。どちらかといえば3に近い。
1:どちらかといえば0に近い。
0:全くそのような様子はみられない。
手伝おうとする
3:準備や片付けの様子を見て、自発的に手伝おうとする。
2:自発的ではないがお願いすればしてくれる。
1:お願いしても手伝うことはできない。ただし期待されている役割があることを察知して、手伝いに似た行動をとっている。
0:お願いしても全く反応なし。
表情が豊かである
3:喜怒哀楽の表情が豊か。ただし「顔に出してはいけないとき」を心得ている。
2:喜怒哀楽の表情は豊かであるが、状況によってコントロールすることは難しい。
1:表情豊かとはいえないが、表情に硬さはない。
0:表情が硬く、能面のような顔のときが多い。

生きいきした目をしている
3:目線が落ち着いている。 目線がハッキリしている。 相手の目線を見て態度を変えることができる。
2:目線は落ち着いているが、相手の目線を見て態度を変えることまではできない。
1:目線が落ち着かず、こちらが目線を合わせても瞬時の反応が返ってくる程度。
0:目線が落ち着かず、目線を合わすことさえ難しい。目に活気がない。
待っていられる
3:言われると納得し、我慢して待っていられる。
2:どちらかといえば3に近い。
1:どちらかといえば0に近い。
0:瞬時も待っていられない。
人をひきつける雰囲気がある
3: 自分尾思っていること、 感じていることを相手に伝えることがうまい。 魅力的。 憎めなさがあり、 感動させ られてしまうことがある。
2:時々そのようなことがある。どちらかといえば3に近い。
1:自分の思っていること、感じていることの伝え方がくどくどしい。攻撃的。 どちらかといえば0に近い。
0:「できれば関わりたくない」と、こちらに思わせてしまう。

好奇心がある
3:新しい物、遊び、外出ルートを変えることを気にする様子はない。ときにはやりたがる態度を示す。ものの使い方を工夫したり発明したりするようなこともある。
2:どちらかといえば3に近い。
1:どちらかといえば 0 に近い。
0:新しいやり方を拒む、嫌がる。受け付けない。
楽しみにしていることがある
3:ここに来ること(この場のことを記憶していなくとも)心待ちにしていることがある。
2:どちらかといえば3に近い。
1:どちらかといえば0に近い。
0:心待ちにしている様子は全くみられない。
生活健康スケールの結果の解釈

生活健康スケールも用いることにより、認知症高齢者の個人が持っている強みを知ることができます。
強みをしることはそれを生かしてケアの視点にすることが可能です。
また、評価点が低いところは本人が不安になりやすい、焦燥感にかられやすい側面でもあります。
そのような所は、環境調整やコミュニケーション方法、作業への参加方法などを検討し、どのようにしたら良い反応が得られるかを知る手がかりにすることができます。
さらに詳しい解説を動画で確認
ャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
DHCの概要と評価方法、結果の解釈
DHCの概要

DHC(Dementia Happy Check Home Care Version)は認知症者のQOL評価尺度のひとつです。
DHCは表情の変化、会話の様子、立ち振る舞い、身だしなみへの関心、活動への参加態度、活動内容の6項目により構成されています。
活動内容以外の項目では判定基準が6段階になっています。
介護者による自己記入式の評価尺度となっています。
DHCは終末期での機能の低下を除けば、認知機能低下の影響を受けず、認知症者の心理的well-beingを反映するものだとされています。
DHCの評価方法

DHCでは、最近1週間の本人の様子を思い出しながら記入してもらいます。
表情の変化
0:話しかけたりして刺激しても、ほとんど表情を変えない。
2:他者から見て、快、不快が、何とかわかる。
4:誘導の仕方によっては、喜怒哀楽が何とかわかる。
6:喜怒哀楽など単純な表情であれば、誘導しなくてもはっきりとわかる。
8:複雑な気持ちまで、何とか伝わる。
10:表情豊かで、素直に自然な表情を表す。微妙なところまで、表情を使い分ける。

会話の様子
0:まったく話さない。話しかけても、返事をしない。
2:ほとんど話さない。話しかければ返事をするが、誘導しても会話をつづけようとしない。
4:上手に誘導すれば、話を続ける。自分から話をしたとしても、話題が限られている、あるいは同じことを繰り返し話す。
6:こちらが話題を提供すれば、それに合わせ話し出す。それなりに話を合わせられ、誘導の必要はない。
8:挨拶などの刺激で、自ずから話を切り出す。相手、時間、状況によっては、よく話している。
10:家族がそばを通ったりすると、自分から声をかけ、そのまま会話に入る。よく家族や知人と会話していたりその姿を見かける。

立ち振る舞い
0:自分の意思の表出はまったくない。常にじっとして下を向いており、何かに対して興味を示すことはない。
2:自分の意思はあまりない。全体に暗い雰囲気があり、歩いたり座ったりしている姿勢など、生気がない。
4:なにかを尋ねられたりすると、意思を伝えようとするが、積極的に何らかの関わりを自らもとうとすることはない。
6:時々自ら意思を表現する。何らかの興味を持って、多少自ら他者に対して関わりを持とうとする。
8:自ら積極的な関わりを持とうとし、自然に手や体が動く。立ち居振る舞いは自然な感じである。
10:手を叩いて喜んだり相手にスキンシップを用いる。立ち居振る舞いには、生き生きとした感じがある。

身だしなみへの関心
0:便など明らかな汚物を指摘されても全く気にしない。家族が身だしなみを整えても、他のことをしたり嫌がる。
2:便など明らかな汚物は、自分で何とかしようとする。外出時など身だしなみを指摘されても、関心を示さず、家族が整えてもあまり意に介した様子がない。
4:外出時など身だしなみを指摘されても、関心は示さないが、家族が整えると感謝等の様子がみられる。
6:外出時など身だしなみを指摘されれば、関心を示し、多少は身だしなみを整えようとする様子がある。
8:自ら、衣服、頭髪、洗面等、最低限の身だしなみを整えようとする。
10:髪型や化粧など、自分をよりきれいに美しく見せようとする。

活動への参加態度
0:勧誘してもまったく無関心で、他のことをしたり、うろうろしたり、昼寝などをしている。
2:連れられて(呼ばれて機械的に)参加しても、動かず話もせず、興味が感じられない。
4:連れられて(呼ばれて機械的に)参加し、家族に言われ最低限のことは行う。
6:連れられて(呼ばれて機械的に)参加するが、参加してしまえば、積極的に楽しんでいる。仕事は手助けがあっても嫌々している。
8:自主的ではないが、活動を伝えると、うれしそうに参加する。仕事は一人で何とかするがいやいやまたは義務的である。
10:自ら率先して参加しようとする意思を示す。仕事や興味は積極的に楽しんでいる。
評価用紙はこちらから
DHCの結果の解釈

DHCは満点は50点で、得点が高いほどQOLが高いこ とを意味しています。
表情、興味・関心、積極生や自発性などの感情面を中心にQOLを捉えるようになっています。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
おだやかスケールの概要と評価方法、結果の解釈
おだやかスケールの概要

おだやかスケールは、認知症高齢者のよい状態(Well-being)を評価するために開発された評価尺度です。
よい状態には、自尊心、様々な感情を持つ、愛情を示す、自己表現をするなどがあります。
認知症高齢者が 認知機能の低下にもかかわらず, 周囲との交流をはかり, 自分らしく活き活きと生活できることをいう。
「おだやかスケール」はおだやかさの度合いを測る尺度を指す。
施設で過ごす認知症高齢者への 「改訂版おだやかスケール( 18 項目版 DEOS )」の適用
おだやかスケールには25項目版と18項目版があります。
18項目版では、【自分らしさの発揮】 【充実した暮らしぶり】 【周囲との交流】の領域があり、各項目について、「あてはまる(4点)」「ややあてはまる(3点)」 「あまりあてはまらない(2点)」「あてはまらない(1点)」で採点を行います。
おだやかスケールの評価方法(18項目版)

周囲の人と交流がはかれる
人の話を落ち着いて聞ける
気のあう人と一緒に過ごせる
人のことを気遣える
ユーモアを楽しめる
小さな子供やペットを愛しめる
他者に優しくできる
昔話を楽しめる
自分のペースで日課を過ごせる
感情(喜びや苦しみなど)を表現できる
好きなおしゃれ(化粧,髪型,服装,持ち物)ができる
自分の意思や願いを主張できる
人間としての誇りを持っている
他人のために何かができる
悲観的でなく前向きに過ごせる
笑顔で喜びを示す
ゆっくりくつろげる
好きなことに打ち込める
おだやかスケールの結果の解釈

各項目で、【自分らしさの発揮】は「ユーモアを楽しめる」「昔話を楽しめる 」「感情(喜びや苦しみなど)を表現できる」「自分の意思や願いを主張できる 」「人間としての誇りを持っている 」「笑顔で喜びを示す」が当てはまります。
【充実した暮らしぶり】は「自分のペースで日課を過ごせる 」「好きなおしゃれ(化粧,髪型,服装,持ち物)ができる 」「他人のために何かができる 」「悲観的でなく前向きに過ごせる」「ゆっくりくつろげる 」「好きなことに打ち込める」が当てはまります。
【周囲との交流】は「周囲の人と交流がはかれる」「人の話を落ち着いて聞ける 」「気のあう人と一緒に過ごせる 」「人のことを気遣える 」「小さな子供やペットを愛しめる」「他者に優しくできる 」が当てはまります。
得点が高いほどQOLが高いことを表しています。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
ARS、改変ARSの概要と評価方法、結果の解釈
ARS、改変ARSの概要

ARS(Affect Rating Scale)は、Lawtonが開発した認知症者に対する感情評価の評価尺度です。
ARSでは、肯定的感情(楽しみ、関心、満足)と否定的感情(怒り、不安・恐れ、抑うつ、悲哀、)の6つの感情を20分にわたり観察し、5段階の評価を行うものです。
認知症高齢者では、質問紙による主観的なQOL評価が行えない場合もあり、肯定的感情や否定的感情を測定することはQOL評価のひとつになります。
改変ARSは、10分の観察時間により、「評価できない」「なし」は0点、16秒未満を1点、16〜59秒は2点、1〜5分は2点、5分以上を4点としています。
また、肯定的感情はプラスの得点、否定的感情はマイナスの得点とします。
点数は−12点から+12点となります。
ARS、改変ARSの概要の評価方法

評価項目
楽しみ
ほほえむ、笑う、親しみのある様子で触れる、うなずく、うたう、腕を開いた身振り、手や腕を伸ばす
関心
目で物を追う、人や物をじっとみたり追う、表情や動作での反応がある、アイコンタクトがある、音楽に体での動きや言葉での反応がある、人や物に対して体をむけたり動かす
満足
くつろいだ姿勢で座ったり横になっている、緊張のない表情、動作が穏やか

怒り
歯を食いしばる、しかめ面、叫ぶ、悪態をつく、しかる、押しのける、こぶしを振る、口をとがらす、目を細める、眉をひそめるなどの怒りを示す身振り
不安・恐れ
額にしわを寄せる、落ち着きなくソワソワする、同じ動作を繰り返す、恐れやイライラした表情、ため息、他から孤立している、震え、緊張した表情、頻回に叫ぶ、手を握りしめる、足をゆする
抑うつ・悲哀
声を上げて泣く、涙を流す、嘆く、うなだれる、無表情、目を拭く
ARSでは、5段階(評価できない、なし、16秒未満、16〜59秒、1〜5分、5分以上)で評価します。
改変ARSでは、前途したように各段階で点数をつけていきます。
ARS、改変ARSの結果の解釈

認知症高齢者の表情や声の質、体の動き・身振りや様子を観察することにより、感情を評価することが可能で、それを指標としてリハビリテーションの効果を検証することに用いることができます。
また、普段の生活場面での様子を観察により評価することで、その場所が認知症高齢者にとって、安心できる場所、人、作業なのかを把握することも可能と思われます。
それをもとに、どのような環境設定で、どのような声のかけ方で、どのような人達と一緒に過ごしている時が安心、平穏、リラックスを感じているのかを考えるための助けにもなります。
このような感情評価をQOLとして捉えることには意義があります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症とコミュニケーションの評価
アルツハイマー型認知症のコミュニケーション障害
アルツハイマー型認知症のコミュニケーション障害の特徴

言語の音韻的側面や統辞的側面は比較的保たれ,復唱は障害されず, 語彙論的意味論的な障害が主体となる。
中心回や傍シルビウス裂領域の保存が復唱や音韻機能,さらには統辞的側面の保存と関係し,側頭葉後方下部や角回など後方連合野の障害が喚語困難や意味的側面の障害にもっとも関係しているであろうことが推測される。
側頭葉後下部は漢字の失書とも関係が深いことが知られている。
高次脳機能研究 第 35 巻第 3 号 P51
とあります。

言語症状の進行としては、喚語困難(呼称障害)から、進行により理解に障害が出現しますが、復唱は比較的保たれやすいです。
いわゆる失名詞失語(健忘失語)から超皮質性感覚失語に移っていくようになります。
発話では代名詞や「もの」「こと」など代用語の使用や、遠回しな伝え方がが多くなます。意味性錯語や無関連な語性錯語、音韻性錯語はあまりみられません。
進行すると、発話量はあっても内容語が少なく情報量が乏しく、会話の中で最初の発話意図を忘れてしまうような回りくどい発話になることも多いくあります。
後方連合野だけでなく前方連合野にも障害が及び、意味的側面の崩壊、判断力低下も著目立つようになります。
このような病理から、発話として意味不明のジャルゴンになることもあり、末期には構音障害も出現し、最終的には無言症になります。
アルツハイマー型認知症のコミュニケーション障害のタイプと支援方法

①構音障害が前景に出るタイプ
発話内容はほぼ適切だが明瞭度の低下あり。重度 でなければ義歯欠損・不適合や声量不足による見かけ上の構音障害である可能性が高いもの。支援方法は書字の活用。
②中等度以上の聴覚障害が前景に出るタイプ
左右差のある例は少なく、聴覚障害のため音声言語は不良だが文字言語は良好。支援方法は補聴器使用と文字言語。
③記憶と見当識が低下しているタイプ
表面的なやりとりは成立するが内容が不適切。支援方法は見当識訓練や記憶の補助手段の活用。

④全体的に高得点なタイプ
コミュニケーションは全般的に良好で能力の維持や更なる向上を目指した積極介入の対象となりえるもの。
⑤全体的に低得点なタイプ
単語の理解や意志表示も困難。非言語的コミュニケーション手段の導入が必要。
この類型化は、男女78例、平均年齢80.4 ± 8.0歳、Mini Mental State Examination (MMSE )平均得点 16.8 ± 5.4 点の方を対象としています。
⑤のタイプは、全体の4%ということもあり、大多数は何らかのコミュニケーション手段が残されているといえます。
アルツハイマー型認知症者と補聴器

アルツハイマー型認知症発症後の補聴器の使用はかなり困難であるとの報告があります。
このことから、認知症発症前に補聴器を使用しておくことが重要であると思われます。
MMSE下位項目のワーキングメモリと単語復唱能力が補聴器装用期間と強い関連を示しており、一時的な記憶処理であるワーキングメモリが補聴器装用に重要という事実は、補聴器を着けていること忘れてしまうアルツハイマー型認知症者でも装用可能性があるということを示唆しています。
アルツハイマー型認知症者とメモリーブック

メモリーブックは、記憶障害や認知者とのコミュニケーションツールとして、Bourgeoisにより提唱されたものです。
本人から、時系列で聞き取った自伝的記憶を、本人の言語機能に合わせて、 写真やイラストと共にアルバムにまとめたものになります。
回想法を利用している点に特徴があります。
メモリーブックは、認知症者の会話の状況や心理・行動的症状( BPSD )に対する効果があるとの報告があります。
メモリーブックでは、書字・音読・読解などの言語機能を活用し、言語機能面で呼称、漢字書字、 仮名書字が改善する可能性があります。
また音読により、特に呼称機能が賦活される可能性があります。
これは、残存していた言語機能を選択的に賦活した効果であるとも言われています。
さらに詳しい解説を動画で確認
ャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症と介護負担評価
家族の介護負担について

介護負担とは、
親族を介護した結果, 介護者が情緒的,身体的健康,社会生活および経済状態 に関して被った被害の程度
Zarit介護負担尺度日本語版の短縮版(J-ZBI _8)の作成: その信頼性と妥当に 関する検討
となっています。
また介護負担について、
Personal strain(介護そのものによって生ずる負担)とRole strain(介護者が介 護をはじめたためにこれまでの生活ができなくなることより生ずる負担)の2因子がある
Zarit介護負担尺度日本語版の短縮版(J-ZBI _8)の作成: その信頼性と妥当に 関する検討
としています。
認知症者の介護負担増悪のリスク因子としては、認知症の重症度やADL能力ではなく、問題行動の程度だとされています。
そのようなことからも、家族介護負担を評価し、家族支援を行うことは非常に重要といえます。
FCS ( 介護家族負担感尺度 )の概要と評価方法、結果の解釈
家族介護負担評価の意義

介護者の負担を効率的に軽減するため には、介護負担感を適切に評価し、どのケースから支援するかという優先順位を決め、それに応じた支援を行う必要があります。
また、介護者を適切に支援するためには、介護負担が要介護者の特性や介護サービスによってどのように影響されているかを把握する必要があります 。
我々はどうしても病気や障害を持っている方に目がいきがちですが、主たる介護者にも適切に目を向けることが大切になります。
FCS ( 介護家族負担感尺度 )の概要

FCS ( 介護家族負担感尺度 )は、自宅で生活している障害を持った方を同居もしくは別居という環境において、生活場面で支援をしている方の主観的介護負担感の評価表です。
日本の文化や国民性に合わせて開発されています。
10項目から構成され、支援をする家族全員の評価を行うことが大切です。
高い信頼性と妥当性、実用性が示されています。
自己回答式で、約5分程度で実施できます。
FCS ( 介護家族負担感尺度 )の評価方法

全体の注意点としては、素直な気持ちで回答していきます。
回答で迷ったときには低い状態を記録します。
思い当たらない質問項目の場合、「思わない」と記入します。
「思わない」:1点
「余り思わない」:2 点
「 時々思う 」:3点
「 よく思う 」:4 点

1.介護のために、あなたやご家族はとてもイライラしていますか
2.現在あなたは、精神的に不健康な状態ですか
3.介護をしている方の欲求を、かなえようと努力するのは無意味ですか
4.普段介護の悩みを相談できる人に、不満足感を感じていますか
5.介護をしている方を、健康にしようと努力するのは無意味ですか
6.介護のために、あなたのご自宅で日課がめちゃくちゃになっていると思いますか
7.家族以外の人に介護上の悩みを、あまり相談できていませんか
8.介護のために、必要なものをあきらめなければなりませんか
9.現在あなたは、身体的に不健康な状態ですか
10.介護のために、余分な支出をする余裕がなくなってきましたか
FCS ( 介護家族負担感尺度 )の結果の解釈

各項目の合計得点を算出します(最高40点、最低10点)。
「正常群」:10~19点
「軽度群」:20~29点
「重度群」:30点以上
30点以上であれば、心身の不調が出現しやすく、在宅介護が困難になる可能性も出てくることもあるとされています。
介護負担感指標の概要と評価方法、結果の解釈
介護負担感指標の概要

介護負担感指標は、日本で用いることができる要介護高齢者の介護に伴う家族の負担感を測定することを目的に開発されました。
介護負担感指標では、介護負担感を介護に伴う否定的感情と位置づけ、「要介護高齢者に対する拒否感情」「社会活動に関する制限感」「経済的逼迫感(追い詰められてゆとりがない状態)」の3つのカテゴリーに分け、それぞれ4項目が設定されています(12の項目による構成)。
各項目に対し、3件法にて回答します。
介護負担感指標の評価方法

0点:「まったくない」
1点:「ときどきある」
2点:「しばしばある」
1.介護のために、社会的な役割が果たせず、不安になる
2.介護に追われ、家族や親族との関係がだんだん疎遠になると感じる
3.介護のために、自分自身のための自由な時間がとれない
4.介護のために、趣味や学習などの個人的な活動に支障をきたしている
5.要介護者を見るだけでイライラする
6.適切に介護をしているにもかかわらず、要介護者から感謝されていないと感じる
7.要介護者の言動に、どうしても理解に苦しむときがある
8.要介護者に対して、我を忘れてしまうほど頭に血がのぼるときがある
9.介護に必要な費用が家計を圧迫していると感じる
10.介護に関わる出費のために、余裕のある生活ができなくなったと感じる
11.要介護者の介護には費用がかかりすぎると感じる
12.介護のために、貯蓄していたお金まで使い、将来の生活に不安を感じる
介護負担感指標の結果の解釈

介護負担感指標では、特に得点算出などについては設定されていません。
大切なことは、リハビリテーションを行うにあたって、自分のアプローチがどのように変化をもたらしたかを示していくことであり、様々な種類のある介護負担感評価の中から適切なものの選択を行っていくことです。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
個人因子(趣味や興味、役割)の評価
興味関心チェックシートの活用(リハビリ、ケアマネジメントにおける目標設定支援ツール)
意味ある・重要な作業を目標に

リハビリテーションでは、病気によって引き起こされた機能障害に対し、機能訓練を実施します。これは対象者の病気(機能障害)を治したいとうニードであり、間違った考え方ではありませんが、人生に対する満足度を高めていくためには、対象者の生活場面における意味ある・重要な作業を引き出し実現することが重要であると考えます。
生活場面における意味ある・重要な作業を引き出すためには、
①どのような生活を送りたいか
②それは、どのような作業を実現することで達成できるのか
③その作業は実際に達成可能なことなのか
④その作業を実現するために必要な準備は誰がどのようにすればよいのか作業の捉え方と評価・支援技術 P66
という視点を持っておく必要があります。
意味ある・重要な作業を引き出すための面接技術:信頼関係の利用

対象者とセラピスト、またはケアマネージャーとの関係性(信頼性)により、アプローチが若干異なってきます。
医療機関ですでに対象者とセラピストの信頼関係ができている場合には、退院後の生活を双方から話し合うことにより生活の再構築を図っていきます。
信頼関係が構築できていなかったり、介護保険サービス導入の段階では、初めから意味ある作業・重要な作業を引き出そうとせず、対象者の生活歴や価値観を聞き出し、作業経験について把握していくことが大切になります。
意味ある・重要な作業を引き出すための面接技術:不安の訴えから必要な作業を見つける

退院やサービス利用が決まって対象者は、現状のレベル、病前の生活と将来の予後予測のイメージがわかず、生活に不安を覚えることが多くあります。
この際の不安の原因となっている要素は、生活に必要な意味ある・重要な作業である可能性が高く、これに対する解決策を検討・提案することで、対象者の不安を軽減することが可能であると思われます。
意味ある・重要な作業を引き出しにくい場合

病気になったばかりの対象者や入院中の対象者は、病気や機能障害の治癒を目標にしており、生活上の意味ある・重要な作業の獲得は、病気や機能障害が治って初めて達成することができると考えています。
このようにセラピストと対象者の目的意識に隔たりがある場合、具体的な作業を引き出せないこともあります。
この場合、入院後の早期から退院後の生活イメージを持ってもらうために、入院前・サービス利用前の生活を把握しておくことが、退院後の生活について検討する際に、役に立つことがあります。

コミュニケーション能力低下により聴取が困難な場合、生活歴や職業歴、現在の訴えなどを考慮し、また家族の話も参考に、対象者にとってふさわしい作業を提案するようにします。
また、視覚的に理解可能であればイラスト用いた作業決定支援ツールを用いて目標を設定していきます。
対象者が重要な作業を意識できていない場合、病前・サービス利用前の生活(日・週・月・年)を把握し、それぞれの作業に対する感想などを聞くことで作業に対する価値観(作業特性)を知ることが可能です。
興味関心チェックシートの活用

作業に対する具体的なイメージが浮かばない場合、作業の意識化にヒントを与えてくれるツールとして、「興味関心チェックシート」が役に立つ場合があります。
シートには様々な作業が記載してあり、このリストを使用することで、漠然とした本人の望む作業の的を絞ることができます。
記入方法:
セラピスト、またはケアマネージャーが説明後、対象者が述べた結果を記入します。本人が内容理解し、自分で記入可能な場合、本人に行ってもらいます。

方法:
趣味・役割・したいと思っていることを各項目について聞き取りチェックします。
質問方法:
「リストについて、現在しているものには「している」、過去にしていたがしてみたい、してみたいができないと感じしていないものには「してみたい」、する・しないに関わらず興味があるものには「興味がある」にチェックをしてください」
各項目の確認:
チェックがあった項目について、「いつ」「どこで」「誰と」「どんなふうに」「どの程度」しているか、してみたいのかについて確認します。興味があるのチェックについては、どのように興味があるのか、どのような条件であればやってみたいかを確認します。
目標の設定:
これらの情報を基に、具体的な動作レベルでの目標を話し合い決定していきます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
役割の評価
役割の評価の目的

作業療法士は、以下のような役割を知る必要があります。
・対象者が病気になる前にどのような役割があったか
・現在どの役割ができるか/できないか
・望む/将来しなければならない役割は何か
これを話し合うことにより、どの役割が対象者にとって重要かを決定する一助とします。
さらに、
・役割の変化が対象者や家族にどのように影響を及ぼすか
・役割の変化が対象者や家族にどのように影響する可能性があるか/影響の及ぼし方
を話し合う必要があります。

質問方法は、
「病気/障害によってどのように役割が変化しましたか」
「この変化に家族はどのようになりましたか」
「役割は変更が可能ですか」
「家族は役割を十分に行えますか」
可能であれば、家族から情報を収集する必要があります。
役割チェックリストによる評価

役割チェックリストは標準化されている評価方法です。
信頼性と妥当性が確認されています。
役割チェックリストでは、青年、成人、老年者を対象にした自己記入式の質問紙です。
第1部では過去、現在、将来の役割として10種類の中からチェックしていきます。
現在していないが、過去にしていて、将来したいような場合、「過去」「将来」両方にチェックをつけます。
第2部では、役割ごとの価値を「全く大切でない」「ある程度大切」「非常に大切」の中から価値付けを行います。
今までに経験がない役割や行なう予定のない役割であっても、各役割についてチェックをしてもらいます。
評価は10分から15分程度で実施できます。


評価項目:
学生:パートタイムまたはフルタイムの学生として通学する
労働者:パートタイムまたはフルタイムの雇用
ボランティア:少なくとも週1回は、家族、病院、学校、地域、政治活動、その他で奉仕活動をする
介護者:少なくとも週1回は、子供、パートナー、親族、友人などの世話をする責任を持つ
家庭の維持管理者:少なくとも週1回は、例えば家の掃除や庭仕事などの家庭の維持管理に責任を持つ
友人:少なくとも週1回は、友人と時間を過ごしたり、一緒に何かをする
家族の一員:少なくとも週1回は、例えば子供、パートナー、親戚などの家族と時間を過ごしたり、一緒に何かをする
宗教活動への参加者:少なくとも週1回は、集団であるいは自己の宗教に帰す活動に関わる(礼拝式は除く)
趣味人/アマチュア:少なくとも週1回は、例えば、裁縫、楽器演奏、木工、スポーツ、演劇、クラブまたはチームへの参加などの趣味活動あるいはアマチュア活動に関わる
団体組織への参加者:少なくとも週1回は、例えば市民団体、政治団体、その他の組織の活動に関わる
その他:
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症リハビリテーションにおける問題点の捉え方とアプローチの流れ
認知症者の問題点をとらえる視点

認知症の対象者の方における評価では、問題点はどこにあるのかを、主に観察を通して評価していくことが大切になります。
その際の視点としては、
・日常生活活動において対象者の能力が十分に活用されているか
・1日の過ごし方は適当か
・日常生活活動と環境に問題はないか
・随伴症状に対する対応はなされているか
・家族の介護負担に問題はないか
ということがポイントになります、
対象者の現状の能力を最大限発揮できているのか、また、最大限発揮するにはどのような環境設定を行うとよいのかを評価していきます。
1日の過ごし方というのは重要で、対象者は何もすることがないと、身体機能的にも精神機能的にも活動性が低下してしまい、不安や不穏、周辺症状の増悪などにつながる可能性があります。
問題行動の原因

対象者の問題行動が起こっている原因を考えることで、アプローチに際してどのような目標を設定するのか、環境調整するのかを立案しやすくなります。
対象者は、記憶障害や見当識障害により、何をしていたのか、これから何をするのか、ここはどこか、周りの人は誰か、自分は誰か、などというような不安につながりやすい状態になっています。
そのため、安心できるような、記憶障害の影響を受けていないはっきりとイメージできるような自分の存在が必要になります。
問題行動は、そういった現実的な世界と本人の頭の中の世界との間のズレにより生じている可能性があります。
そのため、対象者にどのような不安があるのかを評価していくことが重要になります。
目標設定

目標設定において重要なことは、対象者の評価をもとにした、
能力の活用と環境設定を適切に行うことになります。
また、1日の生活と活動の質と量を適切に設定していくことになります。
不安の解消

対象者が自分自身をしっかりと認識でき、対象者らしさを発揮することができる活動を探し、提供することで不安が解消できる可能性があります。
対象者が知らないことや、できないことだらけで不安が多い世界に、知っていることやできることがある世界に身を置けるということは、とても安心感につながります。
みなさんだって、初めていく海外旅行で、何も知らない土地に日本語を話すことができる日本料理屋さんがあれば安心するはずです。
できない、知らない世界にずっといるとうことは、対象者の活動性を低下させ、残存能力も奪ってしまう可能性があります。
残存能力の発揮

残存能力を発揮できる場面を設定することは、家族やスタッフ、他者の対象者に対する認識に影響を与えます。
これは、うまくいけば対象者の存在価値が認められることにつながります。
治療、アプローチにおける注意点

治療活動を選択する際には、個人の生活歴を尊重することが大切になります。
対象者の能力以上の作業活動を無理して行わせないようにすることが大切になります。
能力以上の作業をすると、戸惑いや挫折感、失敗体験などマイナスの感情が残ってしまいます。
また、作品の出来栄えにも注意が必要です。出来栄えが良くないと感じてしまうと、対象者は失敗体験だと認識してしまうことがあります。
個人作品だと、結果が対象者本人に直接的に帰ってきてしまいます

認知症のレベルが中等度以上の場合、今(現在)取り組んでいて楽しい物、綺麗な物、1回の取り組みで仕上がる物から初めていくとよいでしょう。
計画的に、継続的に行っていく作業では、前回のことを覚えていないために、その場における楽しみを感じることができない場合があります。
認知症のレベルが重度であっても、対象者の能力としてたたむ、拭くといった行動・動作は習慣化、自動化されていることが多いので、そういった動作を利用しながら場面を設定していきます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
BPSD(心理・行動症状)と家族支援
認知症を有する方の家族の心理と支援をする意義
家族の心理

認知症を有する方の家族の心理のステップには4段階があると言われています。
第1ステップ(否定):
認知症の発症による生活機能の低下や変わった行動、言動があると、家族は「とまどい」ます。
また認知症によるものだと認めたくないために「否定」します。
この時期は他者に話さずにいる時期となります。
第2ステップ(混乱):
認知症が回復しないため、どう対応したらよいかわからず「混乱」がみられます。
説得や注意などをしても効果が出ないため、対象者に向けて「怒り」が生じます。
また効果がでないことから「拒絶」がみられることもあります。

第3ステップ(諦め):
家族は疲労困憊し、色々な理由をつけて「割り切り」「あきらめ」がみられます。
第4ステップ(受容):
認知症により現在の状態なのだと本人をそのままに受け入れる「受容」となります。
受容することにより、本人は落ち着きを取り戻していきます。
行動・心理症状(BPSD)について

中核症状は進行性で治りませんが、BPSDについては改善の可能性があります。
そのため、家族にはBPSDの理解と対応方法を説明し、取り組みをサポートしていくことが重要になります。
BPSDに一緒に取り組んでいくように伝え、家族を勇気付けることも大切になります。
また、認知症の進行により、BPSDは消失していくことも伝える必要があります。
認知症を有する本人のケアと家族負担

認知症では本人を中心にケアを進めていきますが、本人の意向と家族の意向が対立しないように調整していく必要があります。
本人と家族の両者を対象者としてとらえていきます。
家族の負担がある場合、家族は自分たちの生活がどうなるのかという不安を抱くことになります。
これでは悪循環となるため、家族の不安やストレスを把握し、その軽減を図ることも必要になります。
家族の負担を減らそうとして、介護サービス(デイサービスなど)を導入しようとしても、準備や送迎などで逆に負担になることも考えられるため、家族の生活リズムやサービス利用により家族がどのような状況になるかも考える必要があります。
家族が行っている介護を認め、ねぎらい、家族が介護を継続したいと思えるように支援していく視点も必要になります。
精神面と肉体面の支援

介護をする家族の苦しみを理解をすることが重要です。
「24時間気が休まる時がなく、心身ともに疲れている」ことに関しては、かなりの家族が感じている苦しみで、夜寝ていても音がすれば外に出て行ったのではないかと心配するなど、寝ても寝た気がしない状態が続くことで、神経が疲弊してしまいます。
「家族の生活の混乱」では、当たり前の生活ができず、様々な日常生活に影響が出ている状態です。
介護により夜あまり眠れず、昼間運転中に眠気に襲われ事故を起こしてしまうなど、危険なことにつながることがあります。
「先行きに大きな不安がある」ではいつまでこのような状態が続くのだろうかという先行きの見えない不安や心配があります。
「孤立無援」では、家族は一番苦しみます。
周囲の理解や介護に対して認めてもらうだけでも、介護を耐える力源にもなります。
家族のアセスメント

家族のアセスメントの視点としては、
①家族は何に精神的負担を感じているか、ストレスを抱えているか
②認知症の理解度はどれくらいか
③行動・心理症状(BPSD)の理解はどれくらいか
④家族の意向と本人の意向はどのくらい一致しているか
⑤家族の精神的負担はどの程度か
⑥家族の肉体的負担はどの程度か
⑦家族の介護力や、家族自身が何らかの疾患を抱えていないか
⑧主たる介護者とキーパーソンは同じかどうか
などがあり、家族の状況を把握していきます。
そして、安易にサービスを導入せず、家族の意向を確認しながらケアプランを立てていきます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
BPSDに対する具体的な援助や対応方法
幻覚と妄想への対応
幻覚と妄想の関係

幻視が症状としてある認知症には、レビー小体型認知症があります。この幻視はリアルな幻視とされており、幻覚で見えているものを、実際に存在するかのように表現します。
「子供が見える」だけでなく、「ピンク色のフリルのついた服を着た子供が何人もいる」などと訴えにはリアルさがあります。
幻視に出てくる人と会話する中で怒り出して相手を殴ったりするケースもあるようです。
床に置いている紐を蛇と見誤る、庭の木が人間に見えるなどという場合では、存在するものを見誤るので幻視ではなく錯視になります。

リアルな幻視は妄想に結びつくことがあります。例えば、「親戚の子供が遊びに来ているからご飯の支度をしないといけない」などと言い、実際にご飯の用意をすることもあります。
また幻視との結びつきで「夜に夫の布団の中で女の人が一緒に寝ている」などと訴えることがあります。
リアルな幻視とそれに結びついた妄想は、レビー小体型認知症の約8割に見られると言われており、アルツハイマー型認知症でも低頻度ではありますが出現すると言われています。
レビー小体型認知症の幻視・妄想では薬物治療に反応しやすく、症状が軽減することがよくあるようです(難治例もあり)。
妄想と作話の鑑別

妄想は執着性が強く、同一内容を訴え、継続的にみられます。一方、作話は執着性が弱く、内容は変動し、一時的なものです。
作話のメカニズムについて、
出来事記憶の時間軸が失われたことが背景にあり、過去の記憶を使って現在の記憶の穴埋め(取り繕い)をしている症状と捉えることができます。
認知症の正しい理解と包括的医療・ケアのポイント 第2版 P95
とあります。
作話はその場しのぎな話であることが特徴です。
幻覚と妄想への対応

大原則として、幻覚や妄想に対して否定は強化になってしまいます。
本人にとっては実際に体験している事実なため、矛盾の指摘や否定は逆効果になります。
介護者から受けた否定的な感情反応は、幻覚・妄想の状態であっても意識化され自持続しますので、認知症を悪化させることになります。
認知症の正しい理解と包括的医療・ケアのポイント 第2版 P95
対応の基本的態度としては、受容的な態度で聞き、否定も肯定もしないことが大切になります。
対象者の背景因子(性格、生育歴、職歴、趣味、家族関係など)を把握し、幻覚・妄想状態における言動が何を意味しているのかを評価します。
5W1H(いつ、どこで、誰が、どのように、何を、なぜ)の質問により、本人が見えている・感じているものを把握し、その世界を受け止めます。

質問を深くしすぎると、逆に症状が増強されることもあるため一般的な質問に留めるようにします。
不安の原因となる要因がわかれば、それを取り除けるようにします。状況に応じた「よき演出者」になり対処する姿勢が必要です。
被害妄想がある場合、孤独感や不安感が軽減できるように本人が集中して取り組めることを探し、ともに取り組むようにします。
在宅介護では、話し相手や話す機会の減少により寂しさや不安が募ることも考えられます。
会話の機会を増やし、そのような心理を軽減させるような取り組みも必要と考えます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
被害妄想と所属の欲求
人間の欲求段階

被害妄想と所属の欲求のの関係性を考える前に、人間の欲求段階について知っておく必要があります。
人間の欲求段階とは、心理学者のA・H・マズローが唱えた「欲求段階説」に基づく考え方です。人間は5つの欲求段階に分けられると言われています。
①生理的欲求
生命維持のために必要な欲求で、食事、睡眠、排泄などがあります。
②安全の欲求
安全性、経済の安定、良好な健康状態、予測可能な秩序だった状態などがあります。
③所属の欲求
社会的に必要とされている、果たせる社会的役割がある、人間関係があり、他者に受け入れられている、どこかに所属しているという欲求です。
家族、友人、会社、生活している地域・コミュニティーなど誰かとの関係性を確認できることを意味しています。
④承認の欲求
他者から価値のある存在と認められ、承認されたいという欲求です。
⑤自己実現の欲求
自分の能力を最大限発揮し、創造的な事をしたいなどという欲求。
被害妄想と所属欲求のつながり

通常被害を訴える被害者がいるとき、加害者も存在します。
そこには被害者と加害者という他者との人間関係が存在することになります。
家族、ケアをする者など、身近にいる人を加害者として訴えるのには、その人の事を頼りにしていたり、その人との関係性を無くしたくないとの考えの表れだとも解釈できます。
このように、所属の欲求に基づく見方で捉えると、被害妄想も変わった視点で捉える事が可能になります。
被害妄想を訴える人は、どのような人間関係を満たしたいのか

新たな人間関係が作られることで、被害妄想が軽減したという例があるそうです。
例えば、ケアする側の人が認知症をもつ人に生活の知恵やその方法を教えてもらったりすることで、教えてもらう側と教える側の関係ができる、もしくは今まで本人が卑下していた関係性が対等になるといったことが起こります。
このような新しい関係性ができあがると、所属欲求が満たされやすくなります。
また、場合によっては承認の欲求も満たされる可能性もあります。
認知症をもつ人が満たしたい人間関係を考えることが、被害妄想軽減へのヒントとなるかもしれません。
物盗られ妄想のメカニズム

認知症の人は「なくした」と自己嫌悪の方向に考えるのではなく、「盗られた」と責任転嫁の方向に解釈します。これには、自身の記憶障害を認めないアルツハイマー型の病識欠如と共通する基盤があるように思えます。
認知症の正しい理解と包括的医療・ケアのポイント 第2版 P93
とあります。
また、物盗られ妄想のターゲットとなりやすいのは同居している身近な介護者(お嫁さん)などが多いことが特徴です。

近親者が妄想の対象になる背景として、以下のようなことが考えられます。
認知症の人の心に潜む「不安と寂しさ」がその背景にあると分析しています。『盗ったとなじる相手に対する彼らの「頼りたいのだけど、頼るのは絶対に嫌!」という両価感情』があるといいます。
〜中略〜
認知症の人がどれだけ深い不安と寂しさに包まれているかをよく理解することから、妄想への対応が始まるのです。妄想の背景にある不安や寂しさに気づくことが大切です。認知症の正しい理解と包括的医療・ケアのポイント 第2版 P93
「盗った」を「もっとかまって」と捉え直すことも重要です。
認知症の進行により、自分や他者への関心の弱まりから物盗られ妄想は消失していきます。
物盗られ妄想の特徴

①背景に記憶障害がある
②置き忘れやしまい忘れを盗られたと即断する
③興奮しやすく騒いで知人や警察に連絡する
④犯人が身近な人
⑤対象はお金や土地などの高価なものから始まり、ぞうきん・スリッパなど些細な日用品に及ぶ
⑥説得や訂正は無効認知症の正しい理解と包括的医療・ケアのポイント 第2版 P93
妄想は病前性格が積極的、仕事熱心、負けず嫌い、面倒見がよいなどに多いとされています。自立心の強い方は、「忘れる」ことを受け入れることができず、「盗られた」と相手に責任転嫁することで自分が守られます。これは、心理的防衛機制の合理化に当たります。
このような状態は、認知症者が心理的に苦しい状態を表しているため、認知症者が忘れても困らない環境設定や周囲の人の受け入れが必要になります。
妄想の背景の分析

認知症のBPSDでは本人が「何かおかしい」と感じている合図であり、ニーズが満たされていないために生じると考えることができます。
そのため、まずは何を最も不安に感じているかを把握することから始める必要があります。
「5W1H」の質問により、何に不安を感じているかを知る手がかりにします。
「いつからなくなったのか」
「何を盗られたのか」
「どこに置いたと思うか」
「誰が盗ったと思うか」
「なぜとられたと思うか」
「どのようにして盗ったと思うか」
などを聞いていきます。しかし、逆に相手を興奮させることもあるため、対応には注意が必要です。
物盗られ妄想の対応

普段から物盗られ妄想がみられる場合、介護者はだいたいの隠し場所を把握できていることが多いため、一緒に探すようにします。この時、介護者が見つけてしまうと介護者が隠したと認識されてしまうため、「相手に見つけさせる」ようにします。
普段から介護者が保管し、必要に応じ差し出すことも対応方法のひとつです。
手提げ袋やショルダーバックの中に入れて常時身につけておいてもらったり、少し間を置いてから、他の興味ある活動に誘導し、楽しく過ごしてもらうことも考えられます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
徘徊の分類と夕暮れ症候群への対応
徘徊の分類

①徘徊でない徘徊(迷子)
場所の見当識障害により道に迷い迷子になります。アルツハイマー型認知症でよく見られます。
②反応性の徘徊
馴染みのない場所(環境要因)にいることで生じる見当識障害と不安を元に出現する徘徊です。
リロケイショナルダメージという表現もあります。
環境が変わりそこがどこかわからない、家に帰りたいが帰れないなどの不安により徘徊にいたります。
環境への慣れにより「頭の中の地図」が完成すれば消失しますが、それには時間がかかります。
アルツハイマー型認知症でよくみられます。

③せん妄による徘徊
せん妄状態により集中力や注意力が低下し、また興奮状態(過活動)で歩き続ける、ぼんやりとして活動性低下(低活動)で夢遊病のようにフラフラと歩き続けるようなことが特徴です。
夜間の発生率が高く、時間経過により症状の変動があり、意識障害への対処により回復します。
レビー小体型認知症ではこのような症状が良くみられ、せん妄との鑑別が困難なことがあります。
④脳因性の徘徊
脳の器質障害により起こる衝動性亢進症状の一部です。
前頭葉障害により出現し、前頭側頭型認知症(ピック病)や前頭葉症状の強いアルツハイマー型認知症でみられることがあります。
周徊(周遊)と呼ばれ、常に同じような軌跡で早足、硬い表情で前に人がいても押しのけるように歩くという特徴があります。

⑤「帰る」と「行く」に基づく徘徊
徘徊というよりも無断外出に近く、不安な現在から古き良き時代への帰郷願望です。
現在行っていないことをもっともらしく訴え、外に出ようとします。
夕暮れ時に多いことから、「夕暮れ症候群」と呼ばれています。
ごく軽い意識障害を伴っているため、せん妄と捉える見解もあるようです。アルツハイマー型認知症や脳血管性認知症でよくみられます。
一つは、道に迷って近くをうろうろするのではないこと、もう一つは、名前や住所は覚えているのに他人に尋ねようしないで歩き続けることから、単に地誌的見当識障害で迷子になるのではなく、迷子になったという状況判断をもてない、または迷子になったらどう対処したらよいかという判断ができないと捉えています。
認知症の正しい理解と包括的医療・ケアのポイント 第2版 P101
徘徊への対応

徘徊の出現に共通する要因は、場所の見当識障害と不安です。
対応の基本方針として、
①場所を覚え
②環境に慣れ親しみ
③今いる場所が楽しいところとなって
④そこに役割や日課があり
⑤ほかにどこにも行く必要がないと思うようになる認知症の正しい理解と包括的医療・ケアのポイント 第2版 P101
が挙げられます。
馴染みの道具や介護者の笑顔、明るくて居心地よい雰囲気作りも必要です。
反応性の徘徊(失見当による)では、ポイントとなる場所がよくわかるようにします。
トイレには「便所」と大きく書いた紙を貼るなどです。
不安や孤独感を軽減できるように、なじみの関係作りも大切になります。
家(在宅では生家や元の家)への帰宅要求が強い場合、一緒に外に出て他の事に考えが行くようにすることもあります。
転居などで環境が異なる場合は、本人の馴染みの家具の配置などを以前と同様にし、コミュニケーションを密にするなどして対応します。

せん妄による徘徊では、原因の根本治療を行う事が重要です。
強引に制止しようとすると興奮して乱暴になる事もあるため、手を握るなどして安心感を感じられるようにし、夜間だと静かに眠れるように誘導します。
部屋や本人がいる場所を明るくすることも有効です。
昼夜逆転を避けるため、日中には活動してもらえるようにしていきます。
脳因性(欲動・衝動性)の徘徊では、活力があり、他の事に関心も高いため、運動や散歩などの興味あるものに誘導し、エネルギーを転換します。
一緒に行動し、安心感を持ってもらいます。薬物治療が有効な場合があります。
「帰る」と「行く」に基づく徘徊(夕暮れ症候群)への対応

夕暮れ症候群において、自宅にいるのに「家に帰る」と訴える場合、
①ここが自分の家だと説明する(名前、住所なども見せる)
②鍵を閉めるなどがあります。
認知症の進行を考えたときに、初期、中期、後期では良い対応方法が異なることがあります。
①は初期、②は後期では奏功する可能性があります。
徘徊について、
「いつ」「どこで」「どのように」起こるのかを把握し、「家に帰る」と言った瞬間は、そこは「自宅であって自宅でない場所」なんだということを援助者が理解しておくことが重要です。
掘り起こせ”人”のやる気!我らOTスコップ隊 臨床作業療法 Vol9 No.2 2012 P177
とあります。
行動が起こる時間が決まっている場合、その少し前に一度家の外に出てみることが良い対応になる可能性があります(介護者は大変です)。
行動が出はじめた時に、お菓子を差し出し、食べているうちに落ち着くこともあります。
様々な方法が考えられますが、根本原因は今現在の家を「我が家」だと思っていないことにあります。
その理由も今の家での生活に満足感が足りていないと捉えて、本人の役割や居場所作りをすることで「我が家」だと思うことにつながり、徘徊は減少する可能性があります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
感情面に関連するBPSDの対応方法の具体例
興奮と対応例

興奮状態にあると、無理に相手を制止しようとしたり、行動を修正しようとしても、興奮がさらに強くなることがあります。
自他に危害が加わることがない状況であれば、介護者は一旦その場を離れて戻って来るなどすると、興奮が落ち着いていることがあります。
抑うつと対応例

抑うつ状態になると、食事摂取量が減り、体重減少が起こることがあります。
高齢者では脱水や低栄養状態がると日常生活機能を低下させることもあるので、食事や水分摂取量を確認していくことが大切です。
不安と対応例

本人が同じことを何度も確認して不安がる様子などがみられる場合、対応は本人の訴えに対して受容的に接するようにします。
疎ましく感じさせる態度をとることは避けるようにします。
先の予定を知らせることでかえって不安になるような場合、前もって伝えておく必要性が高くなければ言わないようにすることもあります。
多幸と対応例

多幸状態では、他者とのコミュニケーションにおいて、急に笑ってしまったりすることがあります。
このようなことは相手を不愉快にさせてしまうことも考えられます。
このような場合、可能であればあらかじめ周囲の人に認知症の症状としての態度だと説明しておくことが必要になります。
無関心と対応例

無関心では、本人に刺激が入らないとさらに反応が無くなり無関心が強くなります。
様々な話題を提供しながら、本人が興味をもてるようにし、刺激が入力されるようにします。
脱抑制や易怒性と対応例

脱抑制でマナーや礼儀正しさが失われている場合、怒るのではなく本人に寄り添い、優しくボディタッチするなどして行動を止める声かけをします。
易怒性があると本人はすぐ腹を立てるようになります。
このような時に介護者も反論するような態度をとると、さらに怒りが増すことが考えられるため、本人をしばらく一人にしたりすることで怒りが和らぐことがあります。
異常行動と対応例

異常行動があると、同じところを行き来したり、意味のない行動を繰り返すことがあります。
このような場合、他者に迷惑のかかる行動でない限り、何度か行わせることで行動がおさまることもあります。
おさまらないのであれば、別の行動(お茶休憩)などを提案して誘導します。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
訴えが多い場合にどう対応するか
認知症に対する作業療法の強み

人間作業モデルでは、BPSDを作業適応障害として捉えています。
認知症の方は、記憶障害や思考・判断力低下、失語などの中核症状により、意味ある作業に基づく生活ができていなかったり、他者に作業ニーズを伝えることができないことがあります。
作業ニーズが満たされないことで、不安や焦燥が生じ、BPSDが生じてしまうことにつながります。これは、マズローの欲求段階からも、捉えることが可能と思われます。
認知症高齢者のBPSDはクライアントの作業適応障害の状態であるととらえることができる。
そのため、OTRが認知症高齢者のBPSDを理解して作業適応を促進するためには、クライアントの作業と作業的生活を理解することが必要である。
事例でわかる人間作業モデル P206
そのような点において、作業療法では、認知症者の方の生活歴や今までにどんな人生を送ってきたか、趣味や嗜好は何か、どのようなグループに所属してきたかなどの情報を把握し、それを作業療法プログラムに取り入れることが大切だと考えることができます。
認知症者の訴えとよくある対応

認知症の方は、コミュニケーションの障害により自分の訴えることが適切に表現できないことがあります。
また、訴えが多いような場合、最初はスタッフが傾聴していても、そのうち「また言うてるわ」などと関わりをしないでおこうとすることもあるかもしれません。
「目を合わすと訴えが多くなるから」などと考えて行動しているとどうなるでしょうか。
考えてみてください、皆さんが認知症の方の立場に立ったとき、自分が訴えているのに無視されると、、、
悲しいし、嫌ですし、怒りの感情が湧いてこないですか。
そのような状況が長く続くと、対象者の方の精神状態も悪くなるのは目に見えていますね。
そのような精神状態で、訴えに対してスタッフが説得したり説明したりしても、認知症の方は納得できないし、落ち着かないというのは当たり前かもしれません。
利用者の方が居室やフロアで生活している環境では、スタッフはなかなか個別的な関わりやケアができない状況にあると思います。
これは業務上仕方がないことではあるかもしれませんが、できるだけ利用者の訴えに耳を傾けることも必要だと考えられます。
個別的な関わりを増やす

個別的な関わりを増やすにはどうすればよいでしょうか。
リハビリテーションの場面では、個別的な関わりを増やすにはもってこいな場面と考えることができます。
そして、作業療法は何かしらの作業を介してコミュニーケーションをとったり、作業自体に集中することができます。
このような関わりは、作業適応障害状態にある利用者の方にとっては、精神的に落ち着きやすい状況を作り出すことができると考えられます。

個別的な関わりの中でも、訴えがみられることはもちろんあると思います。
例えば、排泄の訴えを例にとってみます。
利用者の方が「トイレにいきたい」という訴えがあったとします。
しかし、利用者がトイレに行こうとしても排泄は行われないこともあるでしょう。
このようなことが、スタッフが訴えに対応しても「どうせ空振り」と思い訴えを無視したりする原因になったり、利用者が納得しない関わりにつながっているのかもしれません。
そのような場合、
①訴えに対して傾聴する
②話をそらすor作業を提供して集中してとりくんでもらう
③それでも訴えがあればトイレ誘導を行う
などの対応が考えられます。
また、日々の排泄状況を確認し、実際に排泄を行ったタイミングを把握できればそれを元にトイレ誘導を行えるかもしれません。
その訴えは本当の訴えなのか

上記では排泄の訴えを例にとりましたが、利用者の訴えが本当にその訴えなのかを分析する必要があると考えます。
そのため、上記の対応では一度他の話題に切り替えたり作業に取り組んでもらうような対応を提案しました。
これにより、対象者を再度観察し、排泄の訴えが本当の訴えなのかをしることができます。
ただ単に普段適切な関わりが取れていないために対象者がかまってほしい気持ちになって訴えがみられることがあるかもしれません。
そのために個別的な関わりがとれるリハビリテーション場面は重要な役割を持っているといえます。
作業療法場面を通して、対象者の周辺症状への対応方法を発見することができれば、それを病棟やフロア、居室において利用できる可能性もあります。
このように、認知症に対する作業療法を考えていくのもよいかもしれません。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症と服薬支援
認知症と服薬管理
服薬管理能力を考えた場合、「できる力」と「わかる力」を評価することが重要になります。
服薬管理ができない場合、薬を飲む行為の障害により飲めないのか、あるいは飲む必要性の理解の障害により飲めないのか、必要性は理解しているが意識的に(自分の意思で)飲まないのかなど複数の原因を考えることが可能です。
できる力としては、
・薬を飲む準備ができるか?
・飲むべき薬を選べるか?
・薬を口に含めるか?
・薬を飲み込めるか? など”理由を探る”認知症ケア P54
があり、わかる力としては、
・薬を飲む必要性をわかっているか?
・薬を飲むべき時間をわかっているか?
・薬をおいている場所はわかっているか?
・薬を薬だと認識しているか? など”理由を探る”認知症ケア P54
があります。
「eお薬さん」の紹介
「eお薬さん」Eisaiから販売されている服薬支援機器です。

出典:

出典:
特徴としては、
1日4回までタイマーによる設定が可能です
設定された時間になると、お薬ケースがトレーに乗って押し出されます。お好みの音声で、服薬時間をお知らせします
チャイム音とともに、機器から音声が流れます。
録音機能により、お子さんやお孫さんなど、ご家族の声でお知らせします。スヌーズ機能で、繰り返しお知らせします
お薬ケースが取り出されない場合、5分ごとに音声でお知らせします。過量服薬を防止する、トレー引き戻し機能つきです
40分経過してもお薬ケースが取り出されない場合、トレーが自動的に戻ります。一度に複数のお薬ケースが押し出されることはありません。離れた場所からも、お薬ケースの取り出しが確認できます。
お薬ケースが取り出されると、クラウドを経由して、ご家族や薬剤師など登録された方に、メールでお知らせします。お薬ケースの取り出し時刻が記録されます
クラウドに保存された記録をいつでも閲覧できます。サーバーから20文字以内のメッセージを機器に送信して、表示することもできます。eお薬さん パンフレット
クラウドを通すことで、家族、ケアマネージャー、薬剤師、看護師などと情報共有が可能です。
また、薬の取り出しがあるとメールにて通知されるため、遠方の家族でも安心することができます。
毎日の服薬管理の記録が折れ線グラフや一覧表で表示可能なため、記録を通して分析が可能です。
例えば、分析により服薬忘れが多い時間帯があれば、その時間は直接電話して確認するなどの対応をとることが可能です。
「eお薬さん」と「できる力」「わかる力」
「eお薬さん」は全ての方が利用できるとは限りません。
必要条件としては、薬を口に含み、飲み込めるか、薬を飲む必要性をわかっているか、薬を薬だと認識しているかが挙げられます。
薬を飲む準備ができるか、飲むべき薬を選べるか、薬を飲むべき時間をわかっているか、薬をおいている場所はわかっているかについて困難がみられる場合、「eお薬さん」の機能によって代償できる可能性があります。
スポンサードサーチ
回想法の概要と実施方法、注意点!作業療法の視点から!
回想法の概要

回想法について、
回想法とは、昔の懐かしい写真や音楽、昔使っていた馴染み深い家庭用品などを見たり、触れたりしながら、昔の経験や思い出を語り合う一種の心理療法です。
1960年代にアメリカの精神科医、ロバート・バトラー氏が提唱し、認知症の方へのアプロ―チとして注目されています。
https://www.tyojyu.or.jp/net/byouki/ninchishou/kaisou.html
とあります。
回想法では過去を振り返りますが、過去を振り返ることは、我々にとってごく日常的なことです。
普段から以前にあった楽しいことを振り返ることで安心したりできると思います。
このような事を通じて、認知症高齢者の心理的安定を図ることが目的となります。

回想法は主に2種類に分けられます。
①ライフレビュー:人生の整理や意味を探求、人格の統合を目指していきます。
②一般回想法:人生の折々の思い出を自然に思い出します。
集団で回想法を行うことで、皆で思い出を共有し、楽しんだり分かち合うことができます。
これにより、その人らしさが認められたり、見られ方、接せられ方、存在感に変化が出てくることにつながります。
回想法を行う意義としては、長期記憶を通じて、個人的な経験や思いを尊重することができることにあります。
回想法の効果

回想法の効果としては、以下のようなことが挙げられます。
・情動の安定、情動機能の回復
・意欲の向上
・発話回数の増加
・表情などの非言語的要素の表現の増加
・問題行動の軽減
・社会的交流の促進
・他者への関心の増大
回想法の実施方法

人数設定:
・個人回想法
・グループ回想法
事前準備:
情報収集:あらかじめ、個人史を把握しておくと進行が行いやすくなります。
*基本情報、エピソード、話しやすい話題、人との関係の取り方、コミュニケーションをとる上で必要になる援助など。
参加者の設定:個人の目標や留意事項を確認しておきます。
グループ構成:グループにおける目標を設定します。
場所、時間、座席、テーマ、スタッフ構成・役割:
評価方法:

プログラムの進め方:
①始まりの挨拶
②自己紹介
③回想
④茶話会
⑤終わりの挨拶
テーマの設定:
はじめは時系列に沿ったテーマの方が導入はしやすくなります。
これには例えば、
・自己紹介
・子供時代のこと
・遊び
・生まれ育った場所
・両親
・友達
・仕事
・初恋
・結婚
などのテーマがあります。
次に、時系列ではないテーマについても話してもらいます。
これには例えば、
・自分の健康法
・若い世代に伝えたいこと
など、比較的自由にテーマを設定していきます。
回想法実施における注意点

回想法を含め、どのようなアプローチにおいても、対象者は高齢者であり、対象者が中心となって話してもらうことが大切になります。
そのため、こちら側は待つ姿勢が重要になります。
待ちながら、話しやすいように誘導したり、ヒントを与えながら、コミュニケーションが円滑になるようにしていきます。
その際には、こちら側の先入観や価値観を押し付けずに、対象者の話を傾聴することが大切です。
対象者は昔の話を繰り返すことがよくありますが、それにはどのような意味があるのかもこちら側は考えていく必要があります。
対象者の中でその話をすることで他者に認めて欲しいのか、自分自身の中で整理ができていなくて不安になっているためなのかなどと推測ができるでしょう。
回想法で得られた情報は、日常生活の中のケアに活かせることがあります。
例えば、回想場面である話題では笑顔が見られた場合には、日常の中でもそのような話題は積極的に取り入れていくべきでしょう。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症者とコミュニケーション支援
認知症をもつ人とのコミュニケーションにおける基本的な考え方
援助者の感情と、感情感染

認知症では他者の感情への感受性が高まり、感情を模倣することを明らかにした。
早期のアルツハイマー病や軽度認知障害のある人には感情感染の増加がみられ、認知症がある場合はさらに顕著になるという。
これは、私たちが不安や怒り、焦りを感じていると、認知症をもつ人にもそれらの感情が伝わってしまうが、私たちが落ち着いた楽しい気分でいると、認知症をもつ人も穏やかで落ち着いた気持ちになることを示している。
認知症をもつ人への作業療法アプローチー視点・プロセス・理論ー P170
とあり、普段の私たちの関わり方が非常に大切なことがわかります。
こちらの怒りやイライラの感情をできる限り排除しておくことが重要です。
どうにかしたいという思い、必ずよくなると信じる思い

このような思いを持ち認知症をもつ人と関わることが、ケアの際には重要になります。
このような思いを持つことは、対象者を様々な視点から把握することにつながり、介入へのヒントが得られやすくなると考えられます。

アイコンタクト
アイコンタクトはコミュニケーションにおける基本となります。
にこやかで優しい、暖かいまなざし、笑顔は安心感を提供し、自分一人でない、見捨てられることがないという思いを生むことにつながっていきます。
笑顔
幸福を表す表情に関して、認知症をもつ人がその表情を判定率は非常に高いと言われています。また幸福を表す表情は、他の表情(悲しみ、驚き、怒り、恐れなど)よりも認識力が高く、加齢や認知症による影響は関係なく認識力が保たれやすいこともわかっています。
このことからも、認知症をもつ人にとって笑顔は認識しやすい表情であると言えます。
笑顔は認知症をもつ人が安心することにつながり、また笑顔は笑顔を引き出すことは普段の経験からもわかることだと思います。
笑顔も健康状態を表す項目として重要ですが、真剣な表情で何かの活動に取り組んでいることもまた健康状態が高い状態であるということも知っておかなくてはなりません。
声
声の大小、強弱、高低、速さ、抑揚、リズム、言葉の量など、自分の発する声にも注意を向けることが必要です。
この要素により、相手にどのように受け取られているかを考えることが大切になります。
姿勢、ジェスチャー
私たちは無意識のうちに心の状態が態度に表れてしまうことがあります。
腕組みをする、腰に手を当てている、足を組んでいるなど、このような態度は相手を不快にさせてしまうことが考えられるため、注意が必要です。
当たり前のことを当たりませにこなすのは簡単な様で難しいことです。普段からの意識がかなり大切になります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
メモリーブックの使用
メモリーブックの作成

メモリーブックは、一般的にノートに写真や地図を添付し、そこに対象者のこれまでの生活と今現在の生活状況がわかるように文章を添えるものとなっています。
例えば、これまでの生活を例に例えると、下図のようになります。

今現在の生活については、例えば、
・私は今◯◯病院にいます。
・私は今◯県◯市◯町に住んでいます。
・週に一回◯◯の診察で◯◯病院に通っています。
などと記載されることがあります。
ページ数については特に決まっているわけではありません。
さらに、今現在の生活として、1日のパターン化されているスケジュールを大まかに記載し、対象者が見える位置に設定しておくことで、対象者の行動が誘発される場合もあります。
対象者の生活史を知る方法

対象者の生活史を知るには、
・対象者へのインタビュー
・主たる介護者や家族へのインタビュー
を行うことで把握できます。
生活史を知るための項目としては以下のものが挙げられます(あくまで例なので、対象者に合わせてください)。
・出生地、住んでいる場所、親・兄弟、家族の人柄・性格、地域の特徴
・学校、好きな科目、最終学歴、学校の友達、どんな遊びをしたか
・いつから働いたのか、何の仕事か、どのような仕事が好きか
・配偶者、いつ結婚したか、子供は何人、子供は何をしているか
・趣味・興味、今の趣味・興味、休みの日の過ごし方
・印象に残っていること、頑張った・苦労した事、楽しみだった事、嬉しかったこと、好きだったこと
・節目(就学、就職、転居、結婚、戦争、家族の変化など)
また、この時写真などを見せることで自伝的記憶が想起されやすくなることがあります。

対象者に見せる写真や実物の例として、
・お手玉、おはじき、めんこ、かるた、竹とんぼ、こま、かるた
・教科書、ランドセル
・結婚式の写真、着物、嫁入り道具
・そろばん、ミシン、織り機
・草花、蚊帳、風鈴、うちわ、火鉢
・正月、節分、ひな祭り、お盆、月見、お祭り
・レコード、歌詞、ハーモニカ
・ラムネ、芋ご飯、すいとん、かき氷
などがあります。
これらの項目をヒントにしながら、対象者から自発的な会話があれば、それを広げていくことでかなりの情報が得られるのではないでしょうか。
メモリーブックと似ているメモリーウォレット
メモリーブックがノートを使用しているのに対し、メモリーウォレットは小型のものになります。
メモリーブックの効果

メモリーブックは、認知症者の会話の状況や心理・行動的症状( BPSD )に対する効果があるとの報告があります。
メモリーブックでは、書字・音読・読解などの言語機能を活用し、言語機能面で呼称、漢字書字、 仮名書字が改善する可能性があります。
また音読により、特に呼称機能が賦活される可能性があります。これは、残存していた言語機能を選択的に賦活した効果であるとも言われています。
効果は対象者ばかりではありません。介護者を例にとると、
対象者の生活史や今現在の生活について把握できることは、対象者との円滑なコミュケーションにもつながることが期待されるでしょう。
メモリーブックの効果を測定するには

リハビリテーションである以上、介入したからには効果を測定する必要があります。
文献などでよく利用されている評価としては、
・GDS-15
・ADL-20
・NMスケール
・Vitality Index
などがあります。
GDS-15は対象者のうつ状態を把握するのに優れている評価方法です。
ADL-20は高齢者総合的機能評価の精神身体機能評価で用いられている評価方法です。
NMスケール(N式老年者用精神状態尺度)は高齢者や認知症者の日常生活での実際的な精神機能面から捉えた行動観察方式の評価法です。
Vitality Indexは行動観察により意欲を測定するもので、進行した認知症や要介護者の意欲の測定に有効であるとされています。
意欲の指標(Vitality Index)の概要と評価方法、結果の解釈
効果を測定する指標には様々なものがあります。
自分が行う介入が、対象者のどの面を向上させたいのかにより、評価に用いる内容も適宜変更が必要になるでしょう。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症者と塗り絵
塗り絵の特徴

塗り絵は、子供から高齢者まで、老若男女問わず誰でも経験したことがあるであろう作業活動です。
誰にでも当てはまることですが、塗り絵を行なっている時にはかなり集中して取り組みます。
また、目で見た情報を脳内で処理し、それを色鉛筆などで塗る指の運動が協調しながら作業が進められます。
塗り絵はあらかじめ塗るための枠が設けられていることから、何もない所から書き始める絵画よりは、導入が行いやすい利点があります。
最近は大人のための塗り絵として、かなり線の細い美しい作品も市販されており、作品が出来上がったときの達成感を感じやすいことも特徴です。
出来上がった作品を他者がみることにより、賞賛を得られたりすることもあることから、対象者の自己効力感を高めることにも一役買うことが期待できます。
塗り絵に期待できる効果

塗り絵と脳のリフレッシュとの関係について、
リラクセーションとレクリエーションは、脳の働きを円滑にし、活性化する。脳が活性化されればストレスのもとをコントロールする力が強まり、その結果ストレスを解消することができる。
ストレス解消には脳全体の働きを円滑にする必要があり、毎日たまるストレスに対応するために、毎日の刺激が不可欠である。
塗り絵はその条件を満たすものの1つである。
作業療法のとらえかた〈PART2〉 P118
とあります。

ぬり絵の最中の脳の活動に関して、
後頭葉で下絵を見定め、前頭連合野で「ぬる」ことのプランを立て、運動野に指令を出し、身体は「ぬる」という活動を行う。
われわれは塗り絵の作業中に、過去にみた名画や色を混ぜたときの記憶も使いながら作業をすすめる。
記憶をたどることには側頭葉が働く。
また、ぬったところを再確認し、必要なら修正を加え、作品を仕上げていく。
このモニターや修正、加筆などには脳のさまざまな部分が使われる。
つまり、プランを立てるのに脳の前部・後部が働き、運動をコントロールするのに運動野が、記憶を思い出すのに左右の側頭葉が働き、脳全体が働くことになるのである。
作業療法のとらえかた〈PART2〉 P118
とあります。
また塗り絵を行うとP300(脳波)が増大され、脳機能が活性化される可能性が示唆されたとの報告があります。
認知症者と回想法

認知症者に行われるアプローチとして、回想法があります。
回想法について、
回想法とは、昔の懐かしい写真や音楽、昔使っていた馴染み深い家庭用品などを見たり、触れたりしながら、昔の経験や思い出を語り合う一種の心理療法です。
1960年代にアメリカの精神科医、ロバート・バトラー氏が提唱し、認知症の方へのアプロ―チとして注目されています。
https://www.tyojyu.or.jp/net/byouki/ninchishou/kaisou.html
とあります。
回想法では過去を振り返りますが、過去を振り返ることは、我々にとってごく日常的なことです。
普段から以前にあった楽しいことを振り返ることで安心したりできると思います。
このような事を通じて、認知症高齢者の心理的安定を図ることが目的となります。
塗り絵と回想法を組み合わせる

この記事を書く際のきっかけになった論文です。
田中 宏明ら「思い出塗り絵」が軽度認知症患者の認知機能、心理機能、及び日常生活面に与える効果 Journal of rehabilitation and health sciences. 2009, 7, p.39-42
この論文に、認知症者に対する思い出塗り絵(写真を画像処理して塗り絵にしたもの)のことが載っていました。
回想法ではテーマに沿って長期記憶を元に対象者に話してもらいますが、それを通じて、
・情動の安定、情動機能の回復
・意欲の向上
・発話回数の増加
・表情などの非言語的要素の表現の増加
・問題行動の軽減
・社会的交流の促進
・他者への関心の増大
などの効果を期待します。

対象者があらかじめもっている写真を画像処理し、それを塗り絵にすることで、塗り絵そのものが回想法のためのテーマになります。
対象者は塗り絵の絵を見ながら、塗り絵を塗りながら、自分の人生を振り返るきっかけになるかもしれません。
「思い出塗り絵」は,対象者が塗り絵に取り組みながら,過去の出来事を思い出し,整理するという要素が含まれているため,ただ単に塗り絵 を塗るよりも前頭葉機能を活性化する活動と考えられる.
田中 宏明ら「思い出塗り絵」が軽度認知症患者の認知機能、心理機能、及び日常生活面に与える効果 Journal of rehabilitation and health sciences. 2009, 7, p.39-42
思い出塗り絵の作成の方法

ウェブサイト上で、自分が持っている写真を簡単なステップを踏むことで塗り絵にすることが可能です。
株式会社パイロットコーポレーションのウェブサイト上で行います。
http://pilot-nurie.jp/
①利用規約に同意
②写真をアップロード
③4つのコントラストから塗り絵を選ぶ
④好きな大きさに印刷する
簡単な4ステップです。
私は、試しに自分の愛車を塗り絵にしてみることにしました。

これが、こんなに立派な塗り絵になります。

さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
作業療法と書道!動作分析から臨床応用まで!認知症にはどう活かす?
書道について

書道は、私自体は小学校の時に習いに行っていたり、高校でも選択授業として書道を行った経験があります。
高齢者においても、書道は子供のころに体験したことのある活動であることが多いと思います。
私の捉え方ですが、習字は字のごとく字を習うものであり、手本をもとにして行うものです。
一方で書道は、比較的自由に取り組めるものであると捉えています(違っていればすみません)。
書道と姿勢や構え

普段円背で背中の丸まった方でも、書道を行っているときには背筋が自然に伸びているということがよくあります。
これはとても凄いことで、リハビリテーション場面でセラピストが「背中を伸ばして」と言うから良姿勢になる方の方が圧倒的に多いと思います。
それだけ、書道という作業の持つ特性が、姿勢を良くして書かなければならないということを自然に示しているのです。
我々作業療法士は、このような作業活動の持つ特性を活かして治療的にアプローチすることがあります。
作業の特性を把握し、使いこなせるようになることが求められているともいえます。
書道の題材を選ぶ

書道では、自由に文字を書いてよいのですが、その際に高齢者では「自由に書いてください」と伝えると非常に悩むことがあります。
そのため、こちらで季節に沿った単語(手本)などを用意することで、高齢者の方でも何を書くかを選択しやすくなります。
対象者の自主性を尊重するのであれば、手本は対象者に選んでもらうようにするとよいでしょう。
題材の選び方は、対象者により様々です。
全体のバランスを基準にする方もいますし、ひらがなと漢字の違いを基準とする方もいます。
難易度としては、できるだけ対称的な文字や、画数の少ない文字、単語の文字数が少ないものなどが比較的取り組みやすい題材といえます。
書道に必要な機能

書道を行うということは、みなさんも経験があると思いますが、かなりの集中力が要求されます。
それは、「はらい」や「はね」など、書道独特の書き方を実践するためには筆の動かし方にしっかりと注意を集中させなければならないためです。
また、手本を見ながら書くのであれば、それは注意の配分能力も必要になるでしょう。
筆を動かして字を書くということは、まず字の視覚的イメージが必要になり、目で捉えた半紙の大きさや材質に対して、脳内で情報処理しながら目と手を協調させながら字を書くという作業になります。

筆を細かく動かすには、末梢の動きを保証する中枢部の安定性は必要です。
特に、肩甲帯から上腕骨、肘や前腕、手関節の固定性が十分に発揮できなければなりません。
書道ではおそらく肘を浮かしながら筆を持ち字を書いていきますが、それはある意味腕と筆の間でクローズドな関係性が成り立っています。
大きな字を書くのであればより末梢部よりも中枢部の運動が必要で、しかも微妙な動きをコントロールしながら、前後左右上下の運動を実現する必要があります。
半紙の質感と筆の毛先との関係性において、知覚しながら字を書くということは、かなりのアクティブタッチの要素が必要になるでしょう。
感覚機能が正常でなければ字は不均衡になったり、形が崩れるようになってしまいます。
書道と作品化

書道は、芸術的な作品ともいえます。
小学校時代も、みんなが書いた字を展示したのを思い出します。
それは高齢者でも同じで、書道で書いてくれた字を、作品化して展示することはよくあります。
書道は自己表現の場でもあり、書道活動を通じて他者との交流が生まれることもあります。
字の上手い下手は関係なく、時にはその人の味がでるものです。
「しっかりした字が書けてる」「優しそうな字」「うまい」など、書いた人同士で賞賛し合う姿も見られたりします。
書道を通したコミュニケーションの促進は、臨床場面でもよく見られる光景です。
普段は大人しい、優しいイメージの方でも、書道となると納得するまで何度もやりなおす姿をみることがあります。
このように、書道活動は対象者のいろいろな側面を引き出すことができる作業だといえます。
書道と認知症

書道と認知症の関係について、
書道というのは、かなり体で覚えている部分があります。そのために、認知症が始まってからも、書道は長く続けられるようです。
しかも、これはただ体で覚えて単純に書くのではなくて、例えばこの人の場合ですと、この和歌を書く時にどういう「かな文字」を選ぶか、そのかな文字をどういう大きさでどういうバランスで書いていくかという、いわばその人の美的センスを活かすことができる。
そういう意味で、書道は、認知症の人達にとって楽しめるもののようです。
書道療法という言葉があるわけではないのですけれども、日本の文化を反映するものとして、これは認知症のケアに、もっと取り入れていければなと思っております。
https://www.npwo.or.jp/arc/documents/080524ninchisyo/resume1.html#shodo
とあります。
臨床経験においても、認知機能にかなりの低下がある方でも、筆を持つとさっと取り組まれる方は多いように感じます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症者の手工芸の評価(動作分析)と支援のポイント
認知症者の日常生活動作の援助と手工芸

認知症者の日常生活動作について、
日常の活動を可能にするためには、運動機能が十分に保たれていることも重要であるが、運動学習の観点では課題を理解し、説明内容を把握し、正しい順序で動作を行い、覚えた手順で行い、また行っている過程で誤ったときには、その誤りに気づき修正できることなどが必須条件である。
運動学習理論に基づくリハビリテーションの実践 P154
とあります。
手工芸を導入することで、上記の点を評価し、支援のポイントを見つけ出すことも日常生活動作の援助としてのひとつの方法になります。
手工芸の動作分析と評価の視点

手工芸における課題の遂行には、まず作業活動の工程分析を行います。
各工程の動作手順をセラピストがデモンストレーションし、援助して手順を想起させ、習得させます。そして各工程を援助なしで行えるようにし、その後全ての工程を独力で行える能力を獲得していきます。
その際、各過程で生じる手順の誤りと修正能力を定量的に評価し、適切な援助で作品を完成させます。
また課題遂行中の様子から、日常場面で生じる問題行動を考察します。
さらに、活動意欲や学習能力の活性化を目指していきます。
各工程における誤りの気づきの評価(5段階)

①他者が誤りを指摘しても気づかない
②他者が誤りを指摘すれば気づく
③自分で気づくが、誤りの内容を説明できない(誤りの内容を理解していない)
④自分で誤りに気づいて誤りの内容を説明できる
⑤誤りがない運動学習理論に基づくリハビリテーションの実践 P156
各工程における修正能力の評価(5段階)

①多くの手助けをしても修正できない
②多くの手助けで修正できる(言語指示を含むデモンストレーション)
③多少の援助で修正できる(見本、説明書、言語指示)
④援助なしで修正できる
⑤誤らずにできる運動学習理論に基づくリハビリテーションの実践 P154
評価表
| 作業工程 | 遂行能力 | 援助方法 | 備考 |
| ① | 誤りの気づき 1 2 3 4 5 | ||
| 修正能力 1 2 3 4 5 |
認知機能低下と援助のポイント

認知症者が興味ある活動として手工芸を行うことは、その遂行に興味を持ち、注意が向くことでBPSDの軽減や、作品の完成自体が自己認識や自己効力感を高めることが考えられ、心理的安定をはかることが可能です。
そのためには、認知機能の適切な評価と、手工芸の経験(手続き記憶の利用)、適切な手工芸種目の選択と導入が必要です。
種目にもよりますが、MMSEが20点以上あれば、工程ごとのデモンストレーションのあとに、手続き記憶も利用し遂行可能になることが多いです。
MMSE10点台では、工程ごとに言語指示やデモンストレーションを行えば遂行可能になることが多いです。
MMSE10点未満では、いくつかの工程を介助者が行う必要があります。

手工芸の難易度の調整として以下のような点に気をつけます。
介助量での難易度 やさしい 難しい 介助の内容 工程ごとにデモンストレーションを行い、誤りを指摘し、修正方法を教える 見本を見せ、説明書のみで行う 手工芸の親しみ 過去にしたことがある 経験がなく、初めて行う 作業工程の難易度 完成までの工程が少なく、工程毎の動作が簡単で、繰り返しの工程 工程が複雑で、工程ごとの動作が複雑で、間に連動性がない 運動学習理論に基づくリハビリテーションの実践 P157

援助での注意点としては、対象者ができる部分のみを行い、できない部分は介助することで、運動学習に混乱を引き起こすことなく課題の遂行が可能になります。
混乱を起こすと、心理的安定を保てなく可能性が高くなるため注意が必要です。
手工芸の選択では、単純動作の繰り返しや形が多少整っていなくても機能性があるものは、他者からの賞賛を得られやすいといえます。
具体的には藤細工、アンデルセン手芸、ネット手芸などがあります。
認知症と運動学習
認知症と運動学習の関係について、
運動学習においては、言語理解が大きな役割を果たすとされている。
しかし、われわれは日常、すべての行動を言語化し、その内容で行動しているのではなく、運動を繰り返し、動作が自動化することによって、よどみない生活活動をおこなっている。
認知の障害が原因で動作を忘れたら、動作を分解し、各工程ごとに学習させることの積み重ねによって、目的動作が行えるようになる。
運動学習理論に基づくリハビリテーションの実践 P157
とあります。
このような視点に基づいて、手工芸の遂行を観察し、運動学習との関係を評価していきます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
認知症に対する手工芸の効果と導入のポイント
手工芸と脳機能

手工芸中の脳の活動では、ワーキングメモリや前頭前野の働きが確認されています。
興味を持ち、目的のある作品作りは、運動学習を通じて能動的に記憶を保持すること(ワーキングメモリー)ができる。
また、作品作りを通した外界からの刺激が、前頭前野を賦活し、認知症患者の想起や記憶の保持の手助けとなる。
運動学習理論に基づくリハビリテーションの実践 P159
手工芸(創作活動)導入のポイント

認知症者への手工芸導入のポイントを以下に挙げていきます。
①リスク管理できる材料の選定
認知症者では、ある程度の作業遂行は可能であっても、リスク管理までは自己にて行えないことが多くあります。
そのため、手工芸では針先の丸いものにする、針の管理をしっかりと行うなどの配慮が必要です。
②やり直しができる
認知症者に限らず、自信が喪失しているものや、自己肯定感が低下している者では、失敗はさらにそれらを低下させてしまうことが考えられます。
そのため、やり直しがきく作業を選択することも重要な視点です。

③使えるもの
完成した作品は、使えるものにしておくと、対象者自身だけでなく、他者が目にする機会が増えます。自身で作ったことを完全に覚えていなくても、他者が見て「上手くできているね」などと賞賛されると、嬉しいことで、快の刺激を受けることになります。
塗り絵はカレンダーにすると1ヶ月使用できますし、小物入れを作ったのであればそれを薬箱にして常に使えるようにするなど考えます。
④できる限り見栄えのよいものにする
デイサービスなどで塗り絵に取り組んで、絵にあった色を使用せず、かなりはみ出したような作品になったとして、それを毎回家に持ち帰ったとします。
家族はそれをみて「こんな簡単なこともできないのか」とショックの感情になることも考えられます。
そのため、見栄えができる限り良い作品を導入することも大切な視点です。

⑤家族が作品を見ることを忘れない
前途しましたが、見栄えが良い作品を作ると、それを見た家族とのコミュニケーションが活性化することがあります。また、「まだこんなこともできるんだ」と思い、「もう少し介護をしてみようかな」と肯定的な感情が生じることもあります。
セラピストは対象者の評価をし、「この人はこんなこともできる」と把握していますが、それを家族などの他者にいかに知ってもらうかについて、方法を考えていくことが重要です。
オススメ手工芸

前途した、手工芸導入のポイント①〜⑤を満たす作業活動として、ネット手芸での「ティッシュケース作り」があります。
ネットにメタリックヤーンと呼ばれる紐を専用針を使って通していきます。
基本的には単純な繰り返し作業なので、混乱は生じにくいと考えます。
途中で間違えても、紐を抜いてしまえば再度行うことが可能です。
見栄えもよく、キラキラしていて、インテリアとしてもただティッシュケースの箱を置いておくよりもオシャレに映ります。
家族支援の重要性

認知症者のBPSD(神経精神症状)への介入として効果的なもののひとつに、介護者(+スタッフ)への心理教育的介入が重要であり、その効果は何ヶ月も持続したとの報告があり、エビデンスレベルも高くなっています。
このことから家族に対して、対象者のできることを提示することはリハビリテーションスタッフの重要な役割となります。
上記①〜⑤の視点を用いて様々な作業活動を導入し、対象者の能力を見極め、最大限に引き出すことが重要です。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
スポンサードサーチ
リアリティオリエンテーション(RO)の概要と実施方法、注意点
リアリティオリエンテーション(RO)の概要

リアリティオリエンテーションは、現実見当識訓練とも呼ばれています。
その目的は、見当識障害を正しい方向へ導き、現実認識を高めることです。
認知症の方の多くは見当識障害などにより不安を抱いており、見当識が高まることによって、
安心して過ごせることが期待できます。
リアリティオリエンテーションの取り組みは古くからあるようです。
はじめに行われたのは、対象者に対して24時間を通して名前を呼び、場所や日時の確認を行う中で、攻撃性や憎悪感を軽減させるものだったそうです。
リアリティオリエンテーションのエビデンスははっきりとしたものはないようですが、対象者が安心して過ごせることを目的に行われるとすれば、実践する意義はあるようです。
リアリティオリエンテーション(RO)の実施方法

実際の臨床場面では、24時間を通してリアリティオリエンテーションを実施するというのもはかなかできるものではありません。
実践的な枠組みとしては、
・同じ時間と場所で定期的に
・1回30〜40分程度で実施
ということが一般的なものとなっています。
同じ時間と場所で行うことは、対象者にとって馴染みのものとなる可能性があり、居心地良い空間になることが期待されているためです。
そのことによって安心してその時間を過ごしやすいというメリットがあります。
具体的な方法としては、
用具や話題を提供したりして、皆と話をしていきます。


ここでいう用具とは、
・時計
・地図
・写真
・季節のもの(桜の花びら、落ち葉など)
があります。
会話をしていく際の注意点としては、まずは確実に答えられる(わかっている)人に答えてもらうようにすることです。
また、少しずつヒントを出していくこともポイントになるでしょう。
例えば「もう日が落ちるのが早くなってきましたね。今は何月になりましたか?」「外はひまわりが咲いていますね。何月ですか」などのように行っていきます。
注意する点としては、
・基本的態度(対象者は人生の先輩)
・常に状態を把握できるように評価を並行して行う
・声の大きさやスピードを変え、聴覚的なことや理解力に配慮する
・間の取り方(ヒントの出し方)
・安心感とユーモア
などがあります。
リアリティオリエンテーションを日常生活に活かすには

リアリティオリエンテーションを日常生活に活かすには、実施時の対象者の反応を評価しておくことが大切になります。
例えば、実施している際に文字に対する理解は悪いが写真に対する理解が良好な場合、
日常生活上でも写真や図を用いることで、日常生活活動が遂行しやすくなる可能性が高くなります。
また、日常的な会話においてもリアリティオリエンテーションを取り入れていくことができます。
日常会話に現実見当識を取り入れるには、例えば、
「◯◯さんの家にある花と同じ花が咲いていますね」
朝「おはようございます。太陽がたかくなってきましたね」
昼「こんにちは。お昼ご飯がちかいですね」
夕「日が落ちてきましたね。もう少しで夜ご飯ですね」
などと場所や時間がわかるような会話を行っていきます。

環境調整においても、リアリティオリエンテーションの考え方を用いて現実見当識を高めていくことが可能かもしれません。
そのためには、手掛かりとなるものを意図的に配置することがポイントになります。
例えば、対象者の居室に息子さんやお嫁さんの写真を置くことで、人に対する見当識を高める配慮を行います。
これは、対象者が安心して過ごせる要素ともなることがあります。
また、時間が気になる方には、カレンダーや時計を設置することにより、いつでも時間を確認できるようにします。
デジタル時計の中には、文字が大きくて日付や時間が同時に確認できる商品が多数販売されています。
ADESSO(アデッソ) 電波目覚まし時計 日めくり電波時計 デジタル表示 置き掛け兼用 ホワイト KW9254
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
認知症の方に対する自立支援に向けた機器、装置の紹介
機器、装置の導入にあたっての注意事項

機器、装置の導入にあたっては、福祉機器に詳しい作業療法士の評価があってこそ成り立ちます。
機器、装置をうまく導入できれば、認知症の方の潜在能力を引き出せることになります。
導入に向けての準備として
①使用者(本人・介護者)のニーズ、心身の状態、作業能力の状況、機器・装置の使用時間、頻度、環境などを評価すること。
②作業療法士自身で導入検討中の製品の実物を見て確認すること。
③機器・装置の機能、視認性、操作性を分析して、目的に合致しているか検討すること。
④導入への段階付の評価をすること。
⑤想定されるリスクをできる限り多く挙げ、対策を講じておくこと。
⑥フォローアップの計画を立てておくこと。認知症をもつ人への作業療法アプローチー視点・プロセス・理論ー P152-153
を挙げています。
高齢者の好む家電製品の特徴

機器、装置の導入にあたっては、その設定方法が難しくないか、メンテナンスが大変でないかなどといったことも考慮する必要があります。
高齢者が好む家電製品の特徴として
①簡易な機能のもの。
②スイッチ数が少ないもの。
③1つのスイッチが1つの機能を果たすもの。
④見てすぐ操作できるもの。
⑤スイッチはクリック感が明確なもの。
⑥ピクトグラムなどで機能がわかりやすいもの。
⑦文字のフォントが見やすいこと。
⑧身近な表現・操作性のもの。認知症をもつ人への作業療法アプローチー視点・プロセス・理論ー P153-154
を挙げています。
ピクトグラムとはいわゆる絵文字のようなもので、代表的なものとしては避難経路に示されている、緑色で人が走っているマークがあります。
高齢者の場合、視力障害等の視認性の評価も重要となります。
探し物探知機

家の鍵や携帯電話、かばんなど、失くしては困るものに子機を取り付けておき、子機の番号や色に対応した親機のボタンを押すと、子機が音を出してその居場所を知らせる機器です。
対象は装置の目的、使用方法を理解できる方となります。
ご家族の方と一緒に暮らしている場合や、ヘルパーさんが定期的に来てくれる方なども利用する可能性が考えられます。
日付を忘れてしまう、日付が気になって何度も聞いてしまうといった方に対して有効です。文字が大きいため見やすく、電波時計のため時間の調整がいらないのが特徴です。
ボタンの数が少なく、シンプルであり情報量が少ないため、高齢者や認知症の方も使用可能な場合があります。
電子レンジ
シンプルなボタン配置、必要最小限の機能が備わっています。
まとめ
認知症の方の自立した生活を支援する機器、装置の導入には、その方が持つ能力、環境の十分な評価が必要です。
導入には、操作が簡単、スイッチの数が少ないなど、情報量が多すぎないものを選ぶことも大切になります。
常に最新の情報を得ておくことが支援者としての責務になります。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
セラピストが知っておきたい!成年後見制度の概要!
成年後見制度とは

成年後見制度(せいねんこうけんせいど)とは、広義にはその意思能力にある継続的な衰えが認められる場合に、その衰えを補い、その者を法律的に支援する(成年後見)ための制度をいう[1]。
1999年の民法改正で従来の禁治産制度に代わって制定され、翌2000年4月1日に施行された。民法に基づく法定後見と、任意後見契約に関する法律に基づく任意後見とがある(広義の成年後見制度には任意後見を含む[1])。
狭義には法定後見のみを指す[1]。法定後見は民法の規定に従い、意思能力が十分でない者の行為能力を制限し(代理権の付与のみが行われている補助の場合を除く)、その者を保護するとともに取引の円滑を図る制度をいう[1]。
https://ja.wikipedia.org/wiki/%E6%88%90%E5%B9%B4%E5%BE%8C%E8%A6%8B%E5%88%B6%E5%BA%A6
 上にも書かれているように、何らかの理由(認知症、知的障害、精神障害など)により、判断能力の低下している成人について、その本人に代わり法律行為や財産行為を行うための成年後見人を選任することで、本人の保護を行うための制度になります。
上にも書かれているように、何らかの理由(認知症、知的障害、精神障害など)により、判断能力の低下している成人について、その本人に代わり法律行為や財産行為を行うための成年後見人を選任することで、本人の保護を行うための制度になります。
対象についてもう少し詳しく述べると、
・認知症、知的障害、統合失調症などの重度精神障害や長期にわたり意識障害をきたす疾患
・加齢に伴う器質性人格変化は対象とはならない
・医学的疾患が下されていることが必要
となっています。
対象者には、
・精神上の障害の有無と程度
・自分の財産管理や処分をする能力の有無と程度
・症状の回復の可能性と程度
が鑑定されることになります。
財産の管理や処分をする能力について

自分の財産を管理したり、処分したりする能力というのは、単に書類に署名捺印ができるレベルのみで成り立つわけではありません。
法律に則って行う行為を理解し、その行為を行うことで自分にとってはどういう意味があるのかなどの判断、また契約内容を記憶しておく能力も必要になります。
自分の財産の管理や処分をすることに対して、
・できない場合→後見相当
・常に援助が必要→保佐相当
・援助が必要な場合がある→補助相当
となります。
3つの類型の特徴については後述します。
任意後見制度と法定後見制度

成年後見制度には、任意後見制度と法定後見制度の2種類があります。
任意後見制度
任意後見制度とは、本人に十分な判断能力があるうちに、将来的に判断能力が不十分な状態になることに備えて、あらかじめ自分が選んだ任意後見人に、自分の生活や療養看護、財産管理などに関する事務について代理権を与える契約のことをさします。
判断能力が低下した後に、家庭裁判所が選任する任意後見監督人の元、本人の意思に基づいて適切な保護または支援を行うことになります。
法定後見制度
法定後見制度とは、本人の判断能力が不十分になった場合に家庭裁判所の審判により後見人(保佐人・補助人)が決定され開始するものです。
後見人、保佐人、補助人とは

前途しましたが、法定後見制度では、本人の判断能力の状態によって、後見人、保佐人、補助人が選定されることになります。
後見
後見では、対象者は判断能力が全くない状態です。
保護者は日常の買い物などの生活に関する行為以外の行為において同意または取り消しが行えます。
また、財産管理・処分に関わる全ての法律行為に代理権が与えられます。
保佐
保佐では、対象者は判断能力が著しく不十分な状態です。
保護者は重要な財産関係の権利を得喪する行為などにおいて同意または取り消しが行えます。
- 第13条
- 被保佐人が次に掲げる行為をするには、その保佐人の同意を得なければならない。ただし、第9条ただし書に規定する行為については、この限りでない。
- 元本を領収し、又は利用すること。
- 借財又は保証をすること。
- 不動産その他重要な財産に関する権利の得喪を目的とする行為をすること。
- 訴訟行為をすること。
- 贈与、和解又は仲裁合意(仲裁法 (平成15年法律第138号)第2条第1項 に規定する仲裁合意をいう。)をすること。
- 相続の承認若しくは放棄又は遺産の分割をすること。
- 贈与の申込みを拒絶し、遺贈を放棄し、負担付贈与の申込みを承諾し、又は負担付遺贈を承認すること。
- 新築、改築、増築又は大修繕をすること。
- 第602条に定める期間を超える賃貸借をすること。https://ja.wikibooks.org/wiki/%E6%B0%91%E6%B3%95%E7%AC%AC13%E6%9D%A1
また、申し立ての範囲内で裁判所が定める特定の行為について代理権が与えられます。
補助
補助では、対象者は判断能力が不十分な状態です。
保護者は、申し立ての範囲内で裁判所が定める行為について同意または取り消しが行えます。
また、申し立ての範囲内で裁判所が定める特定の行為について代理権が与えられます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
認知症者と運転(改正道路交通法における認知症対策(最新版))
臨時認知機能検査に関する規定の整備

75歳以上のドライバーが、信号無視などの「一定の違反行為」をした場合には、臨時認知機能検査を受けなくてはなりません。
「一定の違反行為」には18項目あり、
信号無視、合図不履行、しゃ断踏切立入り等、通行禁止違反、安全運転義務違反、優先道路通行車妨害等、通行区分違反、指定通行区分違反、環状交差点左折等方法違反、横断等禁止違反、指定場所一時不停止等、環状交差点通行車妨害等、進路変更禁止違反、徐行場所違反、交差点優先車妨害、横断道路における横断歩行者等妨害、横断歩道のない交差点における歩行者妨害
があります。
臨時高齢者講習に関する規定の整備

臨時認知機能検査を受けた者が、検査の前の直近に受けた検査の結果や、その他の事情を勘案して、認知機能の低下が自動車運転に支障を与える可能性があると内閣政令で定める基準に該当すると、臨時高齢者講習を受けなくれはなりません。
臨時適性検査等に関する規定の整備

認知機能検査において、認知症のおそれありと判断されると、違反行為の有無に関係なく、臨時適性検査の受検、または医師診断書(一定の要件を満たす)の提出が必要になります。
高齢者講習の合理化・高度化

70歳以上75歳未満の高齢者では、講習時間が2時間に短縮されます。
75歳以上の高齢者では、認知機能検査により認知機能低下の可能性がないと判定されると講習時間が2時間に短縮されます。
その他の場合は個別指導を含む3時間の講習になります。
運転免許更新の流れ

75歳以上の運転免許保持者は更新のために認知機能検査を受けます。
検査の結果、認知機能低下のおそれなしと判断された場合、2時間の高齢者講習を受けます。
検査の結果、認知機能の低下のおそれありと判定された場合、3時間の高齢者講習を受けます。
検査の結果、認知症のおそれありと判定された場合、違反行為の有無に関係なく臨時適性検査または一定の要件を満たす医師の診断書の提出が必要となります。医師の診断により認知症と診断された場合、運転免許の取り消し・停止となります。
70歳以上75歳未満の運転免許保持者は、更新のために2時間の高齢者講習を受けます。
一定の違反行為をしたときの流れ

75歳以上の運転免許保持者が一定の違反行為をした場合、臨時認知機能検査を受けます。
検査の結果、認知症のおそれありと判定された場合、臨時適性検査、または一定の要件を満たす医師の診断書の提出が必要となります。
そこで認知症でないと判断されると、臨時高齢者講習を2時間受けます。医師の診断で認知症と判断されると運転免許の取り消し・停止となります。
検査の結果、認知症低下のおそれありと判定されると、臨時高齢者講習を2時間受けます。
さらに詳しい解説を動画で確認
チャンネル登録よろしくお願いします⇨https://bit.ly/37QHaWc
認知症に関するオススメ記事
認知症予防とエビデンス!運動トレーニングと脳トレ、コグニサイズの方法!脳卒中や認知症と自動車運転!評価やリハに向け知っておきたいこと!!記憶障害の詳しすぎる評価法やリハビリテーションアプローチを紹介失行をくまなく評価し、リハビリテーションアプローチにつなげる知識と方法!地域リハでの評価と療法士の役割!評価バッテリー概要と評価方法、結果の解釈前頭葉損傷(遂行機能障害)に対する評価と作業療法、リハビリテーションアプローチ
呼吸療法認定士の資格を取りたい方は必見
呼吸療法認定士の資格勉強は隙間時間にするのがコツです。呼吸療法認定士 eラーニング講座
スキマ時間勉強ならリハノメ
PTOTSTのためのセミナー動画が見られます。各分野のスペシャリストが登壇しているので、最新の知見を学びながら臨床に即活かす事が可能です。
セミナーあるあるですが、、、メモ取りに夢中になり聞き逃してしまった。
なんてことはなくなります。何度でも見返す事が可能だからです。
高額なセミナー料+交通費、昼食代を支払うよりも、スキマ時間を見つけて勉強できる「リハノメ」を試してみるのも良いのではないかと思います。
臨床で差をつける人は皆隠れて努力していますよ。
長い期間で契約したほうが、月額が安くなります。
PT.OT.STのための総合オンラインセミナー『リハノメ』
PTOTSTが今より給料を上げる具体的方法
転職サイト利用のメリット
何らかの理由で転職をお考えの方に、管理人の経験を元に転職サイトの利用のメリットを説明します。転職活動をする上で、大変なこととして、、、
仕事をしながら転職活動(求人情報)を探すのは手間がかかる
この一点に集約されるのではないでしょうか?(他にもあるかもしれませんが)
管理人は転職サイトを利用して現在の職場に転職しました。
コーディネーターの方とは主に電話やLINEを通してのコミュニケーションを中心として自分の求める条件に合う求人情報を探してもらいました。
日々臨床業務をこなしながら、パソコンやスマホで求人情報を探すというのは手間ですし、疲れます。
そういう意味では、転職サイト利用のメリットは大きいと考えています。
転職サイト利用のデメリット
デメリットとしては、転職サイトを通して転職すると、転職先の病院や施設は紹介料(転職者の年収の20-30%)を支払うことです。これがなぜデメリットかというと、転職時の給与交渉において、給与を上げにくいということに繋がります。
それでも、病院や施設側が欲しいと思える人材である場合、給与交渉は行いやすくなるはずです。
そういった意味でも、紹介してもらった病院や施設のリハビリ科がどのような現状で、どのような人材が欲しいのかといった情報が、自分の持つ強みを活かせるかといった視点で転職活動を進めていくことが大切になります。
転職サイトは複数登録することも必要
転職サイトは複数登録しておくことが重要になるかもしれません。それは、転職サイトによって求人情報の数に違いが生じることがあるからです。
せっかく転職サイトを利用するのであれば、できるだけ数多くの求人情報の中から自分の条件にあった求人情報を探せる方が良いはずです。
その分複数のコーディネーターの方と話をする必要がありますが、自分のこれからのキャリアや人生を形作っていく上では必要なことになります。
また、コーディネーターの方も人間ですから、それぞれ特性があります。
自分に合う合わないと言うこともありますから、そういった意味でも複数サイトの登録は大切かもしれません。
とにかく行動(登録)!管理人も登録経験あり!転職サイトのご紹介!
ネット検索にある転職サイトの求人情報は表面上の情報です。最新のものもあれば古い情報もあり、非公開情報もあります。
各病院や施設は、全ての求人情報サイトに登録する訳ではないので、複数登録する事で より多くの求人情報に触れる事ができます。
管理人の経験上ですが、まずは興味本位で登録するのもありかなと思います。
行動力が足りない方も、話を聞いているうちに動く勇気と行動力が湧いてくることもあります。
転職理由は人それぞれですが、満足できる転職になるように願っています。
管理人の転職経験については以下の記事を参照してください。
「作業療法士になるには」「なった後のキャリア形成」、「働きがい、給与、転職、仕事の本音」まるわかり辞典
転職サイト一覧(求人情報(非公開情報を含む)を見るには各転職サイトに移動し、無料登録する必要があります)
①PT/OT/STの転職紹介なら【マイナビコメディカル】





















Pingback: CDR(Clinical Dementia Rating)の概要、使用方法と判定方法、結果の解釈 | PTOTST学生のための学習塾
Pingback: BPSD(興奮)の評価に特化したABIDの概要と評価方法、結果の解釈 | PTOTST学生のための学習塾